آزمایشگاه پاتوبیولوژی صبا بابل
آزمایشگاه صبا
آزمایشگاه پاتوبیولوژی صبا بابل
آزمایشگاه صبایائسگی چه زمانی رخ میدهد؟
یائسگی چیست؟
یائسگی به آن دوره از زندگی هر خانمی اطلاق می شود که پریود او متوقف می شود و تخمدان ها عملکرد خود را که تولید مثل است را از دست می دهند. معمولاً این اتفاق در سنین ۴۵ تا ۵۵ سالگی رخ می دهد، اما در چند مورد استثنایی زنان ممکن است در ۳۰ سالگی یا کمتر یائسه شوند. این وضعیت به عنوان یائسگی زودرس یا نارسایی زودرس تخمدان شناخته می شود.
استروژن یکی از هورمون های بسیار مهمی است که در طول سال های باروری یک زن توسط تخمدان ها تولید می شود. این هورمون ویژگی های زنانه را در بدن خانم ها از سن بلوغ ایجاد کرده و چرخه تولید مثل آنها را کنترل می کند.
فرآیند یائسگی
با بالاتر رفتن سن خانم ها، ذخیره تخمک آنها در تخمدان کاهش یافته و توانایی بارداری کاهش می یابد. در این زمان استروژن کمتری تولید می شود و باعث می شود بدن رفتار متفاوتی داشته باشد. با این حال بدن تولید استروژن را در طول شب متوقف نمی کند و حتی ممکن است این روند چندین سال طول بکشد، در طی کاهش میزان استروژن در بدن علائم به تدریج بوجود می آیند. این تغییر تدریجی “دوره یائسگی” نامیده می شود.
در حدود ۵۰-۵۵ سالگی، چرخه ماهانه کاملاً متوقف می شود. بنابراین دیگر هیچ تخمک گذاری، پریود و بارداری وجود ندارد. این فرآیند یائسگی است.
در دوران یائسگی چه تغییراتی در زنان ایجاد میشود؟
بانوان معمولاً در سنین ۴۵ تا ۵۵ سالگی بهطور تدریجی دچار یائسگی میشوند یعنی قاعدگی متوقف میشود و فرد دیگر امکان باردارشدن ندارد. در این دوران تغییرات هورمونی در بدن زنان ایجاد میشود. قبل از یائسگی، هورمونهای زنانه باهم کار میکنند تا تخمک را از تخمدانها رها کنند و یا قاعدگی ماهانه را تنظیم کنند یا از شروع بارداری حمایت کنند. در دوران یائسگی، در بدن زمان ترشح هورمونهای زنانه شروع به نوسان میکنند. این نوسانات هورمونی باعث قاعدگی نامنظم و سایر علائم یائسگی میشود. این علائم عبارتاند از :
دورههای قاعدگی نامنظم
گرگرفتگی
مشکلات خواب
خشکی واژن، سوزش یا ترشحات واژن
نوسانات خلقی
مشکل در تمرکز
انوان معمولاً در سنین ۴۵ تا ۵۵ سالگی بهطور تدریجی دچار یائسگی میشوند یعنی قاعدگی متوقف میشود و فرد دیگر امکان باردارشدن ندارد.(آزمایشگاه صبا گیلکی)
علت یائسگی چیست؟
یائسگی یک فرایند طبیعی است که در اثر کهولت تخمدان ها و تولید کم تر هورمون های بارور اتفاق می افتد.
بدن در واکنش به پایین آمدن سطح موارد زیر، دستخوش تغییراتی می شود:
استروژن
پروژسترون
تستسترون
هورمون تحریک کننده ی فولیکول (FSH)
هورمون لوتئینی (LH)
از جمله قابل توجه ترین تغییرات از بین رفتن فولیکول های فعال تخمدان است. این ساختار کار تولید و رهاسازی تخمک از جداره ی تخمدان را برعهده دارد که باعث قاعدگی و باروری می شود.
اکثر بانوان متوجه می شوند که با طولانی و شدید تر شدن خونریزی، بسامد قاعدگی نامنظم تر می شود. این اتفاق معمولا از اواسط تا اواخر ۴۰ سالگی رخ می دهد. اکثر زنان آمریکایی تا ۵۲ سالگی دچار یائسگی می شوند.
در برخی موارد، در اثر جراحت یا جراحی برداشتن تخمدان و ساختار لگن مربوط به آن، یائسگی اتفاق می افتد.
از جمله قابل توجه ترین تغییرات یائسگی از بین رفتن فولیکول های فعال تخمدان است.
از جمله عوامل جلو افتادن یائسگی می توان به موارد زیر اشاره کرد:
اووفورکتمی دوجانبه، یا برداشتن هر دو تخمدان
فرسایش تخمدان، یا پایان یافتن عملکرد تخمدان که ممکن است توسط هورمون تراپی، جراحی یا روش های رادیوتراپی در زنانی رخ دهد که مبتلا به تومور گیرنده ی استروژن هستند.
پرتو درمانی لگن
جراحت لگن که باعث آسیب شدید یا از بین رفتن تخمدان ها می شود.
چه آزمایش هایی برای زنان مبتلا با علائم یائسگی نیاز است؟
زنان مبتلا به علائم یائسگی که ممکن است یائسگی زودرس داشته باشند یا افرادی که خطر سایر مشکلات سلامتی مانند پوکی استخوان را دارند ممکن است یک یا چند آزمایش زیر را انجام دهند:(آزمایشگاه دکتر صبا)
آزمایشهای هورمونی
پزشک ممکن است برای افرادی که در شرف یائسگی هستند، چندین آزمایش خون برای بررسی سطح هورمون محرکه فولیکولی (FSH) و استروژن تجویز کند. در این دوران، سطح FSH در بدن افزایش و میزان استروژن کاهش پیدا میکند.
در نیمه اول چرخه قاعدگی، FSH، هورمونی که توسط غده هیپوفیز قدامی آزاد میشود، بلوغ تخمکها و همچنین تولید هورمونی به نام استرادیول را تحریک میکند.
استرادیول نوعی استروژن است که وظیفه آن (در کنار سایر وظایف) تنظیم چرخه قاعدگی و حمایت از دستگاه تولید مثل زنان را دارد.
این آزمایش خون علاوه بر تأیید یائسگی میتواند علائم برخی اختلالات هیپوفیز را تشخیص دهد.
پزشک شما ممکن است آزمایش خون دیگری برای بررسی هورمون تحریک کننده تیروئید (TSH) تجویز کند زیرا کم کاری تیروئید میتواند علائمی شبیه به یائسگی ایجاد کند.
آزمایش جدیدی به نام PicoAMH Elisa هم جدیدا انجام میشود که مقدار هورمون آنتی مولرین (AMH) را در خون اندازهگیری میکند. نتیجه این آزمایش کمک میکند که پزشک تشخیص دهد که شما چه زمانی وارد دوره یائسگی میشود اگر تا کنون نشده باشید.
آزمایشهای دیگری که ممکن است درخواست داده شوند عبارتند از:
آزمایش پروفایل لیپیدی
برای بررسی افزایش تری گلیسیرید و LDL «کلسترول بد» و کاهش HDL «کلسترول خوب» برای ارزیابی خطر مرتبط با بیماری قلبی عروقی
شمارش کامل سلولهای خونی (CBC)
از این آزمایش برای تعیین تعداد گلبولهای قرمز و سفید در خون استفاده میشود.
پنل متابولیک جامع (CMP)
این مجموعه آزمایشات برای بررسی عملکرد کبد و کلیه، به خصوص در هنگام استفاده از هورمون جایگزین (HRT) انجام میشوند.
بررسی فشار خون
در دوران یائسگی لازم است که فشار خون شما به طور منظم ارزیابی شود.
پزشک ممکن است برای افرادی که در شرف یائسگی هستند، چندین آزمایش خون برای بررسی سطح هورمون محرکه فولیکولی (FSH) و استروژن تجویز کند.
کاهش علائم یائسگی
تغییر سبک زندگی
یک سبک زندگی سالم می تواند اثرات یائسگی را به حداقل برساند و به تقویت قلب و استخوان کمک کند. بسیاری از خانم ها احساس می کنند که زمان مناسبی برای بررسی نحوه رفتار با بدن خود است. در اینجا چند نکته برای بررسی وجود دارد:
درمان های مکمل و جایگزین
این موارد به یک انتخاب محبوب تبدیل شده و بسیاری از زنان از آنها استفاده می کنند، اگرچه تحقیقات علمی محدودی برای حمایت از تأثیر آنها یا در واقع ایمنی آنها انجام شده است. آنها ممکن است گاهی اوقات به علائم دردسرساز کمک کنند، اما بعید است تأثیر قابل توجهی بر قدرت استخوان، قلب یا رگ های خونی داشته باشند.
انتخاب یک روش درمانی مکمل یا جایگزین می تواند یک چالش باشد. بسیاری از موارد مختلف به عنوان درمان مکمل وجود دارد. طب سوزنی، رایحه درمانی ، درمان های گیاهی، هومیوپاتی ، هیپنوتیزم درمانی، یوگا و رفلکسولوژی همه در یائسگی مفید بوده اند.
درمان جایگزینی هورمون (HRT)
درمان جایگزینی هورمون موثرترین و پرکاربردترین درمان برای علائم یائسگی است. همانطور که از نام آن مشخص است، این یک روش ساده برای جایگزینی هورمون استروژن است که در دوران یائسگی از بین می رود. هدف HRT تسکین علائم مربوط به کمبود استروژن است، مانند گرگرفتگی، خشکی واژن و پوکی استخوان. مزایای HRT به عنوان درمانی برای گرگرفتگی، اختلالات خواب، علائم واژن و برخی از اختلالات خلقی اثبات شده است. از طرف دیگر، برخی از زنان هنگام مصرف HRT برای اولین بار عوارض جانبی ناخواسته ای را تجربه می کنند، مانند حساسیت به پستان، گرفتگی عضلات پا، حالت تهوع، نفخ، تحریک پذیری و افسردگی. معمولاً این علائم پس از چند ماه برطرف می شوند.
این نگرانی مطرح شده است که HRT ممکن است خطر ابتلا به سرطان پستان، سرطان تخمدان و حتی بیماری های قلبی را افزایش دهد، به همین دلیل در سال های اخیر بحث های زیادی در مورد ایمنی طولانی مدت HRT وجود داشته است.
به روزرسانی : ۱۱ بهمن ۱۴۰۰
باز نشر یافته از سایت آزمایشگاه صبا
اهمیت تست پاپ اسمیر در خانم ها
تست پاپ اسمیر چیست؟
پاپ اسمیر آزمایشی است برای غربالگری سرطان گردن رحم، این آزمایش با برداشتن و جمعآوری سلول از گردن رحم در انتهای واژن انجام میشود.تشخیص ضایعات سرطانی، پیش سرطانی در آزمایش پاپ اسمیر احتمال بهبودی را افزایش میدهد. آزمایش پاپ اسمیر میتواند تغییرات پیش سرطانی را تشخیص داده و امکان درمان پیشگیری کننده را فراهم کند.
HPV عفونت مقاربتی شایعی است که میتوانند سرطان گردن رحم ایجاد کند.
معمولاً آزمایش پاپ اسمیر همراه با معاینه لگن گرفته میشود. در خانمهای باسن بیش از ۳۰ سال پاپ اسمیر میتواند همراه با تست ویروس پاپیلو ما انسانی (HPV) انجام شود (co-test).
HPV عفونت مقاربتی شایعی است که میتوانند سرطان گردن رحم ایجاد کند در بعضی موارد بهجای پاپ اسمیر فقط آزمایش HPV انجام میشود. توصیه میشود که آزمایش پاپ اسمیر از ۲۱ سالگی شروع شده و تا سن ۶۵ سالگی هر ۳ سال یکبار انجام شود. در صورتیکه فرد دارای فاکتورهای خطر خاص باشد بدون توجه به سن ممکن است در فواصل کوتاهتری انجام پاپ اسمیر لازم شود.
فاکتورهای خطر عبارتند از:
داشتن سرطان گردن رحم یا داشتن ضایعات پیش سرطانی
برخورد با داروی دی اتیل استیل بسترول (DES) قبل از تولد
داشتن HIV
داشتن ایمنی ضعیف به علت مصرف کورتیکواستروئید، شیمی درمانی یا پیوند عضو
کشیدن سیگار
چه افرادی نیاز به انجام تست پاپ اسمیر دارند؟
متخصصین توصیه میکنند که خانمها باید هر سه سال یکبار از ۲۱ سالگی تست پاپ اسمیر را انجام دهند. زیرا، ممکن است برخی از خانمها در معرض خطر ابتلا به سرطان یا نوعی عفونت باشند.
در چنین مواقعی گاهی پزشک صلاح میداند که تست بهصورت مکرر انجام شود:
HIV مثبت دارید.
سیستم ایمنی شما به دلیل شیمی درمانی یا پیوند عضو ضعیف شده است.
اگر بالای ۳۰ سال داشته باشید و طی این مدت در آزمایشات انجام گرفته نتایج غیر طبیعی مشاهده نشده است.
در صورت ترکیب با دیگر آزمایشاتی مانند تست HPV ممکن است هر ۵ سال یکبار نیاز به چنین آزمایشی داشته باشید.
HPV ویروسی است که باعث ایجاد زگیل تناسلی میشود و احتمال ابتلا به سرطان دهانه رحم را افزایش میدهد.
در صورتیکه فرد دارای فاکتورهای خطر خاص باشد بدون توجه به سن ممکن است در فواصل کوتاهتری انجام پاپ اسمیر لازم شود.
سرطان گردن رحم و HPV
(HPV) Human Paplloma virus گروهی از ویروسهای خیلی شایع میباشند.
بیش از صد نوع ویروس HPV وجود دارد که حداقل ۱۴ نوع آن سرطانزاست. که به آنها ویروس پرخطر (high risk) گفته میشود.
HPV از طریق تماس جنسی منتقل میشود و اکثراً افراد بهمدت کوتاهی بعد از تماس جنسی مبتلا میشوند.
سرطان گردن رحم با عفونت اکتسابی مقاربتی با نوع خاصی از ویروس پاپیلومای انسانی (HPV) ایجاد میشود.
دو نوع HPV (16 و ۱۸) عامل ۷۰% سرطان گردن رحم و ضایعات پیش سرطانی آن میباشند.
دلایلی برای ارتباط ویروس HPV با سرطانهای مقعد، تناسلی خارجی زنان، واژن، آلت تناسلی مردانه و ناحیه حلق وجود ندارد.
سرطان گردن رحم دومین سرطان شایع زنان در کشورهای در حال توسعه است.
تخمین زده میشود که در سال ۲۰۱۸ تعداد ۰۰۰/۵۷۰ بیمار جدید در این کشورها شناسایی میشده که ۸۰% سرطانهای گردن رحم در دنیا میباشد.
در سال ۲۰۱۸ حدود ۳۱۱۰۰۰ زن بعلت سرطان گردن رحم فوت کردهاند که بیشتر از ۸۵% آنها در کشورهای توسعه نیافته بوده است.
HPV چیست؟
ویروس زگیل انسانی (HPV) شایعترین عفونت ویروسی دستگاه تناسلی است اکثر زنان و مردان در سنین فعالیت جنسی در مرحله ای از زندگی به آن آلوده میشوند. بعضی از آنها چندین بار مبتلا میشوند.
HPV ویروسی است که باعث ایجاد زگیل تناسلی میشود و احتمال ابتلا به سرطان دهانه رحم را افزایش میدهد.
زمان اوج ابتلا به این ویروس در مردان و زنان اندکی بعد از شروع فعالیت جنسی است.
سروتیپ های زیادی از ویروس HPV وجود دارد و تعداد زیادی از آنها هیچ مشکلی ایجاد نمی کنند. معمولا HPV در عرض چندماه بدون نیاز به درمان ویروس پاک شوند و از بدن دفع میشود و حدود ۹۰% آنها در عرض دو سال دفع میشود. بخش کوچکی از انواع خاص ویروس در بدن مانده به سرطان گردن رحم پیشرفت میکنند.
عفونت انواع خاصی از HPV علت بخشی از سرطانهای مقعد، دستگاه تناسلی خارجی زنان و مردان، واژن و حلق میباشد.
زیگیل تناسلی توسط HPV نوع ۶ و ۱۱ ایجاد میشود که عامل سرطان نیستند زیگیل تناسلی خیلی شایع است سریعاً منتقل میشود و زندگی جنسی را دچار مشکل میکند. عفونت HPV چگونه به سرطان گردن و رحم ختم میشود.
اگر چه اکثر عفونتهای HPV خود به خود پاک میشوند و ضایعات پیش سرطانی به طور ناگهانی بهبودی مییابند ولی این احتمال وجود دارد که عفونت HPV مزمن شده و ضایعات پیش سرطانی به سرطان مهاجم پیشرفت کنند.
در خانمهایی بهHPV آلوده شوند و سیستم ایمنی طبیعی داشته باشند ۱۵ تا ۲۰ سال زمان لازم است تا سرطان گردن رحم ایجاد شود. و در خانم هایی که سیستم ایمنی به هر دلیلی ضعیف شده باشد (مثلاً HIV، کورتیکوتراپی یا شیمی درمانی) این زمان به ۵ تا ۱۰ سال کاهش مییابد.
چند بار باید تست پاپ اسمیر را تکرار کرد؟
بهطور کلی پزشکان توصیه میکنند که تست پاپ اسمیر هر سه سال یکبار برای خانمها ۲۱ تا ۶۵ سال باید تکرار شود.
در صورتی که این تست همراه با آزمایش HPV انجام گیرد، خانمهای بالای ۳۰ سال میتوانند هر ۵ سال یکبار این تست را انجام دهند.
اگر بیمار عوامل خطرسازی داشته باشد، پزشک بدون توجه به سن بیمار انجام مکرر پاپ اسمیر را توصیه خواهد کرد. این عوامل خطرساز به شرح زیر است:
سلولهای پیش سرطانی تشخیص داده شده باشد.
در معرض دی اتیل استیل بسترول قبل از تولد باشید.
دچار عفونت HIV باشید.
دچار ضعف سیستم ایمنی به دلیل پیوند عضو، شیمی درمانی یا استفاده مزمن از کورتیکواستروئیدها هستید.
سابقه مصرف سیگار را دارید.
(HPV) Human Paplloma virus گروهی از ویروسهای خیلی شایع میباشند.
آزمایش پاپ اسمیر هرچند وقت یکبار باید انجام شود؟
معمولاً پزشک متخصص تکرار تست پاپ اسمیر را هر سه سال برای زنان ۲۱ تا ۶۵ ساله با توجه به شرایط فرد توصیه میکنند.
بالای ۲۱ سال – در صورت نداشتن رابطه جنسی نیازی نیست
بالای ۲۱ سال – در صورت داشتن رابطه جنسی هر ۳ سال یکبار
۲۹-۲۱ سال هر سه سال یکبار
۶۵-۳۰ سال هر ۳ تا ۵ سال یکبار ، اگر نتیجه آزمایش اچ پی وی و پاپ اسمیر منفی است
۶۵ سال به بالا – ممکن است دیگر به آزمایش نیاز نباشد ، با پزشک مشورت شود
در صورت داشتن چه علائمی حتماً برای انجام آزمایش پاپ اسمیر مراجعه کرد؟
وجود ترشحات غیرمعمول واژن
خونریزی یا لکه بینی در خارج از زمان قائدگی طبیعی ماهیانه
احساس درد یا خونریزی واژن در هنگام و یا بعد از رابطه جنسی
تست HPV همراه با تست پاپ: به این روش آزمایش همزمان نیز میگویند. اگر نتیجه هر دو تست طبیعی باشد، پزشک ممکن است به شما پیشنهاد دهد که میتوانید پنج سال صبر کنید تا آزمایش غربالگری بعدی خود را انجام دهید.
عوارض و خطرات ناشی از تست پاپ اسمیر
تست پاپ اسمیر روشی مطمئن برای غربالگری سرطان دهانه رحم است. با این حال ممکن است خطاهایی در این آزمایش وجود داشته باشد و بیماران نتایج کاذب منفی را شاهد باشند.
در حقیقت به این معنی که آزمایش نشان میدهد که هیچ ناهنجاری وجود ندارد، حتی اگر سلولهای غیر طبیعی وجود داشته باشد. نتیجه منفی کاذب به این معنی نیست که اشتباهی در روند آزمایش رخ داده است.(انجام آزمایش در بابل)
عواملی که میتواند منجر به نتیجه منفی کاذب شود به شرح زیر است:
عدم وجود سلولهای کافی
تعداد کم سلولهای غیر طبیعی
وجود خون یا سلولهای التهابی که سلولهای غیر طبیعی را پوشانده است.
با این حال اگر سلولهای غیر طبیعی در یک آزمایش تشخیص داده نشود، در آزمایشات بعدی قطعا نشان داده خواهد شد.
معمولا HPV در عرض چندماه بدون نیاز به درمان ویروس پاک شوند و از بدن دفع میشود و حدود ۹۰% آنها در عرض دو سال دفع میشود.
نحوه آمادگی برای انجام تست پاپ اسمیر
جهت اطمینان از موثر بودن نتایج تست پاپ اسمیر قبل از آزمایشات به نکات زیر توجه داشته باشید:
دو روز قبل از انجام تست پاپ اسمیر از رابطه جنسی، دوش گرفتن، داروهای واژینال، فومها، کرمها یا ژلهای اسپرم کش باید خودداری کنید؛ چراکه، ممکن است سلولهای غیر طبیعی شسته و پنهان شوند.
تا حد امکان توصیه میشود که طی قاعدگی این تست را انجام ندهید و پس از اتمام قاعدگی اقدام کنید.
نحوه انجام تست پاپ اسمیر چگونه است؟
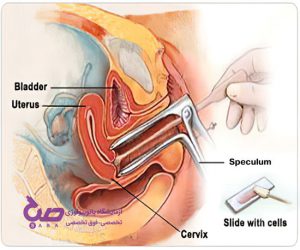
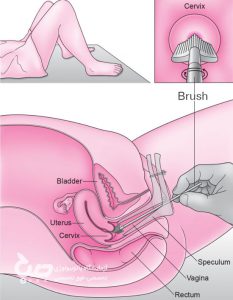
تست پاپ اسمیر در مطب پزشک انجام میشود و تنها چند دقیقه طول خواهد کشید. میبایست به پشت روی تخت دراز بکشید و زانوهای خود را خم کنید. پاشنههای پا در قسمتی به نام رکاب قرار دارد. پزشک ابزاری به نام اسپکولوم را به آرامی در واژن قرار میدهد.
اسپکولوم دیوارههای واژن را از یکدیگر جدا میکند تا پزشک به راحتی بتواند دهانه رحم را مشاهده کند. قرار دادن اسپکولوم ممکن است باعث ایجاد احساس فشار در ناحیه لگن شود.(آزمایشگاه پاتوبیولوژی صبا بابل)
سپس پزشک با استفاده از یک برس نرم و دستگاه صافکننده مسطح به نام اسپاتول نمونههایی از سلولهای دهانه رحم را خارج میکند.
تست پاپ اسمیر در مطب پزشک انجام میشود و تنها چند دقیقه طول خواهد کشید.
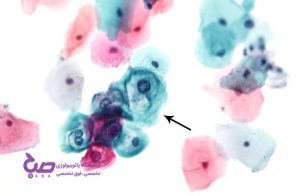
تفسیر نتایج پاپ اسمیر
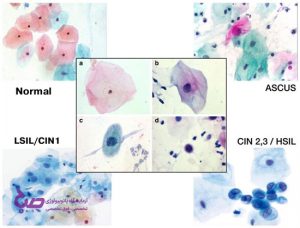
دو نتیجه برای آزمایش پاپ اسمیر وجود دارد: عادی و غیرعادی.
پاپاسمیر عادی (نرمال)
اگر نتیجه نرمال یا عادی باشد، یعنی رشد غیرعادی سلولی وجود ندارد. نتیجه عادی گاهی با عنوان «منفی» نیز شناخته میشود. اگر نتیجه آزمایشتان عادی باشد، برای سال بعد نیازی به آزمایش مجدد نخواهید داشت.
پاپاسمیر غیرعادی (غیرنرمال)
اگر نتیجه پاپ اسمیر غیرعادی باشد، لزوما بهمعنای ابتلا به سرطان نیست بلکه به این معناست که رشد غیرعادی سلولها در دهانهی رحم وجود دارد و شاید این رشد، حاکی از پیشسرطان باشد و بدن در آستانه ابتلا به سرطان قرار داشته باشد. سلولهای غیرعادی سطوح مختلفی دارند:
آتیپیا (atypia)؛
خفیف؛
متوسط؛
دیسپلازی شدید؛
کارسینوم درجا.
سلولهای غیرعادی خفیفتر، از انواع پیشرفته رایجتر هستند. بسته به اینکه وضعیت سلولها به چه شکل باشند، تعداد آزمایشهای لازم، بررسی و معاینه دقیقتر بافت دهانهی رحم با روشی به نام «کولپوسکوپی» صورت خواهد گرفت. در حین انجام کولپوسکوپی، پزشک از نور و ذرهبین برای مشاهده دقیق واژن و بافتهای دهانهی رحم کمک میگیرد. در برخی از موارد نیز، پزشک برای بررسی بافت دهانهی رحم از بیوپسی یا بافتبرداری استفاده میکند.
به روزرسانی : ۱۰بهمن ۱۴۰۰
بازنشر شده از سایت آزمایشگاه پاتوبیولوژی صبا
تفسیر آزمایش TIBC خون
تفسیر آزمایش TIBC
تفسیر آزمایش TIBC مشخصا جهت بررسی سطح و عملکرد صحیح یا ناقص بودن عملکرد پروتئین ترانسفرین انجام میگیرد. به عبارت دیگر برای محاسبه میزان پروتئینهای متصلی که آهن را در خون حمل میکنند یعنی تعیین درصد ترانسفرین و بقیه پروتئینهایی که در خون به آهن متصل هستند، به کار میرود.
با انجام آزمایش TIBC میتوان همه پروتئینهای که در خون جهت اتصال به آهن آزاد وجود دارند را شمارش کرد. در خون میزان نرمالی از ترانسفرین وجود دارد که از میان این مقدار حدودا یک سوم آن جهت انتقال آهن در فعالیت هستند.
در آزمایش TIBC میزان فریتین مورد هدف نیست چراکه فریتین موجود در بدن تنها قابلیت اتصال به آهن ذخیره در مغز استخوان را دارد.
درصورتی که فرد دچار حالت خفیفی از فقر آهن باشد میتواند با تغییر رژیم غذایی فقر آهن را برطرف نماید.
آهن چه نقشی در بدن دارد؟
آهن یکی از ضروریترین مواد معدنی برای بدن انسان محسوب میشود؛ زیرا بدون این ماده، هموگلوبین در بدن ساخته نمیشود! هموگلوبین یک پروتئین مهم در گلبولهای قرمز است که اکسیژن را در سراسر بدن منتقل میکند.
کمبود آهن میتواند منجر به کاهش تولید هموگلوبین، کاهش گلبولهای قرمز و در نهایت کم خونی شود. کم خونی ناشی از فقر آهن، یکی از شایعترین انواع این بیماری در سراسر جهان محسوب میشود.
برخی از منابع غذایی سرشار از آهن عبارتند از:
سبزیجات با برگ سبز تیره مانند اسفناج
لوبیا
تخم مرغ
غذاهایی دریایی
غلات کامل
کمبود آهن میتواند منجر به کاهش تولید هموگلوبین، کاهش گلبولهای قرمز و در نهایت کم خونی شود.
هنگامی که آهن وارد بدن شما میشود، توسط یک پروتئین به نام ترانسفرین (که توسط کبد تولید میشود) در سراسر خون، جریان پیدا میکند. TIBC در آزمایش خون بررسی میکند که میزان توانایی این پروتئین برای انتقال آهن، چقدر است.
این آزمایش مشخصا جهت بررسی سطح و عملکرد صحیح یا ناقص بودن عملکرد پروتئین ترانسفرین انجام میگیرد.
آزمایش آهن موارد زیر را کنترل می کند
میزان آهن متصل به ترانسفرین در خون (سرم).
میزان آهن مورد نیاز برای اتصال به تمامی ترانسفرین موجود. این میزان ظرفیت کلی اتصال به آهن(TIBC ) خوانده می شود.
درصد ترانسفرین متصل شده به آهن. این میزان اشباع ترانسفرین(Transferrin saturation ) نامیده می شود.
علت انجام آزمایش آهن
آزمایش آهن به دلایل کنترل موارد زیر انجام می شود:
آنمی ناشی از کمبود آهن
بیماری خاصی به نام هموکروماتوزیز
وضعیت تغذیه ی فرد
پزشک می تواند متوجه کارایی رژیم درمانی و غذایی حاوی آهنی که تجویز شده شود.
با تفسیر آزمایش TIBC پزشک می تواند متوجه کارایی رژیم درمانی و غذایی حاوی آهنی که تجویز شده شود.
میزان آهن توصیه شده در روز
بخش غذا و تغذیه در سازمان بهداشت مصرف مقادیر خاصی از آهن در هر روز را برای مردم دنیا توصیه کرده است. برای افراد مقادیر زیر توصیه میشود:
نوزادان و کودکان
کودکان ۶ ماهه و کوچکتر: ۰/۲۷ میلی گرم در روز (mg/day)
۷ ماه تا ۱ سال: ۱۱ mg/day
۱ تا ۳ سال: ۷ mg/day
۴ تا ۸ سال: ۱۰ mg/day
مردان
۹ تا ۱۳ سال: ۸ mg/day
۱۴ تا ۱۸ سال: ۱۱ mg/day
۱۹ سال و بالاتر: ۸ mg/day
زنان
۹ تا ۱۳ سال: ۸ mg/day
۱۴ تا ۱۸ سال: ۱۵ mg/day
۱۹ تا ۵۰ سال: ۱۸ mg/day
۵۱ یا بالاتر: ۸ mg/day
زنان شیرده در سنین ۱۹ تا ۳۱: ۹ mg/day
tibc پایین نشانه چیست ؟
کمبود آهن در بدن می تواند مشکلات زیر را برای بدن بوجود آورد:
خستگی و ضعف؛ افزایش عفونت ها؛ احساس سرما؛ ورم زبان؛ کم رنگ شدن پوست؛ عدم تمرکز یا مشکلات ذهنی
بعضا ممکن است در برخی افراد مشکل افزایش آهن خون به واسطه کارهایی مانند خوردن مکمل های آهن یا برخی ویتامین ها، مشکل کبد، انتقال خون زیاد، مسمومیت با سرب یا آهن، کم خونی همولیتیک (Hemolytic) شکل بگیرد که می تواند عوارض و مشکلات زیر را برای بدن بوجود آورد:
احساس ضعف و خستگی؛ احساس درد در مفاصل؛ تغییر رنگ پوست به خاکستری/برنزی؛ درد در ناحیه شکم؛ کاهش میل جنسی؛ ریزش مو؛ ضربان نامنظم قلب؛ کاهش ناگهانی وزن
دلایل پایین بودن سطح آهن خون
در صورت مشاهده علائم کم خونی، ممکن است پزشک آزمایش TIBC را انجام دهد. کم خونی با تعداد کم RBC یا هموگلوبین مشخص می شود. کمبود آهن، متداول ترین نوع کمبود تغذیه ای در جهان، معمولاً علت کم خونی است. با این حال، کمبود آهن نیز ممکن است در اثر شرایطی مانند بارداری ایجاد شود.
علائم سطوح آهن، عبارتند از:
رنگ پریدگی
التهاب زبان
افزایش عفونت ها
احساس خستگی و ضعف
همیشه احساس سرما می کنم.
تأخیر در رشد ذهنی در کودکان
عدم تمرکز در مدرسه یا محل کار
در صورت مشاهده علائم کم خونی، ممکن است پزشک تفسیر آزمایش TIBC را انجام دهد.
علائم افزایش آهن در بدن
یکی دیگر از عواملی که ممکن است باعث تجویز تست TIBC توسط پزشک شود، مشکوک شدن او به افزایش بیش از حد آهن در خون شما است. سطح بالای این ماده در بدن، معمولا نشان دهنده یک بیماری زمینهای است.
مهمترین عوامل افزایش آهن در خون عبارتند از:
احساس درد در ناحیه مفاصل
تغییر رنگ پوست به برنزه یا خاکستری
درد شکم
کاهش ناگهانی وزن
کاهش میل جنسی
ریزش مو
ضربان نامنظم قلب
در صورتی که یک یا چند مورد از علائم بالا را داشته باشید، پزشک ممکن است از طریق بررسی نتایج فاکتور TIBC در آزمایش خون، مقدار آهن موجود در خون شما را اندازهگیری و بررسی کند.
چگونه برای آزمایش TIBC آماده شویم؟
ناشتا بودن مهمترین کاری است که باید قبل از انجام این تست انجام دهید. به عبارتی دیگر، از ۸ ساعت قبل از رفتن به آزمایشگاه، باید خوردن و آشامیدن را کنار بگذارید.
بعضی از داروها هم میتوانند بر نتایج آزمایش TIBC تاثیر بگذارند. بنابراین قبل از انجام این آزمایش، پزشک را در جریان تمامی داروهایی که در حال مصرف آنها هستید، قرار دهید.
برخی از داروهایی که می توانند بر نتایج این آزمایش تاثیر بگذارند عبارتند از:
هورمون آدرنوکورتیکوتروپیک (ACTH)
قرصهای ضد بارداری
کلرامفنیکل
فلوراید
ممکن است پزشک به شما توصیه کند که مصرف برخی از داروها را قبل از انجام آزمایش TIBC قطع کنید. با این حال، شما نباید بدون مشورت با پزشک خود، مصرف هیچ دارویی را قطع کنید.
به روزرسانی : ۹ بهمن ۱۴۰۰
باز نشر شده از سایت آزمایشگاه صبا بابل
تری گلیسرید بالا و خطرات آن
تری گلیسیرید چیست؟
تری گلیسرید نوعی چربی خون است. زمان خوردن غذا ، بدن شما میزان کالری اضافی را، به تری گلیسرید تبدیل می کند. تری گلیسرید در سلولهای چربی شما ذخیره می شوند. برای انرژی میان وعده ای، هورمون ها تری گلیسرید آزاد می کنند. اگر بیشتر از میزان کالری که می سوزانید، غذا بخورید حتما تری گلیسرید تان بالا است.
رای انرژی میان وعده ای، هورمون ها تری گلیسرید آزاد می کنند.
بالا بودن سطح تریگلیسیرید، فرد را در معرض خطر تصلب شرایین قرار میدهد. به منظور انجام غربالگری برای این خطر، سطح تریگلیسیرید و سطح کلسترول در خون اندازه گیری میشود.
چه میزان تری گلیسرید نرمال محسوب می شود؟
با یک آزمایش خون ساده می توانید میزان تری گلیسرید خود را اندازه بگیرید:
نرمال: کمتر از ١۵٠ میلی گرم در دسی لیتر و یا کمتر از ١.٧ میلی مول در لیتر
در مرز: ١۵٠ تا ١٩٩ میلی گرم در دسی لیتر و یا ١.٨ تا ٢٠٢ میلی مول در لیتر
بالا: ٢٠٠ تا ۴٩٩ میلی گرم در دسی لیتر و یا ٢.٣ تا ۵.۶ میلی مول در لیتر
خیلی بالا: ۵٠٠ میلی گرم در دسی لیتر یا بالاتر و یا ۵.٧ میلی مول در لیتر یا بالاتر
سطح بالای تریگلیسرید، با بیماریهای قلبی، سکته قلبی و سکته مغزی مرتبط است.
چه عواملی به تریگلیسرید بالا منجر میشوند؟
عواملی که سطح تریگلیسرید را افزایش میدهند:
دریافت کالری بیشتر از میزانی که بدن میسوزاند، بهخصوص مصرف زیاد شکر
اضافه وزن
استعمال سیگار و دخانیات
مصرف بیش از حد الکل
برخی از داروها
برخی اختلالات ژنتیکی
اختلالات تیروئید
دیابت نوع ۲ که به خوبی کنترل نشده باشد
مشکلات کبد یا کلیه
سطح بالای تریگلیسرید، با بیماریهای قلبی، سکته قلبی و سکته مغزی مرتبط است به خصوص در افرادی که سطح پایینی از کلسترول خوب (موسوم به HDL) داشته باشند یا مبتلا به دیابت نوع ۲ باشند.
دلایل بالا رفتن سطح تری گلیسرید
سطوح بالای تری گلیسیریدها می تواند خطر سکته مغزی یا حمله قلبی را افزایش دهد. این شرایط می تواند در نتیجه موارد مختلف که هم شامل عادات غذایی و هم مسائل پزشکی می شود، رخ دهد که از آن جمله می توان به موارد زیر اشاره کرد:
دیابت نوع ۲ یا سطوح گلوکز به خوبی کنترل نشده
زمانی که شرایط بیماری دیابت کنترل نمی شود می تواند موجب افزایش سطوح تری گلیسیرید شود. اما با کاهش سطوح قند خون می توانید بار دیگر سطوح تری گلیسیرید را به حالت عادی باز گردانید.
رژیم غذایی سرشار از چربی، قند و کربوهیدرات ها
مصرف زیاد غذاهای سرشار از قند و چربی اشباع در واقع، خطر ابتلا به سطوح بالای تری گلیسیرید را افزایش می دهد. این می تواند به هایپرتری گلیسیریدمی منجر شود، به ویژه اگر بیشتر کالری های مصرفی شما به شکل کربوهیدارت ها باشد.
کم کاری تیروئید
کم کاری تیروئد به واسطه تولید ناکافی هورمون های تیروئید رخ می دهد که ممکن است موجب افزایش سطوح تری گلیسیرید و کلسترول شود. درمان کم کاری تیروئید و افزایش ترشح هورمون ها توسط غده تیروئید می تواند سطوح تری گلیسیرید را به حالت عادی بازگرداند.
مصرف الکل
مصرف نوشیدنی های الکلی می تواند سطوح تری گلیسیرید را افزایش دهد. اگر دلیل سطوح بالای تری گلیسیرید شما این مساله است باید از مصرف نوشیدنی های الکلی پرهیز کنید.
بیماری مزمن کلیه
زمانی که سطوح کلسترول خوب (HDL) بدن شما پایین و سطوح تری گلیسیریدها بالاست، این می تواند نشانه ای از بیماری کلیه باشد. برای بررسی دقیق شرایط باید به پزشک مراجعه کنید.
شرایط ارثی
گاهی اوقات سطوح بالای تری گلیسیرید با ژن های شما در ارتباط است. اگر یکی از اعضای خانواده شما از سطوح بالای تری گلیسیرید یا کلسترول رنج می برد، احتمال ابتلای شما به این شرایط نیز افزایش می یابد.
چربی اضافه شکم
زمانی که چربی بیش از حد در ناحیه شکم شما جمع می شود، یک واکنش شیمیایی در بدن رخ می دهد که حفظ سطوح عادی و سالم لیپید را دشوار می سازد.
سطوح بالای تری گلیسیریدها می تواند خطر سکته مغزی یا حمله قلبی را افزایش دهد.(انجام آزمایش در بابل)
ورزش نکردن
زمانی که ورزش می کنید، سطوح کلسترول خوب را به واسطه یک واکنش شیمیایی که در ماهیچه های شما رخ می دهد در محدوده سالم نگه می دارید. زمانی که از نظر جسمانی فعال نیستید، این سطوح به طور قابل توجهی افت می کنند.
داروها
برخی داروها ممکن است موجب سطوح بالای تری گلیسیرید شوند که از آن جمله می توان به مسدودکننده های بتا، داروهای ادرارآور، استروژن، رتینوئید، کورتیکواستروئیدها، و مهارکننده های پروتئاز اشاره کرد.
بهترین روش ها برای پایین آوردن تری گلیسیرید
کاهش وزن
اگر اضافه وزن دارید ، کم کردن ٢/۵ تا ۵ کیلوگرم می تواند به پایین آمدن تری گلیسرید کمک کند . بر روی انرژی بیشتر و سلامتی پس از کاهش وزن خود تمرکز کنید.
کالری کمتری مصرف کنید
به یاد داشته باشید که کالری اضافه به تری گلیسیرد تبدیل می شود و به عنوان چربی ذخیره می شود. کالری کمتر یعنی تری گلیسرید پایین تر.
شکر و غذاهای فرآوری شده نخورید.
کربوهیدراتهای ساده مانند شکر و غذاهایی که با آرد سفید درست می شوند، تری گلیسرید را بالا می برند.
کلسترول را در رژیم خود محدود کنید. بیش از ٣٠٠ میلی گرم کلسترول در روز مصرف نکنید، اگر بیماری قلبی دارید، کمتر از ٢٠٠ میلی گرم مصرف کنید. از منابع کلسترول مانند گوشتهای با چربی اشباع شده ، زرده تخم مرغ و تمام محصولات لبنی دوری کنید.
چربیهای سالمتر را انتخاب کنید.
از روغنهای گیاهی غیر اشباع مانند روغن زیتون، بادام زمینی و کانولا استفاده کنید. به جای گوشت قرمز از ماهی سرشار از امگا ٣ و ماهی های مثل سلمون و ماکارل استفاده کنید .
چربیهای ترانس را از زندگی خود حذف کنید
چربیهای ترانس در غذاهای سرخ کردنی و برخی محصولات کارخانه ای مانند شیرینیهای آماده، کراکرها و کیک ها یافت می شود . به علامت ،” بدون چربی ترانس “بر روی بسته بندی مواد غذایی اعتماد نکنید. در آمریکا مواد غذایی با ٠/۵ گرم چربی ترانس به عنوان غذای بدون ترانس محسوب میشود و برچسب بدون ترانس می گیرد که مصرف زیاد آن در طولانی مدت مضر است. مواد تشکیل دهنده مواد غذایی را حتما ً مطالعه کنید . اگر حاوی روغن هیدروژنه باشد،آن غذا صد درصد چربی ترانس دارد.
کاهش وزن . اگر اضافه وزن دارید ، کم کردن ٢/۵ تا ۵ کیلوگرم می تواند به پایین آمدن تری گلیسرید کمک کند
نوشیدن الکل را محدود کنید
الکل حاوی قند و کالری بسیار بالایی است که باعث بالا رفتن تری گلیسرید می شود. حتی میزان کمی الکل هم می تواند تری گلیسرید را بالا ببرد.
به طور مرتب ورزش کنید
حداقل روزی ٣٠ دقیقه فعالیت جسمانی داشته باشید. ورزش منظم کلسترول خوب را بالا نگاه می دارد و کلسترول بد را پایین می آورد. پیاده روی ، شنا و یا ورزش های گروهی بسیار مفید است. اگر ٣٠ دقیقه زمان ندارید، ده دقیقه از پله بالا و پایین بروید، هنگام تماشای تلویزیون حرکت شنا و دراز و نشست انجام دهید.
اگر تری گلیسرید بالا دارید مراقب دیابت و فشار خون بالا نیز باشید.(آزمایشگاه خانم دکتر گیلکی)
داروهای مناسب برای درمان تریگلیسرید بالا
همانطور که قبلا گفتیم، در صورتی که ما با تغییر سبک زندگی موفق به پایین آوردن تریگلیسرید خون نشویم، پزشک ممکن است یک یا چند نوع از داروهای پایینآورنده تریگلیسرید را توصیه کند:
استاتینها
استاتینها در واقع داروی پایینآورنده کلسترول خون هستند. پزشک ممکن است در صورت غیرطبیعی بودن کلسترول خون ما، یا ابتلا به دیابت و یا داشتن سابقه انسداد عروقی بهصورت همزمان، این دارو را برای ما تجویز کند. روزواستاتین و آتورواستاتین از جمله این داروها هستند.
فیبراتها
فیبراتها مثل فنوفیبرات یا جم فیبروزیل میتوانند باعث کاهش تریگلیسرید خون شوند. این دارو در افرادی که بیماری کبدی یا کلیوی شدید دارند، مورد استفاده قرار نمیگیرند.
روغن ماهی
روغن ماهی که به عنوان اسید چرب امگا ۳ نیز شناخته میشود، میتواند باعث کاهش تریگلیسرید خون شود، البته لازم است حتما قبل از مصرف با پزشک خود مشورت کنیم.
نیاسین
نیاسین که به آن اسید نیکوتینیک هم گفته میشود میتواند باعث کاهش تریگلیسرید و LDL (کلسترول بد) شود. اگرچه مصرف نیاسین نیازی به نسخه ندارد، به علت امکان بروز تداخلات دارویی توصیه میشود حتما قبل از مصرف با پزشک خود در این رابطه مشورت کنیم.
به روز رسانی : ۵ دی ۱۴۰۰
بازنشر شده از سایت آزمایشگاه پاتوبیولوژی صبا
خونریزی بینی(آسیب دیدگی مویرگ های بینی)
خونریزی بینی
خونریزی بینی که به آن خون دماغ هم گفته میشود، امری شایع است. این مشکل شاید ترسناک به نظر برسد اما بهندرت حاکی از مشکل جدی است. بینی مویرگهای زیادی دارد که نزدیک به سطح جلو و عقب بینی هستند. این مویرگها بسیار نازکند و بهسادگی دچار خونریزی میشوند. خون دماغ شدن در بین بزرگسالان و کودکان بین سنین ۳ تا ۱۰ سال شایع است.
دو نوع خونریزی بینی وجود دارد. زمانی که مویرگهای جلوی بینی پاره و دچار خونریزی شود، خونریزی قدامی رخ میدهد.
خونریزی خلفی در انتها یا عمیقترین قسمت بینی اتفاق میافتد. در این صورت، خون به انتهای حلق میرود. خونریزی خلفی میتواند خطرناک باشد.
دو نوع خونریزی بینی وجود دارد. زمانی که مویرگهای جلوی بینی پاره و دچار خونریزی شود، خونریزی قدامی رخ میدهد.
چه عواملی باعث خونریزی بینی میشوند؟
خون دماغ شدن دلایل زیادی دارد. خوشبختانه، بیشتر آنها جدی نیستند.
شایعترین علت خونریزی بینی هوای خشک است. هوای خشک میتواند در اثر آب و هوای داغ و کم رطوبت یا هوای گرم داخلی ایجاد شود. هر دو محیط باعث میشوند که غشای بینی (بافت ظریف داخل بینی شما) خشک و پوسته پوسته شود و معمولا هنگام مالیدن یا دست زدن یا هنگام دمیدن بینی شما خونریزی کند.
سایر دلایل شایع خونریزی بینی عبارتند از:
جراحی بینی.
سرماخوردگی (عفونتهای تنفسی فوقانی) و سینوزیت به ویژه مسائلی که باعث عطسه مکرر، سرفه و عطسه بینی میشوند.
عطسه با فشار بالا.
قرار دادن یک جسم در بینی خود.
آسیب دیدگی به بینی و یا صورت.
رینیت یا ورم آلرژیک و غیر آلرژیک (التهاب آستر بینی).
داروهای رقیق کننده خون (آسپرین، داروهای ضد التهابی غیر استروئیدی، وارفارین و سایر موارد).
کوکائین و سایر مواد مخدری که از طریق بینی استنشاق میشوند.
مواد محرک شیمیایی (مواد شیمیایی موجود در محصولات تمیز کننده، دودهای شیمیایی در محل کار، بوهای قوی دیگر).
در ارتفاعات که هوا پر فشارتر است (کمبود اکسیژن وجود دارد) و با افزایش ارتفاع خشکتر میشود.
سپتوم منحرف (شکلی غیر طبیعی از دیواره که دو طرف بینی را از هم جدا میکند).
استفاده مکرر از اسپریهای بینی و داروها برای درمان خارش، آبریزش یا چرک بینی. این داروها مانند آنتی هیستامینها و ضد احتقان میتوانند غشای بینی را خشک کنند.
خون دماغ شدن دلایل زیادی دارد. خوشبختانه، بیشتر آنها جدی نیستند.
دلایل خونریزی بینی که کمتر شایع هستند عبارتند از:
مصرف الکل.
اختلالات خونریزی مانند هموفیلی یا بیماری فون ویلبراند یا لوسمی.
فشار خون بالا.
آترواسکلروز.
جراحی صورت و بینی.
تومورهای بینی.
پولیپ بینی.
ترومبوسیتوپنی “thrombocytopenia” ایمنی.
سرطان خون.
Telangiectasia خونریزی ارثی.
بارداری.
شایعترین علت خونریزی بینی هوای خشک است.
هنگامی که غشای داخلی بینی خشک و تحریکپذیر میشود، رگهای خونی میشکنند و باعث ایجاد خونریزی در بینی میشوند. این شرایط در ماه زمستان و هنگامی که هوا سرد و خشک است، بیشتر پیش میآید. سایر عواملی که ممکن است در خون دماغ شدن نقش داشته باشند شامل سرماخوردگی و حساسیت، عفونت سینوسی، جراحی بینی، ضربات شدید بینی، سوزش مکرر، استفاده بیش از حد از اسپری بینی، فرو کردن اشیاء خارجی در بینی و ضربه به بینی است.(بهترین آزمایشگاه بابل)
درمان خون دماغ
شاید مهمترین سؤال این باشد که موقع خون دماغ شدن چهکار باید کرد؟ خونریزیهای بینی معمولا جدی نیستند. شما میتوانید اغلب آنها را در خانه درمان کنید.
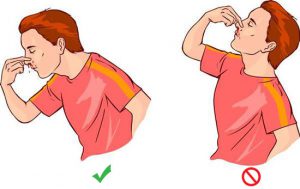
اگر دچار خونریزی از بینی شدید، آرام بمانید. عصبیشدن ممکن است باعث شود که خونریزی بیشتر شود. لذا سعی کنید آرام باشید.
بایستید، دراز نکشید.
سرتان را در وضعیتی بالاتر از قلبتان نگه دارید. کمی به جلو خم شوید، این کار از جاریشدن خون به عقب و ورود خون به داخل گلو جلوگیری میکند.
حفرات بینی خود را با فشار بسته نگه دارید. از انگشت شست و اشاره برای بسته نگهداشتن حفرات بینی برای ۵ تا ۱۰ دقیقه استفاده کنید، در این حالت با دهان تنفس کنید. این کار روی بخشی از بینی که خونریزی میکند، فشار ایجاد میکند و میتواند از جاری شدن خون جلوگیری کند.
هنگامی که خون دماغ بند آمد، بینی را دستکاری نکنید یا با فشار تخلیه نکنید. این ممکن است باعث شود بینی شما مجددا خونریزی کند.
اگر خونریزی مجدد تکرار شد، بینی را تخلیه کنید تا لختههای خون خارج شوند.
همچنین میتوان از یک دکونژستان (ضداحتقان) نظیر اکسی متازولین در هر دو حفره بینی استفاده کرد. سپس حفرات بینی را برای مدت ۵ تا ۱۰ دقیقه، محکم ببندید و از دهان تنفس کنید.
مصرف الکل،اختلالات خونریزی مانند هموفیلی،فشار خون بالا،پولیپ بینی و…دلایل خونریزی بینی اند که کمتر شایع اند.
درمان پزشکی خون دماغ
معمولا درمانهای پزشکی شامل موارد زیر میشود.(بهترین آزمایشگاه مازندران)
پانسمان بینی: ممکن است پزشک یک گاز، اسفنج مخصوص بینی یا لاتکس بادی را وارد بینی کند تا به محل خونریزی فشار وارد شود. معمولا این گاز یا اسفنج باید ۲۴ تا ۴۸ ساعت در بینی بماند. سپس توسط پزشک خارج میشود.
سوزاندن: ابتدا بیحسکننده در سوراخ بینی اسپری میشود و سپس با یک ماده شیمیایی (نیترات نقره) یا انرژی گرمایی (کوتر الکتریکی) رگهای خونی در حال خونریزی بسته میشوند.
درمان دارویی: اگر از داروهای رقیقکننده خون استفاده میکنید، ممکن است پزشک مصرف آنها را کاهش دهد یا متوقف کند. ممکن است برای کنترل فشارخون داروهایی تجویز شود. برخی داروها هم به لختهشدن خون کمک میکنند.
برداشتن جسم خارجی: اگر یک جسم خارجی دلیل خونریزی باشد.
ترمیم شکستگی بینی یا اصلاح انحراف تیغه بینی.
درمان سریع خون دماغ
اگر دچار خون دماغ شدهاید، بهآرامی بنشینید و به سمت جلو خم شوید و با دستمال جلوی خونریزی را بگیرید. از طریق دهان نفس بکشید. یکی از راههایی که خونریزی را سریعا قطع میکند، قراردادن کیسه یخ روی بینی است. این کار باعث انقباض رگهای خونی میشود.
برای درمان سریع خون دماغ آرام بمانید، کمی به جلو خم شوید، سرتان بالاتر از قلب باشد و یخ روی بینیتان بگذارید.
جلوگیری از خون دماغ
اگر به طور مکرر دچار خون دماغ میشوید، اقدامات زیر میتواند برای جلوگیری از خونریزی بینی مؤثر باشد.
دو تا سه بار در روز از اسپری بینی نمکی استفاده کنید تا مجرای بینی مرطوب شود. میتوانید این قطره را از داروخانه خریداری کنید یا آن را در خانه درست کنید. یک قاشق چایخوری نمک را داخل یک لیتر آب مخلوط کنید و ۲۰ دقیقه بجوشانید.
شبها از دستگاه مرطوبکننده هوا استفاده کنید تا هوای اتاق مرطوب شود.
ژل یا پمادهای مخصوص بینی را با گوشپاککن در بینی خود پخش کنید.
هنگام تمیزکردن بینی از فین کردن شدید خودداری کنید.
با دهان باز عطسه کنید و سعی نکنید آن را مهار کنید.
انگشت خود را داخل بینی نکنید.
با پزشک خود در مورد کاهش مصرف داروهای رقیقکننده خون مانند آسپرین و ایبوپروفن صحبت کنید.
سیگار را ترک کنید. زیرا سیگار بینی را خشک کرده و آن را تحریک میکند.
خونریزیهای بینی معمولا جدی نیستند. شما میتوانید اغلب آنها را در خانه درمان کنید.
انواع خون دماغ شدن
خونریزی بینی گاهی از جلوی بینی و گاهی از قسمت پشتی بینی منشا میگیرد:
خون دماغ قدامی Anterior nosebleeds
دیوارهای که دو قسمت بینی را از هم جدا میکند سپتوم (septum) نام دارد. این قسمت دارای رگهای خونی زیادی است و این رگها میتوانند بر اثر ضربه به صورت و یا حتی خراش ایجاد شده توسط انگشت پاره شوند. بیشتر انواع خون دماغ از قسمت پایینی سپتوم و در نزدیکی سوراخ بینی آغاز میشوند.
خون دماغ خلفی Posterior nosebleeds
این نوع از خونریزی بینی چندان شایع نیست و از قسمت عقبی بینی آغاز خواهد شد. خون دماغ خلفی معمولاً در افراد مسنتر، افرادی دارای فشار خون بالا و افرادی که به صورت آنها ضربه وارد شده دیده میشود.
چگونه از خون دماغ جلوگیری کنیم
راهکارهای موثری برای پیشگیری از خونریزی وجود دارد که با استفاده از این راهکارها می توان از بروز این پدیده پیشگیری کرد:
داخل بینی خود را مرطوب نگه دارید. خشکی می تواند باعث خون دماغ شود.
از یک محلول شستشوی بینی استفاده کنید. استفاده از آن در سوراخ های بینی به مرطوب نگه داشتن قسمت داخلی بینی کمک می کند.
از دستگاه های مرطوب کننده هوا استفاده کنید.
سیگار نکشید.
بینی خود را با دستمال پاک کرده و از فروکردن اشیا خارجی یا انگشت در آن خودداری کنید.
از داروهای سرماخوردگی و آلرژی به میزان زیاد استفاده نکنید.
چه زمانی باید نگران خونریزی بینی باشید؟
خونریزی بینی به طور معمول پدیده خطرناکی نیست ولی اگر بدون دلیل و به کرات دچار خونریزی شدید، حتما با پزشک مشورت کرده و به طور خاص اگر خونریزی بینی شما شدید بوده و یا احساس سرگیجه یا ضعف می کنید، خونریزی را جدی بگیرید.به گزارش سیناپرس، اگر پس از تصادف، زمین خوردن یا آسیب دیدگی دچار خونریزی بینی شده اید حتما باید به بیمارستان مراجعه کرده و در نهایت اگر خونریزی بینی شما پس از دو تلاش ده دقیقه ای بند نیامد نیز از کمک های پزشکی بهره مند شوید.
سخن آخر
اگر به دفعات خون دماغ میشوید بهتر است با پزشک در مورد عوامل احتمالی آن و راههایی که میتواند از آن جلوگیری کند مشورت کنید. پزشک احتمالاً از شما خواهد خواست که با یک پزشک متخصص گوش، حلق و بینی (otolaryngologist) مشورت کنید. اگر شما رقیقکننده خون مصرف میکنید، شاید لازم باشد که دوز آن دوباره توسط متخصص تنظیم شود.
به روزرسانی :۳ بهمن ۱۴۰۰
منتشر شده در سایت آزمایشگاه صبا