آزمایشگاه پاتوبیولوژی صبا بابل
آزمایشگاه صبا
آزمایشگاه پاتوبیولوژی صبا بابل
آزمایشگاه صباغدد لنفاوی و بیماریهای مربوط به آن
غدد لنفاوی
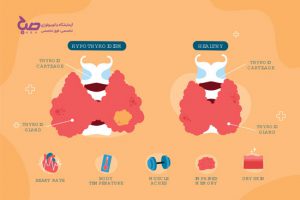
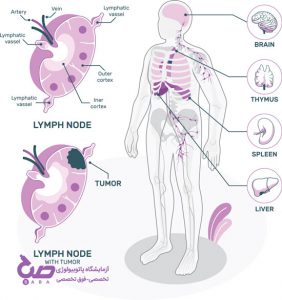
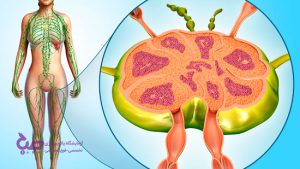
سیستم ایمنی بدن انسانها متشکل از بخشهای مختلفی هستند که با کمک هم، در حفظ ایمنی بدن تلاش میکنند. غدد لنفاوی (Lymphatic Glands) یا گرههای لنفاوی (Nodus Lymphoideus)، فرمی بیضی شکل دارند و در قسمتهای مختلف بدن قرار دارند. تمرکز بیشتر غدد لنفاوی در ناحیه گردن، زیر بغل، معده و در کشاله ران است. این غدهها حاوی یک مایع بیرنگ بهنام لنف هستند. علم پزشکی غدد لنفاوی را بخش مهمی از سیستم ایمنی بدن میداند.
این غدهها همانند یک فیلتر، ویروسها، باکتریها و تمامی ذراتی که به سلولهای بدن هجوم میآورند را جذب کرده و از بین خواهند برد. بهعلاوه، غدد لنفاوی با عملکردی همانند گردش خون، با گردش مایع لنفاوی، گلبولهای سفید را به قسمتهای مختلف بدن میرسانند.
این غدد میتوانند در شرایط مختلف، با نشان دادن علائمی، ما را از وجود بیماری خاصی آگاه کنند. در کنار آن غدد لنفاوی گاهی خود نیز دچار بیماری خواهند شد.
علم پزشکی غدد لنفاوی را بخش مهمی از سیستم ایمنی بدن میداند.
علل ایجاد بیماری تورم غدد لنفاوی چیست؟
گره های لنفاوی خوشه های کوچک ، گرد یا لوبیایی شکل هستند . در درون غددلنفاوی ترکیبی از انواع مختلف سلول های سیستم ایمنی بدن هستند .این سلولهای تخصصی مایع لنفاوی را در حین عبور از بدن فیلتر کرده و با از بین بردن مهاجمان از بدن محافظت می کنند.
گره های لنفاوی به صورت گروهی قرار دارند و هر گره ناحیه خاصی از بدن را تخلیه میکند . ممکن است در بعضی مناطق مانند غدد لنفاوی گردن ، زیر چانه ، زیر بغل و کشاله ران متوجه تورم شوید . محل غدد لنفاوی متورم ممکن است به شناسایی علت اصلی کمک کند.
شایع ترین علت تورم غدد لنفاوی عفونت به ویژه عفونت ویروسی مانند سرماخوردگی است .
سایر علل های احتمالی تورم غدد لنفاوی عبارتند از :
۱ – عفونت های شایع
گلو درد
سرخک
عفونت گوش
آبسه دندان
مونونوکلئوز
عفونت های پوستی یا زخمی مانند سلولیت
ویروسی که باعث ایدز می شود.
۲ – عفونت های غیر معمول
سل
برخی از عفونت های منتقله از راه جنسی مانند سیفلیس
توکسوپلاسموز ، عفونت انگلی ناشی از تماس با مدفوع گربه آلوده یا خوردن گوشت نپخته
تب خراش گربه ، عفونت باکتریایی ناشی از خراش یا گزش گربه
شایع ترین علت تورم غدد لنفاوی عفونت به ویژه عفونت ویروسی مانند سرماخوردگی است .
سرطان غدد لنفاوی(تست پاپ اسمیر در بابل)
بروز بدخیمیها مثل انواع سرطانهای سیستم لنفاوی سبب بزرگ شدن غدد لنفی در بسیاری از اعضای بدن میشود. سرطان غدد لنفاوی به دو گروه تقسیمبندی میشوند. سرطانهای لنفاوی یا از خود غدههای لنفاوی سرچشمه میگیرد و یا ممکن است از جایی خارج از سیستم لنفاوی به این سیستم سرایت کرده باشد. برای نمونه بدخیمیهای پستان موجب تورم گرههای زیر بغل شده و سرطان تیروئید و حنجره باعث برجستگی غدد گردن میشوند.
سرطانهایی که منشأ آنها خود غدد لنفاوی باشند را لنفوم میگویند. در لنفوم سلولهای سفیدی به نام لنفوسیت دچار تکثیر خارج از کنترل شده و خصلت سرطانی به خود میگیرند. سرطان لنفوما خود به دو گروه لنفوم هاجکین و لنفوم غیرهاجکین تقسیمبندی میشود. تفاوت اصلی این دو نوع سرطان در نوع سلولهای سفیدی است که دچار بدخیمی میشوند. پزشکان نوع سرطان را با بررسی سلولهای سرطانی شده در زیر میکروسکوپ تشخیص میدهند.
علائم سرطان غدد لنفاوی
علائم لنفوم هاجکین شامل موارد زیر است:
برجستگیهای زیرپوستی بهخصوص در گردن، زیر بغل و کشاله ران(غربالگری جنین در بابل)
تبهای ناپیوسته و مقطعی
تعریق شبانه
کاهش وزن شدید
خارش پوستی
احساس خستگی و کسالت
کاهش اشتها
سرفه، تنگی نفس، درد قفسه سینه
اما علائمی که براثر سرطان لنفوم غیرهاجکین ایجاد میشود بهصورت زیر است:
غدد لنفاوی متورم
تب و لرز
کاهش وزن
خستگی و ضعف
شکم برآمده
احساسی سیری زودرس
احساس فشار بر قفسه سینه
کاهش حجم تنفسی، تنگی نفس و سرفه
عفونتهای شدید مکرر
کبود شدگی آسان پوست بر ا ثر ضربه و خونریزیهای مکرر
تبهای ناپیوسته بدون عفونت
تعریق شبانه
کاهش وزن
سرطانهای لنفاوی یا از خود غدههای لنفاوی سرچشمه میگیرد و یا ممکن است از جایی خارج از سیستم لنفاوی به این سیستم سرایت کرده باشد.(تست سلامت جنین در بابل)
نقش سیستم لنفاوی در جذب غذا
بیشترین جذب چربی در لوله گوارشی، از دیواره روده باریک صورت میگیرد که هماهنگ با غدد ترشحی کوچکِ سیستم لنفاوی عمل میکند. این غدد ترشحی در اثر چینخوردگیهای بسیار کوچک در سطح داخلی روده به وجود میآیند. با جذب چربی و ویتامینهای محلول در آن، یک مایع شیری سفید رنگ به نام «کیلوس» (Chyle) ایجاد میشود. این مایع از چربیهای امولسیون شده در مایع لنفاوی تشکیل شده است. ورود این مایع به سیاهرگها، باعث انتقال ریزمغذیها به خون میشود. سایر مواد مغذی از طریق مویرگهای خونی دیواره روده، جذب خون میشوند.
درمان تورم غدد لنفاوی
غدد لنفاوی متورم ناشی از ویروس، معمولاً پس از رفع عفونت ویروسی به حالت طبیعی برمیگردند. آنتی بیوتیکها برای درمان عفونتهای ویروسی مفید نیستند.
درمان گرههای لنفاوی متورم به نوع علت تورم بستگی دارد که به شرح زیر هستند:
عفونت:
عفونت متداول ترین علت برای درمان غدد لنفاوی متورم ناشی از عفونت باکتریایی یا آنتی بیوتیکها است. اگر غدد لنفاوی متورم به خاطرعفونت HIV باشد، درمان خاصی برای آن بیماری وجود خواهد داشت.
اختلال ایمنی:
اگر غدد لنفاوی متورم در نتیجه شرایط خاصی مانند لوپوس یا آرتریت روماتوئید باشد، درمان به سمت بیماری زمینه ای انجام میشود.
سرطان:
گرههای متورم ناشی از سرطان نیاز به درمان دارند. بسته به نوع سرطان، درمان ممکن است شامل جراحی، پرتودرمانی یا شیمی درمانی باشد.
عوامل زمینهساز ابتلا به سرطان غدد لنفاوی
هرکدام از عوامل زیر قادرند در ایجاد سرطانهای لنفاوی سهم داشته باشند. معمولاً با کنار هم قرار گرفتن چند عامل در گذر زمان سلولهای غدد لنفاوی دچار نقص در چرخه سلولی شده و کنترل تکثیر و تقسیم خود را از دست میدهند.
این عوامل شامل موارد زیر است:
ضعف سیستم ایمنی و ناتوانی آن در تخریب سلولهای سرطانی شده
جهشهای ایجادشده در DNA سلولهای سفید سیستم ایمنی
اختلال در تقسیم سلولی به دلیل شرایط وراثتی و حساسیت ژنتیکی فرد
قرارگیری بلندمدت در معرض مواد شیمیایی و یا رادیواکتیو
ویروس ایدز و تضعیف تدریجی توان دفعی بدن
بیماریهای خود ایمن مزمن
عفونتهای مزمن و مکرر
عفونت مزمن هلیکوباکترپیلوری
درگیر شدن لنفوسیتها و اختلال در تکثیر آنها تحت تأثیر ویروس هپاتیت C
بازه سنی ۱۵ تا ۳۰ سالگی و نیز بالای ۵۰ سال در لنفوم هوچکین
تأثیر جنسیت بهویژه سرطان هوچکین در مردان
تأثیر عفونت ویروس اپشتین بار در بروز لنفوم هوچکین
غدد لنفاوی متورم ناشی از ویروس، معمولاً پس از رفع عفونت ویروسی به حالت طبیعی برمیگردند.
درمان لنفوم
درمان انواع سرطانها، بهمیزان زیادی به نوع بیماری، مقدار گسترش آن در بدن و سن بیمار بستگی دارد. در بسیاری از بیمارها که سرطان به بافتهای سایر قسمتهای بدن نیز متاستاز داده است، گاهی پزشک جراح ناگزیر از برداشتن بخشی از بافت یا عضو خواهد بود.
درمانهای رایج در سرطانهای مختلف، برای سرطان غدد لنفاوی نیز تجویز میشوند:
۱. شیمی درمانی
۲. پرتو درمانی
۳. پیوند مغز استخوان
۴. پیوند سلولهای بنیادی
۵. شیمی درمانی و پرتو درمانی، سلولهای سرطانی از بین خواهند رفت و سپس با پیوند مغز استخوان، سلولهای مغز استخوان که در جریان درمان از بین رفتهاند، جایگزین خواهند شد. در کنار این درمانها، تغییراتی در سبک زندگی، و برنامههای مختلف ورزشی و غذایی نیز به بهبود بیماران کمک شایانی خواهد کرد.
۶. نکته امیدوارکننده در مورد لنفوم این است که این بیماری در مراحل اولیه قابل شناسایی و درمان است. اما اگر فرد به نشانههای طولانی مدت خود توجه نکرده و بهدنبال درمان نباشد، ممکن است بیماری وارد فاز وخیم شده و درمان آن زمانبر شده و گاهی نیز بیماری کشنده باشد.
۷. پزشک با گرفتن شرح حال از بیمار، و بعد از بررسی نشانههای اولیه، ابتدا آزمایش خون را انجام داده و در صورت تشخیص لنفوم، بهسراغ نمونهبرداری از غدد لنفاوی خواهد رفت تا نوع و میزان سلولهای سرطانی را شناسایی کند. در این میان، برای بررسی بافتهای داخلی، سی تی اسکن و ام آر آی نیز انجام خواهد شد.
۸. بعد از انجام تمامی مراحل درمان، بیمار باید بهصورت مرتب توسط پزشک معاینه شود تا از درمان کامل، و از بین رفتن تودهها، اطمینان حاصل شود. در صورت عود مجدد بیماری، درمانهای قبلی با شدت بیشتر انجام خواهند شد.
پیشگیری از لنفوم
از آن جایی که سرطان، بیماری است که بدون دلیل مشخصی بروز میکند، نمیتوان توصیه خاصی برای پیشگیری از آن ارائه کرد. اما آنچه مسلم است، سبک زندگی سالم یکی از مواردی است که افراد را از بسیاری از بیماریها دور نگه خواهد داشت.
تغذیه سالم و پرهیز از غذاهای ناسالم و الکل، از مواردی است که پزشکان به آن توصیه میکنند. فعالیت بدنی و ورزش منظم، در حفظ سلامت سلولهای بدن نقش مهمی دارد. اگر در خانواده سابقه مشکلات مربوط به غدد لنفاوی و سرطان لنفوم وجود دارد، بهتر است معاینات سالانه را داشته باشید. پرهیز از استرس و اضطراب از مواردی است که پزشکان برای جلوگیری از انواع سرطان و البته بیماریهای دیگر، آن را پیشنهاد میدهند.
علائمی که در مورد سرطان غدد لنفاوی گفته شد، در بسیاری از بیماریهای معمول هم دیده میشود. بنابراین بهمحض دیدن یکی از این علائم، به هراس ابتلا به این بیماری دچار نشوید.
در این ایام که بیماری کرونا، وحشت عجیبی در میان مردم ایجاد کرده است، هر نوع گلودردی افراد را به شک خواهد انداخت ولی نمیتوان رابطهای میان هرگونه گلودرد یا تورم غدد لنفاوی و کرونا پیدا کرد . سرطان لنفوم، از سوی بسیاری از مراکز معتبر درمانی در جهان دیگر بهعنوان یک سرطان خطرناک شناخته نمیشود. بلکه بیماری قابل درمان است.
به روزرسانی : ۲۸ فروردین ۱۴۰۱
بازنشر از سایت آزمایشگاه صبا
بالا و پایین بودن آزمایش RBC
آزمایش RBC یا شمارش گلبول قرمز در خون
شمارش گلبول قرمز یا آزمایش RBC از این جهت دارای اهمیت است که RBC حاوی هموگلوبین است و اکسیژن را به بافتهای بدن میرساند. تعداد گلبولهای قرمز میتواند بر میزان اکسیژن دریافتی بافت تأثیر بگذارد. بافتها برای عملکرد خود به اکسیژن نیاز دارند.
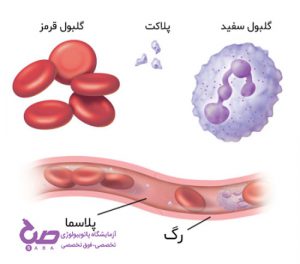
گلبول های قرمز خون
گلبول های قرمز یا اریتروسیت ها سلول هایی هستند که در انسان ها و جانوران خون گرم دارای پروتوپلاسم هموژن اما بدون هسته هستند. غشای آن ها از مجموعه ای از لیپوپروتئین ها تشکیل یافته که به مواد کلوئیدی و یون پتاسیم یا یون سدیم غیر قابل نفوذ است اما به یون کلر و بی کربنات نفوذ پذیر است. ترکیب مواد معدنی اریتروسیت ها و پلاسما مشابه هم نیستند. مقدار پتاسیم گلبول های قرمز انسان بیشتر از سدیم می باشد در حالی که نسبت این نمک ها در پلاسما بر عکس است.
هموگلوبین ۹۰% ماده خشک گلبول های قرمز را تشکیل می دهد. در حالی که پروتئین ها، لیپید ها و گلوکز و نمک های معدنی دو درصد بقیه را بوجود می آورند. تعیین تعداد اریتروسیت ها در خون اهمیت زیادی در فیزیولوژی و کلینیک دارد. در حدود ۵,۵ میلیون گلبول قرمز در هر میلی متر مکعب خون در یک مرد سالم و ۵/۴ میلیون گلبول در هر میلی متر مکعب خون در یک زن وجود دارد.
گلبول های قرمز یا اریتروسیت ها سلول هایی هستند که در انسان ها و جانوران خون گرم دارای پروتوپلاسم هموژن اما بدون هسته هستند.
مشخصات گلبول های قرمز خون
قطر گلبول های قرمز بین ۵/۷ تا ۲/۷ میکرون و حجم متوسط هریک از آنها ۹۰-۸۸ میکرون مکعب است.
ضخامت آنها در ضخیم ترین قسمت ۲ میکرون است. از روی اندازه هر اریتروسیت و تعدا کل آنها، با مساحت کلی گلبول های قرمز را در بدن می توان محاسبه نمود. چون جذب و آزاد شدن اکسیژن یعنی تبادلات آن در این سطح صورت می گیرد از این نظر این رقم واجد اهمیت است. تبادل اکسیژن عمل اصلی فیزیولوژیک گلبول های قرمز است.
مجموع کل مساحت گلبول های قرمز در خون انسان
مجموع کل مساحت گلبول های قرمز در خون انسان بطور متوسط ۳۵۰۰ – ۳۰۰۰ متر مربع است که این مقدار ۱۵۰۰ برابر سطح بدن می باشد. شکل خاص گلبول قرمز به وسیع بودن این سطح کمک می کند. گلبول های قرمز انسان پهن و در مرکز مقعرالطرفین هستند با این شکل هیچ نقطه ای از سلول بیشتر از ۸۵ درصد میکرون از سطح آن فاصله ندارد در صورتیکه یک شکل کروی ۵/۲ میکرون از سطح فاصله دارد و کل سطح ۲۰ درصد کمتر می شود این نسبت واقعی بین سطح و حجم اجزای گلبول های قرمز انتقال اکسیژن را از اندام های تنفسی به سلول آسانتر می سازد.
عمر متوسط گلبول های قرمز خون
عمر متوسط گلبول های قرمز خون ۱۲۰ روز است برای این که میزان گلبول های قرمز در خون ثابت بماند باید در هر ثانیه یک میلیون گلبول قرمز در مغز استخوان ساخته شود.
گلبول های قرمز در کجا ساخته میشوند؟
گلبول های قرمز در دوره جنینی در کبد و طحال و گره های لنفاوی ساخته می شوند. اما در ماه های آخر دوره جنینی و پس از تولد تنها در مغز استخوان بوجود می آیند. در سال های اول پس از تولد همه استخوان ها گلبول قرمز می سازند، ولی از حدود ۵ سالگی به بعد گلبول های قرمز در مغز استخوان های ستون مهره ها، سر، سینه و لگن تولید می شوند.
در مغز استخوان بافت زاینده ای وجود دارد که با چند تقسیم سلولی گلبول های قرمز را می سازد سلول های زاینده در ضمن این تغییرات هسته خود را از دست می دهند و مقدار زیادی هموگلوبین در سیتوپلاسم خود می سازند.
فعالیت ماهیچه ای، صعود به ارتفاعات و گرم شدن هوا، تولید گلبول های قرمز را افزایش می دهند. سلول های مولد گلبول های قرمز استخوان نسبت به عواملی مانند اشعه های زیان آور از جمله اشعه ایکس بسیار حساسند. و نخستین بخش بدن که در مقابل اشعه های زیان آور از جمله اشه ایکس از کار می افتد همین بافت مغز استخوان است. کمبود ویتامین B12, و آهن باعث کاهش تولید گلبول های قرمز می شود.
پلی سیتمی یا تعداد زیاد گلبول های قرمز
پلی سیتمی به معنی افزایش حجم (تعداد) گلبولهای قرمز است.
به دو دسته اصلی تقسیم میشود: اولیه و ثانویه.
میتواند با علل ثانویه، مانند هیپوکسی مزمن یا تومورهایی که اریتروپویتین را آزاد میکنند، مرتبط باشد.
افزایش غیر طبیعی تولید گلبولهای قرمز در مغز استخوان باعث ایجاد پلی سیتمی ورا میشود.
درمان پلی سیتمی ثانویه به بیماری زمینهای بستگی دارد.
پلی سیتمی توسط فلبوتومی (حجامت) و هیدروکسی اوره درمان میشود.
تعیین تعداد اریتروسیت ها در خون اهمیت زیادی در فیزیولوژی و کلینیک دارد.
تعریف پلی سیتمی
پلی سیتمی شرایطی است که منجر به افزایش گلبولهای قرمز در جریان خون میشود. در مبتلایان به پلی سیتمی، میزان هماتوکریت، هموگلوبین یا تعداد گلبولهای قرمز خون بالاتر از حد طبیعی است.
به طور معمول پلی سیتمی از نظر افزایش هماتوکریت گزارش میشود (هماتوکریت نسبت حجم گلبولهای قرمز به کل حجم خون) یا غلظت هموگلوبین (هموگلوبین پروتئین مسئول انتقال اکسیژن در خون است).
هماتوکریت (HCT): هنگامی که هماتوکریت بیشتر از ۴۸٪ در زنان و ۵۲٪ در مردان باشد، پلی سیتمی در نظر گرفته میشود.
هموگلوبین (HGB): هنگامی که سطح هموگلوبین در زنان بیشتر از ۵/۱۶ گرم در دسی لیتر باشد یا در مردان بیشتر از ۵/۱۸ گرم در دسی لیتر باشد، پلی سیتمی در نظر گرفته میشود.
پلی سیتمی را میتوان به دو دسته اصلی و ثانویه تقسیم کرد.
اولیه: در پلی سیتمی اولیه افزایش گلبولهای قرمز به دلیل مشکلات ذاتی در روند تولید گلبولهای قرمز ایجاد میشود.
ثانویه: پلی سیتمی ثانویه به طور کلی به عنوان پاسخ به سایر عوامل یا بیماری زمینهای که باعث افزایش تولید گلبولهای قرمز میشود، رخ میدهد.
تولید گلبولهای قرمز از طریق یک توالی پیچیده از مراحل سخت تنظیم شده در مغز استخوان صورت میگیرد. تنظیم کننده اصلی تولید گلبولهای قرمز هورمون اریتروپویتین (EPO) است. این هورمون تا حد زیادی توسط کلیه ترشح میشود، اگرچه ممکن است حدود ۱۰٪ توسط کبد نیز تولید و ترشح شود.
ترشح اریتروپویتین در پاسخ به میزان اکسیژن کم (هیپوکسی) در خون تنظیم میشود. وقتی که اریتروپویتین برای جبران هیپوکسی تولید گلبولهای قرمز خون را در مغز استخوان تحریک میکند اکسیژن بیشتری میتواند به بافتها منتقل شود. پلی سیتمی نوزادی (نوزادان) در ۱٪ تا ۵٪ نوزادان دیده میشود. شایعترین دلایل ممکن است مربوط به انتقال خون، انتقال خون جفت به نوزاد پس از زایمان یا اکسیژن رسانی نامناسب مزمن جنین (هیپوکسی داخل رحمی) به دلیل نارسایی جفت باشد.
قطر گلبول های قرمز بین ۵/۷ تا ۲/۷ میکرون و حجم متوسط هریک از آنها ۹۰-۸۸ میکرون مکعب است.
علائم تعداد غیرطبیعی
اگر میزان آزمایش RBC شما خیلی زیاد یا خیلی کم باشد، ممکن است علائم و عوارضی را تجربه کنید.
اگر تعداد آزمایش RBC کم است، علائم میتواند شامل موارد زیر باشد:
خستگی
تنگی نفس
سرگیجه، ضعف یا سستی، به ویژه هنگامی که به سرعت تغییر موقعیت میدهید
افزایش ضربان قلب
سردرد
پوست رنگپریده
اگر شمارش RBC بالا باشد، علائم زیر محتمل است:
خستگی
تنگی نفس
درد مفاصل
حساسیت در کف دستها یا کف پا
خارش پوست، به ویژه پس از دوش گرفتن یا حمام کردن
اختلالات خواب
در صورت بروز این علائم، پزشک ممکن است تست RBC تجویز کند.
چرا به آزمایش شمارش گلبول قرمز خون (RBC) نیاز دارم؟
شما ممکن است این آزمایش را به عنوان بخشی از آزمایش CBC (آزمایش شمارش کامل خون) که اغلب در یک چکاپ معمول گنجانده میشود، انجام دهید. همچنین اگر علائمی مبنی بر کم یا زیاد بودن گلبولهای قرمز خون را داشته باشید ممکن است به این آزمایش نیاز داشته باشید.
علائم کم بودن تعداد گلبولهای قرمز خون عبارتاند از:
ضعف
خستگی
پوست رنگپریده
ضربان قلب سریع.
علائم افزایش تعداد گلبولهای قرمز خون عبارتاند از:
سردرد
سرگیجه
مشکلات بینایی.
همچنین ممکن است این آزمایش را برای بررسی مشکلات خاص سلامتی مانند خونریزی داخلی، کمخونی، بیماری کلیوی و برخی سرطانها انجام دهید.
پزشک شما ممکن است به دلایل زیر این آزمایش را تجویز کند:
به عنوان بخشی از معاینه معمول
اگر علائم کم خونی مانند خستگی، سردرد، از دست دادن اشتها یا مشکلات تمرکز دارید.
اگر علائم دیگری از تغییرات سلولهای خونی مانند تب، عفونت یا ضعف دارید.
وقتی تحت درمانی قرار می گیرید که میتواند بر تعداد سلولهای خونی شما تأثیر بگذارد، مانند شیمیدرمانی
برای نظارت بر یک مشکل سلامتی طولانی مدت که ممکن است نتایج شمارش خون شما را تغییر دهد، مانند بیماری مزمن کلیه.
پزشک شما علت درخواست آزمایش RBC و نتایج آزمایش را برای شما توضیح خواهد داد.
محدوده طبیعی گلبول های قرمز چیست؟
دامنه شمارش گلبولهای قرمز:
هماتوکریت ، نسبت حجم گلبولهای قرمز به حجم کل خون است. دامنه طبیعی هماتوکریت بین جنسها متفاوت است و برای آقایان تقریباً ۴۵٪ تا ۵۲٪ و برای خانمها ۳۷٪ تا ۴۸٪ است.
شمارش گلبولهای قرمز، تعداد گلبولهای قرمز در یک حجم خون را مشخص میکند. دامنه طبیعی در مردان تقریباً ۴/۴ تا ۶.۱ میلیون سلول در میکرولیتر است. براساس داده های NIH (مؤسسه ملی بهداشت)، دامنه طبیعی زنان از ۴.۲ تا ۵.۴ میلیون سلول در میکرولیتر است.
هموگلوبین پروتئین موجود در گلبولهای قرمز است که اکسیژن را حمل می کند و دلیل رنگ قرمز خون است. دامنه طبیعی هموگلوبین ممکن است بین جنسها متفاوت باشد و تقریباً برای مردان بین ۱۳ تا ۱۸ گرم در یک دسی لیتر و ۱۲ تا ۱۶ گرم در هر دسی لیتر برای خانمها باشد.
تعداد کمتر از حد نرمال به چه معناست؟
تعداد RBC کمتر از حد نرمال، ممکن است به دلیل موارد زیر ایجاد شود:
کمخونی
نارسایی مغز استخوان
کمبود اریتروپویتین، که علت اصلی کم خونی در بیماران مبتلا به بیماری مزمن کلیوی است.
همولیز یا تخریب RBC ناشی از انتقال خون و آسیب رگهای خونی
خونریزی داخلی یا خارجی
سرطان خون
سوء تغذیه
میلومای چندگانه (مالتیپل میلوما)، نوعی سرطان مربوط به پلاسماسلها در مغز استخوان
کمبودهای غذایی، از جمله فقر آهن، مس، فولات و ویتامین های B-6 و B-12
بارداری
اختلالات تیروئید
برخی از داروها نیز میتوانند میزان RBC را کاهش دهند، به ویژه:
داروهای شیمی درمانی
کلرامفنیکل، که عفونتهای باکتریایی را درمان میکند.
کوئینیدین، که ضربان قلب را منظم میکند.
هیدانتوین، که به طور سنتی برای درمان صرع و اسپاسم عضلانی استفاده میشود.
مجموع کل مساحت گلبول های قرمز در خون انسان بطور متوسط ۳۵۰۰ – ۳۰۰۰ متر مربع است که این مقدار ۱۵۰۰ برابر سطح بدن می باشد.
گلبول قرمز و سرطان خون
سرطان های خون میتوانند بر تولید و عملکرد سلولهای قرمز خون تأثیر بگذارند. این سرطانها همچنین میتوانند منجر به سطوح غیر طبیعی آزمایش RBC شوند.
هر سرطان خونی تأثیر منحصر به فردی بر تعداد RBC میگذارد. سه نوع اصلی سرطان خون عبارتند از:
لوکمی، که توانایی مغز استخوان در تولید پلاکت و گلبول قرمز را مختل میکند.(آزمایشگاه پاتوبیولوژی صبا بابل)
لنفوما، که گلبولهای سفید سیستم ایمنی بدن را تحت تأثیر قرار میدهد
میلوما، که از تولید طبیعی آنتی بادی جلوگیری میکند
درمان تعداد گلبول های قرمز بالا یا پلی سیتمی
درمان پلی سیتمی به طور کلی به علت آن بستگی دارد.
در پلی سیتمی ورا یا سایر سندرمهای اولیه پلی سیتمی، گزینههای درمانی خاصتر هستند. فلبوتومی (حجامت) اساسیترین بخش درمان است. هماتوکریت توصیه شده در مردان کمتر از ۴۵ و در زنان کمتر از ۴۲ ، هدف فلبوتومی است.
چندین دارو در رابطه با فلبوتومی برای سرکوب تولید غیرطبیعی گلبولهای قرمز در نظر گرفته شده است. بیشتر این داروهای شیمی درمانی با عوارض جانبی مرتبط بوده و مصرف آنها بحث برانگیز و محدود بوده است.(انجام آزمایش در بابل)
هیدروکسی اوره (Hydrea) به دلیل ویسکوزیته خون بالا برای برخی از بیماران مبتلا به پلی سیتمی اولیه و خطر بیشتر در ایجاد لخته خون توصیه شده است. عوامل مطلوب درمان با هیدروکسی اوره سن بیش از ۷۰ سال، تعداد پلاکتهای بیشتر از ۱.۵ میلیون و عوامل خطر کلی قلبی عروقی است.
آسپرین و سایر داروهای ضد پلاکت (دی پیریدامول [پرسانتین]) همچنین ممکن است با کاهش عوارض لخته شدن در بیماران مبتلا به پلی سیتمی مفید باشد، مگر اینکه بیمار سابقه خونریزی داشته باشد.
عمر متوسط گلبول های قرمز خون ۱۲۰ روز است.
اگر نتایج آزمایش RBC غیرطبیعیباشد چه کار کنم؟
پزشک در مورد هرگونه نتیجه غیرعادی با شما صحبت خواهد کرد. بسته به نتایج حاصله، ممکن است لازم باشد آزمایشات اضافی را برای شما تجویز کند.
تستهای مکمل میتواند شامل اسمیر خون باشد، که یک فیلم از خون شما توسط میکروسکوپ بررسی میشود. اسمیر خون میتواند به تشخیص ناهنجاریهای سلولهای خونی (مانند کم خونی سلول داسی شکل)، اختلالات گلبولهای سفید خون مانند سرطان خون و انگلهای منتقله از خون مانند مالاریا کمک کند.
کم خونی نوعی بیماری است که در آن تعداد سلولهای قرمز سالم خون برای حمل اکسیژن به بدن کافی نیستند.
انواع کم خونی عبارتند از:
کم خونی فقر آهن که اغلب به راحتی قابل درمان است.(آزمایشگاه خانم دکتر گیلکی)
سلول داسی شکل، که منجر به غیر طبیعی شدن سلولهای قرمز خون میشود، و این گلبولهای غیرطبیعی به سرعت از بین میروند.
کم خونی ناشی از کمبود ویتامین، که غالباً از سطح پایین ویتامین B-12 ناشی میشود.
همه انواع کم خونی به درمان نیاز دارند. افراد کم خون معمولاً احساس خستگی و ضعف میکنند. آنها همچنین ممکن است سردرد، سردی دست و پا، سرگیجه و ضربان قلب نامنظم را تجربه کنند.
نمونه برداری (بیوپسی) از مغز استخوان میتواند نشان دهد که سلولهای خونی مختلف در مغز استخوان چگونه ساخته میشوند. آزمایشهای تشخیصی مانند سونوگرافی یا الکتروکاردیوگرام میتواند شرایط تاثیرگذار بر عملکرد کلیهها یا قلب را بررسی کند.
به روزرسانی : ۲۷ فروردین ۱۴۰۱
بازنشر از سایت آزمایشگاه صبا
زردی زبان نشان دهنده بیماری است ؟
زردی زبان نشان دهنده چیست؟
زردی زبان یک شرایط تقریبا بی ضرر است که طی آن یک پوشش زرد و ضخیم روی زبان تشکیل می شود. این امر زمانی که رخ می دهد که باکتری های روی سلولهای مرده پوست به دام می افتند و همین امر باعث تغییر رنگ زبان می شود. اما منابع خارجی بر این امر تاکید می ورزند که این مشکل می تواند نشان دهنده یکی از بیماری های حاد باشد. علت تغییر رنگ زبان می تواند متفاوت باشد، اما این امر با پیروی از برخی از راهکارها قابل درمان است و معمولا ظرف چند روز تا چند هفته برطرف می شود.
دلایل زردی زبان
شایعترین علت زردی زبان، تجمع سلولهای پوستی و باکتریها بر روی زبان است. این تجمع اغلب به دلیل بهداشت نامناسب دهان و دندان است. زردی، خشکی دهان، زبان سیاه کرکدار و مصرف تنباکو از دیگر علل ایجاد این عارضه هستند.
یک علت شایع زردی زبان، تجمع سلولهای پوستی و باکتریها بر روی زبان است. این تجمع اغلب به دلیل بهداشت نامناسب دهان و دندان است.
علت تغییر رنگ زبان می تواند متفاوت باشد.
در زیر به بررسی کامل دلایل زردی زبان میپردازیم:
علت زرد شدن زبان
زبان زرد معمولا در اثر تجمع بیضرر سلولهای مرده پوست در نقاط برجسته کوچک (پاپیلا) بر روی سطح زبان است.
در اکثر مواقع زرد شدن زبان زمانی پیش می آید که پاپیلای زبان بزرگ میشود و باکتری های موجود در دهان رنگدانههای رنگی تولید میکنند.
همچنین پاپیلای بلندتر از نرمال میتواند به سادگی سلولهایی که جدا شدهاند را حبس کرده که این سلول ها توسط دخانیات، غذاها و یا دیگر موارد رنگی میشوند. تنفس از دهان و یا خشکی دهان نیز ممکن است به زرد شدن زبان مرتبط باشد.
ده علت عمده زرد شدن زبان می تواند شامل موارد زیر باشد:
۱- زبان سیاه و مودار
این وضعیت زمانی اتفاق میافتد که برجستگیهای کوچک روی نوک و دو طرف زبان بزرگتر شوند. باکتریها، آلودگیها و مواد غذایی روی این برآمدگیها تجمع کرده و رنگ آنها را علاوه بر سیاه، به زرد یا رنگهای دیگر تغییر میدهند.
برای درمان این علت بایستی علاوه بر این که حداقل ۲ بار در روز و مخصوصا بعد از صرف هر وعده غذایی مسواک می زنید، روزی چند نوبت دهان خود را با آب بشویید. در صورتیکه سیگار می کشید توجه داشته باشید که ترک سیگار، تاثیر مستقیمی روی این علت خواهد داشت.
۲- زبان جغرافیایی
این شرایط زمانی اتفاق میافتد که لکههای صاف و هموار در جای جای زبان ظاهر شود. پزشکان هنوز علت این عارضه را کشف نکردهاند؛ اما میبینیم که بعضی اوقات در افراد خانواده اتفاق میافتد. این لکهها اغلب قرمز و گاهی زرد رنگ هستند.
درمان زبان جغرافیایی حتما بایستی زیر نظر پزشک انجام شود؛ چرا که بایستی از مسکنهای قوی استفاده کنید یا درون دهان را با یک شویندهی بیحس کننده بشویید. ممکن است پزشک پماد یا شویندهی حاوی کورتیکواستروئید تجویز نماید.
۳- داروهای حاوی بیسموث (Bismuth)
قرص بیسموت و سایر داروهای حاوی بیسموت میتوانند رنگ زبان فرد را از زرد تا سیاه تغییر دهند.
یسموت ساب سیترات و ساب سالیسیلات برای درمان زخم معده و روده و نیز در اسهال مسافرتی استفاده میشوند.
علائم زردی زبان
علائم رایجی که همراه با زرد شدن زبان مشاهده میشوند، عبارتند از:
بوی بد دهان
لکههای سفید اضافی روی پوشش زبان یا غشای مخاطی
طعم بد در دهان
گلودرد
احساس سوزش
برآمدگیهای کوچک روی زبان
رفلاکس معده یا سوءهاضمه
دهان خشک
تب
ظاهرشدن مو روی زبان
درد
عوامل خطر زرد شدن زبان
هر شخصی در هر سنی ممکن است دچار این مشکل شود. اما برخی عوامل احتمال ایجاد این عارضه را بیشتر میکنند. عوامل خطر ابتلا به زردی زبان عبارتند از:
بهداشت ضعیف دهان
استفاده از تنباکو
مصرف زیاد قهوه یا چای سیاه
مصرف الکل
کمآبی بدن
سرطان
اختلالات خودایمنی
اختلالات عصبی
درمان زردی زبان
برای درمان زبان زرد، با یک محلول که شامل مخلوطی از یک واحد پراکسید هیدروژن و پنج واحد آب است، یک بار در روز مسواک بزنید، سپس دهان خود را چند بار با آب بشویید.
درمان بیماری زمینهای که علت زرد شدن زبان است، باید علائم را کاهش دهد.
درمان زبان سیاه کرکدار
دندان هایتان را حداقل دوبار در روز،بعد از هر وعده غذایی بشویید. چند بار در روز با آب دهان خود را بشویید. سیگار نکشید.
بهبود بهداشت دهان و دندان
دوبار در روز با استفاده از خمیر دندان حاوی فلوراید و مسواک نرم، دندانهایتان را مسواک بزنید. حداقل یک بار در روز از نخ دندان استفاده کنید. استفادهی روزانه از دهان شویهی حاوی فلوراید به بهداشت دهان و دندان کمک میکند. هر شش ماه یک بار برای معاینهی دندان هایتان به دندانپزشک مراجعه کنید. استفاده از شیرینیها و مخصوصا غذاهای چسبناک و صمغی مثل شکلات را محدود کنید.(آزمایشگاه پاتوبیولوژی)
چه زمانی باید به دکتر مراجعه کنیم؟
زرد شدن روی زبان در برخی موارد، به ویژه زمانی که با علائم قابل توجهی همراه باشد، می تواند نشانه ای از عوارض جدی تر برای سلامتی مانند یرقان باشد.
دلایل مراجعه به پزشک برای زبان زرد رنگ عبارتند از:
علائم زردی شامل زردی پوست و سفیدی چشم، کبودی، استفراغ، حالت تهوع، تب، اسهال خونی و درد شکم
نگرانی در مورد ظاهر تغییر رنگ زبان یا سایر تغییرات زبان
در صورتی که رنگ زرد زبان با اصلاح سبک زندگی اولیه، درمان های خانگی از بین نرفته یا بیش از ۲ هفته ادامه داشته باشد.
درد
علائمی که بدون هیچ دلیل واضحی بدتر می شوند.(بهترین آزمایشگاه مازندران)
سلول های پوستی بسیار ضخیم و برجسته روی زبان (یا همان پاپیلا) که شبیه لایه ای از خز هستند.
پیشگیری از زردی زبان
به منظور کاهش تعداد باکتریها و کاهش مقدار تجمع سلولهایی که میتوانند باعث زرد شدن زبان شوند، سعی کنید موارد زیر را رعایت کنید:
ترک سیگار
مسواک زدن دندانها دو بار در روز و استفاده از نخ دندان حداقل یک بار در روز
به منظور حذف سلولهای مرده، مواد غذایی و دیگر مواد، با یک لیسه زبان به آرامی بر سطح زبان خود بکشید.
افزایش میزان فیبر در رژیم غذایی، تعداد باکتریهای دهان را کاهش میدهد.
رنگ زبان و بیماریها
زمانی که رنگ زبان تغییر میکند و از حالت صورتی طبیعی خارج میشود، احتمالا مشکل اساسی در سلامتی ایجاد شده است. ممکن است علت تغییر رنگ زبان موارد زیر باشد.(آزمایشگاه صبا)
قرمز: احتمال دارد نشانه کمبود ویتامین B باشد. مخملک، اگزما و بیماری کاوازاکی نیز میتوانند باعث قرمزی زبان شوند.
بنفش: مشکلات قلبی و گردش خون ضعیف میتوانند باعث بنفش شدن زبان شوند. در بیماری کاوازاکی ممکن است زبان ارغوانی رنگ شود.
آبی: این حالت نشانه گردش ضعیف اکسیژن در خون است. اغلب مربوط به مشکلات ریوی یا کلیوی میشود.
خاکستری: گاهی مشکلات گوارشی باعث خاکستری شدن زبان میشوند. این حالت میتواند نشانه زخم معده یا اگزما هم باشد.
سفید: عفونتهای قارچی مانند برفک دهان باعث بروز لکههای سفید روی زبان میشوند. بیماریهای خوشخیمی مانند لکوپلاکیا یا لیکن پلان دهان نیز ممکن است باعث سفیدی زبان شوند.
قهوهای: اغلب بیضرر است. خوردن مواد غذایی خاص یا مصرف تنباکو گاهی رنگ زبان را قهوهای میکنند.
سیاه: زبان تیره یا سیاه اغلب مربوط به عادات بد بهداشت دهان است. دیابت نیز میتواند این حالت را ایجاد کند.
به روز رسانی : ۲۴ فروردین ۱۴۰۱
بازنشر شده از سایت آزمایشگاه صبا
آزمایش کالپروتکتین
کالپروتکتین
کالپروتکتین، پروتئینی است که توسط نوعی گلبول سفید خون به نام نوتروفیل آزاد میشود. هنگامی که التهاب در دستگاه گوارش (GI) وجود دارد، نوتروفیلها به منطقه منتقل میشوند و کالپروکتین را آزاد میکنند و در نتیجه سطح مدفوع افزایش مییابد. این آزمایش میزان کالپروکتین موجود در مدفوع را به عنوان راهی برای تشخیص التهاب در رودهها اندازه گیری میکند.
التهاب روده
التهاب روده با بیماری التهابی روده (IBD) و برخی عفونتهای باکتریایی دستگاه گوارش همراه است، اما با بسیاری از اختلالات دیگر که بر عملکرد روده تأثیر میگذارد و علائم مشابهی ایجاد میکند، مرتبط نیست. از آزمایش کالپروتکتین میتوان برای تمایز بین شرایط التهابی و غیر التهابی استفاده کرد.
IBD گروهی از اختلالات مزمن است که با بافتهای ملتهب و آسیب دیده در پوشش دستگاه گوارش مشخص میشود. علت IBD مشخص نیست، اما تصور میشود که این بیماریها ناشی از یک فرآیند خود ایمنی است که به دلیل سابقه ژنتیکی، یک بیماری ویروسی و یا یک عامل محیطی ایجاد شده است. شایعترین بیماریهای التهابی روده عبارتند از بیماری کرون (CD) و کولیت اولسروز (UC).
افراد مبتلا به IBD به طور معمول دچار بیماریهای فعال هستند که با دوره بهبودی متناوب است. در طول بیماری، فرد ممکن است دچار حملات مکرر اسهال شدید یا خونی، درد شکم، کاهش وزن و تب شود. بعد از مدتی علائم اغلب فروکش میکنند. بسیاری از افراد ممکن است برای بهبودی دورههای طولانیتری را پشت سر بگذارند. آزمایش کالپروتکتین میتواند در نظارت بر فعالیت بیماری مفید باشد. این آزمایش برای IBD اختصاصی یا تشخیصی نیست، اما ممکن است برای تشخیص و ارزیابی میزان التهاب انجام شود.
آزمایش کالپروکتین، میزان کالپروکتین موجود در مدفوع را به عنوان راهی برای تشخیص التهاب در رودهها اندازه گیری میکند.
آزمایش کالپروتکتین مدفوع چگونه انجام می شود؟
برای انجام این آزمایش یک نمونه مدفوع تازه لازم است که در یک ظرف تمیز قرار و در اسرع وقت به آزمایشگاه ارسال شود. اطمینان حاصل کنید که نمونه مدفوع به هیچ وجه آلوده نیست. در ظرفی که برای انجام این آزمایش نمونه مدفوع خود را جمع آوری می نمایید باید عاری از هر گونه آب یا ادرار باشد و برای چنین روشی آمادگی خاصی لازم نیست.
چرا اندازه گیری سطح کالپروتکتین در مدفوع مهم است؟
با اندازه گیری سطح کالپروتکتین در مدفوع ، تشخیص وجود التهاب در روده ها آسان خواهد بود. هرگونه التهاب در روده می تواند با باکتری ها و بیماری التهابی روده همراه باشد. این روش از نظر ماهیت تشخیصی نیست اما می تواند برای تمایز بین اختلالات التهابی و غیر التهابی روده مورد استفاده قرار گیرد. مهم تر از همه ، آزمایش کالپروتکتین مدفوع در تشخیص شدت بیماری التهابی روده نیز کمک می کند.
آزمایش کالپروتکتین مدفوع ممکن است در صورت مشکوک بودن به IBD که در آندوسکوپی نشان داده شده است، توسط پزشک متخصص دستگاه گوترش درخواست داده شود. تشخیص IBD معمولاً با انجام آندوسکوپی (کولونوسکوپی یا سیگموئیدوسکوپی) برای معاینه روده ها و با به دست آوردن یک نمونه بافت کوچک (بیوپسی) برای ارزیابی التهاب و تغییر در ساختارهای بافت تأیید می شود.
این آزمایش ها تهاجمی هستند و در صورت عدم وجود التهاب ، بهتر است انجام نشوند. اگر شخص مبتلا به IBD علائمی داشته باشد که نشان دهنده شعله ور شدن این بیماری است، هم برای تشخیص فعالیت بیماری و هم برای ارزیابی شدت آن، می تواند تست کالپروتکتین درخواست داده شود. به عنوان مثال ، اگر فردی دارای کالپروتکتین نسبتاً بالا باشد ، آزمایش ممکن است چندین هفته بعد تکرار شود تا ببیند آیا در حد متوسط بالا رفته است ، افزایش یافته است یا به حالت عادی برگشته است.
برای انجام این آزمایش یک نمونه مدفوع تازه لازم است که در یک ظرف تمیز قرار داده و در اسرع وقت به آزمایشگاه ارسال شود
چه زمانی آزمایش calprotectin کالپروتکتین تجویز میشود؟
هنگامی که فرد دارای علائمی است که التهاب دستگاه گوارش را نشان میدهد و هنگامی که پزشک میخواهد بین IBD و بیماری روده غیرالتهابی تمایز قائل شود، آزمایش کالپروتکین ممکن است انجام شود. علائم و نشانههای IBD در افراد مختلف و در طول زمان متفاوت است. آنها ممکن است شامل یک یا چند مورد از موارد زیر باشند:
– اسهال خونی یا آبکی
– گرفتگی یا درد شکم
– تب
– کاهش وزن
– خونریزی از رکتوم
– ضعف
آزمایش کالپروتکتین ممکن است زمانی انجام شود که پزشک مراقبتهای بهداشتی بخواهد تعیین کند که آیا احتمال انجام آندوسکوپی (کولونوسکوپی یا سیگموئیدوسکوپی) ضروری است یا خیر. هنگامی که فرد مبتلا به IBD باشد، در صورت مشکوک شدن به تشدید بیماری، ممکن است آزمایش کالپروتکتین تجویز شود، هم برای تایید فعالیت بیماری و هم برای ارزیابی شدت آن.
نتیجه آزمایش کالپروتکتین مدفوع چه چیزی را نشان می دهد؟
سطح کالپروتکتین برای بررسی وضعیت سلامتی بیمار اندازه گیری می شود. اگر مدفوع بیمار دارای سطح کالپروتکتین بالایی باشد ، به این معنی است که بیمار از التهاب در روده رنج می برد. اما ، علت دقیق یا محل التهاب را مشخص نمی کند. هرچه سطح کالپروتکتین بالاتر باشد ، التهاب شدیدتر خواهد بود. افزایش کالپروتکتین در بیماران مبتلا به بیماری روده تحریک پذیر ، عفونت باکتریایی ، عفونت انگلی و سرطان روده بزرگ دیده می شود.
نتیجه آزمایش کالپروتکتین مدفوع مثبت بیش از ۲۰۰ میکروگرم در گرم است. برای آزمایش بیشتر ، معالجه و مدیریت ، بیمار باید به متخصص گوارش مراجعه کند.
با اندازه گیری سطح کالپروتکتین در مدفوع ، تشخیص وجود التهاب در روده ها آسان خواهد بود.
دلیل پایین بودن سطح کالپروتکتین چیست؟
اگر نتیجه آزمایش کالپروتکتین مدفوع پایین باشد، به این معنی است که علائم و نشانه های بیمار ناشی از اختلال غیر التهابی روده مانند عفونت های ویروسی در دستگاه گوارش است. این بیماری همچنین می تواند ناشی از سندرم روده تحریک پذیر باشد ، و این باعث درد شکم می شود که با گرفتگی و اسپاسم همراه با اسهال یا یبوست مشخص می شود. اگر مقادیر کمتر از ۵۰ میکروگرم در گرم باشد ، آزمایش کالپروتکتین منفی است. فقط به این دلیل که نتیجه ازمایش پایین است لزوماً به معنای این نیست که هیچ مشکلی در بدن وجود ندارد. این بدان معنی است که علائمی که بیمار در حال حاضر با آن روبه رو است مربوط به بیماری التهابی روده نیست.
سایر دلایل احتمالی می تواند موارد زیر باشد:
– سندرم روده تحریک پذیر
– آلرژی غذایی(آزمایشگاه بابل)
– بیماری سلیاک
– عدم تحمل ( Intolerance)
دلیل وجود کالپروتکتین متوسط چیست؟
اگر سطح کالپروتکتین متوسط باشد ، بدین معنی است که ممکن است التهابی باشد و وضعیت بیمار رو به وخامت باشد. و اگر آزمایش مجدد انجام شود و نتیجه کالپروتکتین با شدت بالا شود ، به این معنی است که بیمار به آزمایشات بیشتری مانند آندوسکوپی نیاز دارد. همچنین اگر سطح کالپروتکتین بین ۵۰ – ۲۰۰ میکروگرم بر گرم باشد ، به این معنی است که سطح متوسط یا در رنج متوسط است. این مقادیر بیشتر از حد طبیعی است اما هنوز هم پایین تر از نتیجه مثبت است. این امر می تواند با عوامل زیادی مانند:(آزمایشگاه در میدان کشوری)
– دیورتیکولیت خفیف
– عفونت باکتریایی
– مصرف داروهای ضد التهابی غیر استروئیدی مانند ایبوپروفن یا آسپیرین
– مصرف زیاد الکل
– عوارض جانبی داروهایی مانند مهارکننده های پمپ پروتون
– هر چیزی که می تواند باعث تحریک روده شود.
اگر نتیجه آزمایش کالپروتکتین مدفوع در رنج متوسط است ، بهتر است بعد از دو تا سه هفته آزمایش را تکرار کنید. اگر سطح همچنان رو به افزایش باشد ، آزمایشات بیشتری لازم است.(انجام آزمایش در بابل)
اگر نتیجه آزمایش کالپروتکتین مدفوع پایین باشد، به این معنی است که علائم و نشانه های بیمار ناشی از اختلال غیر التهابی روده مانند عفونت های ویروسی در دستگاه گوارش است.
چقدر طول میکشد تا نتایج آزمایش کالپروتکتین calprotectin مشخص شود؟
این مورد بستگی به آزمایشگاهی دارد که آزمایش کالپروکتین را ارائه میدهد. این آزمایش تا حدودی تخصصی است و توسط همه آزمایشگاهها ارائه نمیشود. نمونه شما به احتمال زیاد برای آزمایش به آزمایشگاه مرجع ارسال میشود و ممکن است چند روز طول بکشد تا نتایج در دسترس باشد.
به روزرسانی : ۲۳ فروردین ۱۴۰۰
بازنشر از سایت آزمایشگاه صبا
شایع ترین دلایل دیزوری یا سوزش ادرار
دیزوری یا سوزش ادرار چیست؟
سوزش ادرار یا ادرار دردناک نیز به بیماری دیسوریا گفته می شود. دیزوری یا دیسوریا، علامت درد، ناراحتی یا سوزش هنگام ادرار است که در بین زنان بیشتر از مردان شایع است همچنین مردان مسن بیشتر از مردان جوان به آن مبتلا می شوند. احساس سوزش همراه با ادرار می تواند ناشی از عفونت (از جمله عفونت های مقاربتی یا STD مانند: کلامیدیا و سوزاک) و شرایط غیر عفونی باشد، اما بیشتر به دلیل عفونت باکتریایی دستگاه ادراری که مثانه را تحت تأثیر قرار می دهد ایجاد می شود.
غالباً با علائم دیگر عفونت ادراری (UTI) مانند دیزوری (ادرار دردناک) یا خون در ادرار، همراه است و در صورت وجود عفونت ممکن است بعد از مقاربت در خانم ها ایجاد شود. سوزش یا ادرار دردناک در دوران بارداری نیز نشانگر عفونت ادراری است.
علامت درد، ناراحتی یا سوزش هنگام ادرار است که در بین زنان بیشتر از مردان شایع است
علائم همراه با سوزش ادرار
این علائم درد هنگام ادرار از فردی به فرد دیگر متفاوت است. معمولا این درد بهصورت سوزش یا خارش گزارش میشود. گاهی ممکن است در شروع ادرار درد ایجاد شود و گاهی پس از اتمام ادرار این مشکل دیده میشود. معمولا سوزش در شروع ادرار نشانه عفونت ادراری بوده و سوزش پس از اتمام ادرار کردن نشانه مشکل در مثانه یا پروستات است.
دلایل سوزش ادرار
درد هنگام ادرار به دو دلیل عمده ایجاد میشود.
عفونتها
التهاب و تحریک
برای هر کدام از این دو مورد دلایل زیادی وجود دارد. شایعترین دلایلی که باعث دیزوری میشوند؛ شامل موارد زیر میشود:
۱. عفونتها
شایعترین علت سوزش ادرار در خانمها، عفونت دستگاه ادراری است و در مردان، عفونت میزراه و مشکلات پروستات. عفونت ادراری یکی از علل اصلی سوزش ادرار است. بهتر است بدانید که عفونت ادراری علاوه بر سوزش ادرار علایم دیگری نیز به همراه دارد، سایر علائم عبارتند از:
تب
ادرار( چرکی) یا بوی بد شدید ادرار
ادرار کف آلود یا خونی
تکرر ادرار
درد پهلو
همچنین به این مساله توجه داشته باشید که عفونت در هر قسمت از دستگاه ادراری میتواند رخ دهد، از جمله :
کلیهها: میزنای یا حالب (مجراهایی که ادرار را از کلیهها به مثانه منتقل میکنند.)
مثانه: میزراه (مجرایی که ادرار را از مثانه به خارج از بدن منتقل میکند.)
عفونتهای دستگاه ادراری اغلب به علت باکتریهایی است که از طریق میزراه وارد سیستم ادراری و کلیهها میشوند.
شایعترین علت سوزش ادرار در خانمها، عفونت دستگاه ادراری است و در مردان، عفونت میزراه و مشکلات پروستات.
۲ . التهاب و تحریک پذیری سیستم ادراری
مشکلات متعددی می تواند منجر به التهاب یا تحریک پذیری سیستم ادراری یا ناحیه تناسلی شود و منتهی به نشانه ای به صورت ادرار دردناک شود.
علاوه بر عفونت،
دلایل دیگری برای تحریک پذیر شدن یا ملتهب شدن این نواحی وجود دارد، شامل:
وجود سنگ در سیستم ادراری
تحریک مجرای ادراری به خاطر فعالیت جنسی
التهاب مثانه، عارضه ای که ناشی از التهاب مثانه است
تغییرات مهبلی ناشی از یائسگی
فعالیت هایی مثل اسب سواری یا دوچرخه سواری
حساسیت یا تحریک مهبلی مرتبط با استفاده از صابون های معطر یا مواد کف زا، دستمال توالت یا محصولات دیگری مثل دوش با فشار بالا یا اسپرم کش ها
عوارض جانبی ناشی از داروهای به خصوص، مکمل ها و روش های درمانی
وجود تومور در سیستم ادراری
علت سوزش ادرار در مردان
معمولا مردان به یکی از دلایل زیر دچار درد هنگام ادرار کردن میشوند.
عفونت دستگاه ادراری
عفونت خارج از دستگاه ادراری مانند دیورتیکولیت
بیماری پروستات
سرطان
معمولا سوزش در شروع ادرار نشانه عفونت ادراری بوده و سوزش پس از اتمام ادرار کردن نشانه مشکل در مثانه یا پروستات است.
علت سوزش ادرار در زنان
سوزش ادرار به دلایل مختلفی ایجاد میشود. معمولا در زنان علت بروز این مشکل یکی از موارد زیر است:
سیستیت (عفونت مثانه)
عفونت واژن
عفونت دستگاه ادراری
اندومتریت و سایر علل خارج از دستگاه ادراری
التهاب مثانه یا مجرای ادرار (معمولا التهاب به دلیل عفونت ایجاد میشود.)
مقاربت جنسی
دستمال توالت معطر
اسپرم کشها
بزرگ شدن پروستات باعث میشود که مثانه به طور کامل تخلیه نشود و شانس عفونت افزایش یابد.
مراجعه به پزشک برای سوزش ادرار
پس از بررسی سابقه پزشکی و انجام معاینه فیزیکی، پزشک، درخواست انجام تست های آزمایشگاهی را برای کمک به تشخیص علت بروز علائم سوزش ادرار، می دهد.
پس از آن، بیمار می تواند درمان هدفمند خود را آغاز کند.
برای کمک به تعیین علت، پزشک خواهد پرسید که آیا ادرار درناک بیمار:
به طور ناگهانی یا به تدریج شروع شده است
یک بار یا چند بار اتفاق افتاده است
در ابتدای شروع ادرار، احساس شده است
پزشک، همچنین خواهد پرسید که آیا ادرار دردناک، با علائمی مثل زیر همراه است:
تب
ترشح غیرطبیعی
درد پهلو
پزشک ممکن است بخواهد از این موضوع نیز مطلع شود که آیا ادرار دردناک، با تغییراتی در جریان ادرار همراه بوده است یا نه، مانند:
رنگ
مقدار
وجود خون در ادرار
وجود چرک در ادرار
تیرگی ادرار
عوامل خطر ابتلا به عفونت دستگاه ادراری
عواملی که شانس ابتلا به عفونت دستگاه ادراری را افزایش میدهند، عبارتند از:
زنان:
کوتاه بودن مجرای خروج ادرار در زنان و همچنین نزدیکی آن به واژن و مقعد شرایط مساعدی برای ورود میکروبهای بیماریزا به دستگاه ادراری و ایجاد عفونت فراهم کرده است.
دیابت:
در افراد دیابتی به دلیل بالا بودن قند سیستم ایمنی به درستی عمل نمیکند که همین امر موجب افزایش شانس عفونت میشود.
افزایش سن:
با افزایش سن سیستم ایمنی ضعیفتر میشود و بدن در معرض پاتوژن ها و عوامل بیماریزای مختلفی قرار میگیرد. به همین علت احتمال عفونت افزایش مییابد.
بزرگی پروستات:
بزرگ شدن پروستات باعث میشود که مثانه به طور کامل تخلیه نشود و شانس عفونت افزایش یابد.
سنگ کلیه:
هر عاملی که باعث کاهش دفع ادرار شود مانند سنگها که انسداد ایجاد میکنند، شانس عفونت را افزایش میدهند.
بارداری:
تاثیر هورمون پروژسترون و فشار مکانیکی ایجاد شده توسط رحم (به دلیل فضایی که جنین اشغال می کند) موجب تخلیه ناکامل مثانه حین ادرار کردن میشود. همچنین تغییرات فیلتراسیون گلومرولی باعث افزایش قند موجود در ادرار و قلیایی شدن ادرار شده و در مجموع تمامی این تغییرات باعث افزایش احتمال ابتلا به عفونت ادراری در دوران بارداری میشود.
داشتن کاتتر ادراری در محل:
کاتتر یا سوند، جسم خارجی محسوب میشوند که اگر به صورت طولانیمدت استفاده شوند ممکن است باعث عفونت شوند.
عفونت واژن:
گاهی اوقات عفونت واژن مانند عفونت قارچی میتواند باعث سوزش ادرار شود. هنگام عفونت واژن، ممکن است تغییراتی در ترشحات واژن و بوی آن مشاهده شود.
برخی از بیماریهای زمینهای مربوط به مثانه یا پروستات نیز این مشکل را ایجاد میکنند. در این شرایط باید بیماری زمینهای درمان شود.
درمان سوزش ادرار
درمان دیزوری به علت بروز درد بستگی دارد. پزشک ابتدا باید تشخیص دهد علت درد کدام یک از موارد عفونت، التهاب، عوامل غذایی یا مشکل در پروستات و مثانه است. اگر علت دیزوری، عفونت ادراری باشد، آنتیبیوتیک تجویز میشود. درصورتیکه علت درد، التهاب ناشی از تحریک پوست باشد، باید عامل محرک شناسایی شده و از آن اجتناب کرد. برخی از بیماریهای زمینهای مربوط به مثانه یا پروستات نیز این مشکل را ایجاد میکنند. در این شرایط باید بیماری زمینهای درمان شود.
گاهی با نوشیدن آب به مقدار زیاد و استفاده از داروهای بدون نسخه میتوان این عارضه را برطرف کرد. اما در صورت تشدید سوزش باید به پزشک مراجعه کرد تا داروهای مناسب تجویز شود.
۱. درمان دارویی
معمولا برای درمان دیزوری داروی فنازوپریدین تجویز میشود. این دارو درد، سوزش و تکرر ادرار را از بین میبرند. دقت داشته باشید که این دارو چنین علائمی را کاهش میدهد، اما در درمان بیماری زمینهای نقشی ندارد. معمولا پزشک در کنار تجویز داروهای دیگر برای درمان بیماری، این دارو را جهت رفع درد هنگام ادرار تجویز میکند. معمولا زمانی که این دارو کنار آنتیبیوتیک برای درمان عفونت تجویز میشود، بیش از ۲ روز نیاز به مصرف آن نیست.
فنازوپریدین به قرص سوزش ادرار معروف بوده و نباید بدون مشورت با پزشک مصرف شود. افرادی که حساسیت داشته یا بیماری کلیوی دارند، نباید از قرص سوزش ادرار استفاده کنند.
آنتیبیوتیک برای سوزش ادرار
اگر علت سوزش ادرار بیماری عفونت ادراری باشد، پزشک برای رفع عامل باکتریایی، آنتیبیوتیک تجویز میکند. آنتیبیوتیکها انواع مختلفی داشته و باید باتوجهبه نوع باکتری و شدت عفونت بهترین دارو انتخاب شود.
مترونیدازول برای سوزش ادرار
برای درمان انواع عفونتهای باکتریایی داروی مترونیدازول تجویز میشود. این دارو هم در درمان عفونت ادراری و هم درمان عفونت واژن کاربرد دارد. اگر علت دیزوری، عفونت باشد، این آنتیبیوتیک میتواند پس از چند روز سوزش را برطرف کند.
پماد برای سوزش ادرار
اگر علت ایجاد دیزوری عفونت ادراری باشد، میتوان با پماد آنتیبیوتیک سوزش را برطرف کرد. آنتیبیوتیکها بهصورت قرص، کپسول یا پماد توزیع میشوند. پزشک باتوجهبه نوع باکتری و شدت عفونت میتواند پماد موضعی تجویز کند. اما اگر علت سوزش بیماریهای دیگری باشد، این نوع پماد کارساز نیست.
۲. درمان خانگی سوزش ادرار
معمولا درد هنگام ادرار مربوط به بیماریهای دستگاه ادراری است. برای درمان این عارضه میتوانید از روشهای خانگی استفاده کنید.
آب زیاد بنوشید. در کنار آن بهتر است غذاهای آبکی در برنامه غذایی خود قرار دهید.
ویتامین C به سلامت دستگاه ادراری کمک میکند. ویتامین C ادرار را اسیدیتر کرده و باکتریها را از بین میبرد.
نشستن در آب گرم: حرارت میتواند به کاهش سوزش کمک کند. حتی میتوانید از پد حرارتی هم برای کاهش علائم استفاده کنید.
تغییر رژیم غذایی: برخی از محرکها در رژیم غذایی مثانه را تحریک میکنند. باید مصرف الکل، کافئین، غذاهای تند، نوشیدنیهای گازدار و شیرینکنندههای مصنوعی را به حداقل برسانید.
از محصولات بهداشتی بدون عطر استفاده کنید. این محصولات باعث تحریک مثانه شده و سوزش را به همراه دارد.
اگر علت ایجاد دیزوری عفونت ادراری باشد، میتوان با پماد آنتیبیوتیک سوزش را برطرف کرد.
پوشیدن شورت نخی و شلوار گشاد
اگر مدام دچار سوزش یا خارش میشوید، میتوانید با تغییر لباس این علائم را کاهش دهید. گاهی جنس لباس زیر مناسب نبوده و باعث تحریک پوست میشود. شورتهای نخی بهترین گزینه بوده و حساسیت ایجاد نمیکنند. همچنین شلوار و لباس زیر تنگ علاوه بر تحریک پوست احتمال ایجاد عفونت را افزایش میدهند.(آزمایشگاه پاتوبیولوژی صبا)
رعایت بهداشت قاعدگی و سوزش ادرار
گاهی رعایتنکردن بهداشت قاعدگی باعث ایجاد عفونت و سوزش میشود. خانمها باید در این دوره دقت داشته باشند که به طور مرتب لباس زیر و پد بهداشتی خود را تعویض کنند و این ناحیه را هر روز تمیز کنند. در غیر این صورت احتمال عفونت واژن و عفونت ادراری افزایش پیدا میکند.
راهکارهایی مفید در پیشگیری از سوزش ادرار
روشهای خودمراقبتی میتواند با از بین بردن درد و سوزش ادرار را کم کنند:
تمرین تکنیکهای آرامشبخش برای کم کردن استرس. استرس و اضطراب میتواند علائم شما را شدیدتر کند و درمان را بهتعویق بیندازد.
بعد از شنا یا به هر دلیلی که خیس شدید، لباس خود را عوض کرده، لباس خشک بپوشید.
خانمها از اسپریهای واژینال، دوش واژینال، صابون یا هر ماده شیمیایی تحریککنندهای که میتواند دلیل سوزش ادرار باشد، در ناحیه تناسلی و داخل واژن استفاده نکنند.(بهترین آزمایشگاه مازندران)
غذاهای سرخشده، کافئین، شیرینکنندههای مصنوعی و نوشیدنیهای پرکالری (مانند نوشابه و آبمیوههای صنعتی) مصرف نکنید.
لباسهای چسبان از جمله شلوارهای جین تنگ نپوشید. از لباسهای زیر نخی استفاده کنید.
نواربهداشتی و تامپون را در فواصل کم عوض کنید.
قبل و بعد از رابطهجنسی حمام کنید. رابطه جنسی بدون محافظت (کاندوم) نداشته باشید.
بعد از تمام شدن رابطهجنسی، برای بیرون راندن باکتریها از مثانه و پیشابراه ادرار کنید.
وقتی احتیاج به دفع ادرار دارید، خود را نگه ندارید.
مصرف الکل و سیگار را محدود کنید.
خانمها برای جلوگیری از آلوده شدن دستگاه ادراری و تناسلی به باکتریهای مقعد، پس از دستشویی، ناحیه پرینه را از جلو به عقب بشویند، نه برعکس. ناحیه تناسلی را همیشه خشک و تمیز نگه دارید.(انجام آزمایش در بابل)
چه بیماریهایی باعث سوزش ادرار میشود؟
بیماریهای مختلفی در زنان و مردان میتواند باعث بروز دیزوری شود. برخی از مهمترین بیماریها عبارتند از:
عفونت ادراری
عفونت مقاربتی
سنگ کلیه
کیست تخمدان
عفونت پروستات
سیستیت بینابینی
حساسیت شیمیایی
عفونت یا تحریک واژن
سرطان مثانه
به روزرسانی :۲۲ فروردین ۱۴۰۱
بازنشر شده از سایت آزمایشگاه صبا