آزمایشگاه پاتوبیولوژی صبا بابل
آزمایشگاه صبا
آزمایشگاه پاتوبیولوژی صبا بابل
آزمایشگاه صباهایپرکلسمی ، علائم تا درمان
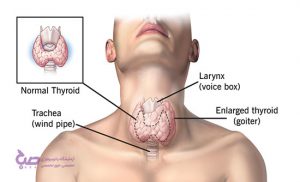
هایپرکلسمی چیست؟
سطح کلسیم خون عمدتا از طریق غدد پاراتیروئید کنترل می شود. این چهار غده کوچک که در پشت غده تیروئید واقع شده اند در تنظیم میزان کلسیم خون موثرند. زمانی که بدن به کلسیم نیاز داشته باشدغدد پارتیروئید با ترشح هورمون و فرستادن سیگنال به بافت های زیر موجب افزایش سطح سرمی کلسیم می شوند:
ارسال سیگنال به بافت استخوان جهت آزاد کردن کلسیم به خون
به کلیه به منظور کاهش دفع کلسیم از ادرار
به کلیه به منظور فعال سازی ویتامین D و جذب بهتر کلسیم در مسیر گوارش
فعالیت بیش از حد غدد پاراتیروئید و یا بیماری های مرتبط با آن می تواند در تعادل کلسیم بدن اختلال ایجاد نماید.
چنانچه سطح کلسیم بیش از حد مورد نیاز بدن باشد فرد دچار هیپر کلسمی شده است که این شرایط ممکن است با برخی اختلالات عملکردی نظیر موارد ذیل همراه است:
کاهش سلامت استخوان
سنگ کلیه
عملکرد غیر طبیعی قلب و مغز
کلسیم فراوان ترین و یکی از مهمترین مواد معدنی بدن است.
چرا بدن به کلسیم نیاز دارد و اگر میزان آن در بدن به بالاتر از حد لازم برسد چه خواهد شد؟
کلسیم فراوان ترین و یکی از مهمترین مواد معدنی بدن است. که برای عملکرد مناسب ماهیچه ها ، اعصاب و قلب ضروری می باشد. کلسیم برای لخته شدن خون مورد نیاز است و برای تشکیل، تراکم و حفظ استخوان ها و دندان ها بسیار مهم است. اما اگر همین عنصر ضروری، غلظتش در خون بالا رود بدن با حالتی به نام هایپر کلسیمی hypercalcemia روبرو می شود که خطراتی نیز به دنبال دارد. اما بالا بودن میزان کلسیم در روند این جریانها اختلال ایجاد مینماید. بالا بودن میزان کلسیم در بدن دلایل مختلفی می تواند داشته باشد، اما افرادی که به برخی سرطان های خاص مبتلا هستند، بیشتر در خطر آن قرار دارند.
دلایل نیاز بدن به کلسیم شامل:
در مسیرهای متابولیسم
انقباض های عضلانی
انعقاد خون
انتقال جریان عصبی
بررسی عملکرد پاراتیروئید
خونرسانی
استحکام استخوانها و دندانها
تنظیم آنزیمها
آرامش اعصاب
انتشار هورمونها
تنظیم ضربان قلب
عملکرد مغز
سطح سرمی کلسیم نیز برای بررسی وضعیت بیماران مبتلا به نارسایی کلیه، پیوند کلیه و هایپرپاراتیروئیدی به کار می رود.
سطوح بالای کلسیم باعث افزایش فشار خون و درنتیجه ناهنجاری های الکتریکی می شود.
علائم کلسیم بالا در خون
سطوح بالا ولی خفیف کلسیم احتمالا بدون علائم است. با این حال سطوح بالا و جدی کلسیم می تواند باعث ایجاد علائم زیر شود:
درد استخوان و ضعف عضلانی: هیپرکلسمی باعث آزاد شدن میزان زیادی کلسیم توسط استخوان ها و در نتیجه کمبود در آنها می شود. این فعالیت غیر طبیعی استخوان باعث ایجاد علائمی مانند درد و ضعف عضلانی خواهد شد.
درد معده و مشکلات گوارشی: کلسیم بیش از حد بالا باعث ایجاد علائمی مانند ناراحتی معده، درد شکم، حالت تهوع، استفراغ و یبوست می شود.
تشنگی بیش از حد و تکرر ادرار: کلسیم بیش از حد باعث افزایش فعالیت کلیه ها می شود. در نتیجه، تکرر ادرار و در نتیجه آن کم آبی و تشنگی افزایش می یابد.
فشار خون بالا و ریتم غیر طبیعی قلب: سطوح بالای کلسیم باعث افزایش فشار خون و درنتیجه ناهنجاری های الکتریکی می شود. این ناهنجاری ها باعث تغییر ریتم قلب می شوند.
اضطراب و افسردگی: هیپرکلسمی قابلیت تاثیر روی سلامت روان فرد را نیز دارد.
گیجی، بی حالی و خستگی: کلسیم بیش از حد در خون با تاثیر بر مغز باعث ایجاد علائم خستگی، بی حالی و گیجی می شود.
علل هایپرکلسمی
کلسیم علاوه بر ساخت استخوان ها و دندان های قوی به انقباض ماهیچه ها و انتقال سیگنال های عصبی کمک می کند. به طور معمول، اگر کلسیم کافی در خون وجود نداشته باشد، غدد پاراتیروئید هورمونی ترشح می کنند که باعث می شود استخوان ها کلسیم را در خون آزاد کنند و دستگاه گوارش کلسیم بیشتری را جذب کنند. در نتیجه کلیه ها کلسیم کمتری دفع می کنند و ویتامید د در بدن فعال می شود که نقش مهمی در جذب کلسیم دارد. این تعادل ظریف بین مقدار کلسیم در خون و هایپرکلسمی می تواند توسط عوامل مختلفی بر هم بخورد.
هایپرکلسمی ناشی از موارد زیر است:
غدد پاراتیروئید بیش فعال (هیپرپاراتیروئیدیسم):
این امر شایع ترین علت هایپرکلسمی است که می تواند ناشی از یک تومور کوچک غیر سرطانی (خوش خیم) یا بزرگ شدن یک یا چند غده پاراتیروئید باشد.
سرطان:
سرطان ریه و سرطان سینه و برخی سرطان های خون می توانند خطر ابتلا به هیپرکلسمی را افزایش دهند. گسترش سرطان (متاستاز) به استخوان ها نیز خطر افزایش کلسیم خون را افزایش می دهد.
بیماریهای دیگر:
برخی بیماریها مانند سل و سارکوئیدوز می توانند سطح ویتامین D خون را افزایش دهند که دستگاه گوارش را در جذب و مصرف بیش از حد کلسیم تحریک می کند.
عوامل ارثی:
اختلال ژنتیکی نادر معروف به هیپرکلسمی خانوادگی باعث افزایش کلسیم در خون می شود زیرا گیرنده های کلسیم در بدن معیوب هستند. این بیماری علائم یا عوارض هایپرکلسمی را ایجاد نمی کند!
بی تحرکی:
افرادی که دائما در حالت نشسته یا دراز کشیده هستند، معمولا به این بیماری دچار می شوند.
کم آبی شدید:
کم آبی بدن از علل شایع هیپرکلسمی خفیف یا گذرا است. وجود مایعات کمتر در خون باعث افزایش غلظت کلسیم می شود.
مصرف برخی از داروها:
برخی از داروها مانند لیتیوم، که برای درمان اختلال دوقطبی استفاده می شود – ممکن است ترشح هورمون پاراتیروئید را افزایش دهند.(تست سلامت جنین در بابل)
مصرف مکمل:
مقادیر زیاد کلسیم یا مکمل های ویتامین D در طول زمان می تواند سطح کلسیم را در در خون افزایش دهد.
عوارض هایپرکلسمی
مصرف بیش از حد کلسیم خطرات زیر را در پی دارد:
پوکی استخوان:
اگر استخوان های بدن فردی همچنان کلسیم در خون آزاد کنند، آن فرد می تواند به بیماری پوکی استخوان مبتلا شود که منجر به شکستگی استخوان، انحنای ستون فقرات و کاهش قد می شود.
افراد مبتلا به پوکی استخوان خطرات بیشتری دارند از جمله:
شکستگی استخوان
ناتوانی و ضعف بدنی
از دست دادن استقلال
بی تحرکی طولانی مدت
انحنای ستون فقرات
کوتاه شدن قد با گذشت زمان
سنگ کلیه:
اگر ادرار شما حاوی مقدار زیادی کلسیم باشد ، ممکن است کریستال هایی در کلیه های شما ایجاد شود. با گذشت زمان ، کریستال ها می توانند با هم ترکیب شده و سنگ کلیه ایجاد کنند. عبور از سنگ می تواند بسیار دردناک باشد.
نارسایی کلیه:
هایپرکلسمی شدید می تواند به کلیه ها آسیب برساند و توانایی آنها را در پاکسازی خون و دفع مایعات محدود کند.
مشکلات سیستم عصبی:
هایپرکلسمی شدید می تواند منجر به گیجی، زوال عقل و کما شود که می تواند کشنده باشد.
ریتم غیرطبیعی قلب (آریتمی):
هایپرکلسمی می تواند تکانه های الکتریکی تنظیم کننده ضربان قلب را تحت تاثیر قرار داده و باعث ضربان نامنظم قلب شود.
تشخیص مصرف بیش از حد کلسیم
از آنجا که مصرف بیش از حد کلسیم می تواند علائمی را ایجاد کند، ممکن است بیمار از این وضعیت اطلاعی نداشته باشد تا زمانی که آزمایشات معمول خون را بدهد. همچنین، آزمایش خون می تواند میزان هورمون پاراتیروئید بررسی کنید. برای تعیین هاپیرکسمی پزشک آزمایشات تصویربرداری از استخوان ها و ریه ها را توصیه می کند.(تست غربالگری در بابل)
درمان هایپرکلسمی
اگر هایپرکلسمی خفیف است، پزشک به شما توصیه می کند با رژیم غذایی مناسب و جلوگیری از مصرف بیش از حد کلسیم این بیماری را درمان کنید. اما در موارد شدید، پزشک داروها و حتی جراحی را پیشنهاد می دهد.
چه داروهای به درمان کمک می کند؟
در برخی از موارد پزشک داروهای زیر را تجویز و توصیه میکند:
کلسی میمتها (داروهای مقلد کلسیم )
این دسته از داروها، مقلد کلسیم در جریان خون میباشند و درنتیجه میتوانند به کنترل پرکاری غدد پاراتیروئید کمک کنند.
بیسفوسفوناتها:
داروهای پوکی استخوان که به صورت وریدی تزریق میشوند، میتوانند به بازسازی استخوانهای تضعیف شده در اثر هایپرکلسمی کمک کنند.
پردنیزون:
اگر هایپرکلسمی شما در اثر مقادیر بیشازحد ویتامینD ایجاد شدهاست، استفادهی کوتاه مدت ازقرصهای استروئیدی مانند پردنیزون میتواند کمک کننده باشد.
تزریق وریدی مایعات و مدررها (دیورتیکها):
مقادیر بسیار بالای کلسیم در خون از جمله موارد اورژانس پزشکی محسوب میشود. بستری در بیمارستان برای درمان از طریق تزریق وریدی مایعات و دیورتیکها به منظور کاهش بیدرنگ و سریع سطح کلسیم و جلوگیری از آریتمیهای قلبی و آسیبهای عصبی ضروری میباشد.(تست پاپ اسمیر در بابل)
تشخیص هایپرکلسمی
آزمایش خون کلسیم:
پزشک ممکن است آزمایش خون را برای بررسی میزان کلسیم خون و هورمون پاراتیروئید انجام دهد.
هرکسی که علائم هیپرکلسمی را تجربه می کند، باید به پزشک مراجعه کند، که آزمایش خون تجویز شود و براساس نتایج، تشخیص و درمان صورت بگیرد. فرد مبتلا به هیپرکلسمی خفیف ممکن است هیچ علائمی نداشته باشد و فقط پس از انجام آزمایش خون معمولی قابل تشخیص است. آزمایش خون، سطح کلسیم خون و هورمون پاراتیروئید را بررسی می کند و می تواند نشان دهد که سیستم های بدن، مانند سیستم های خون و کلیه ها چگونه کار می کنند.
بعد از تشخیص هیپرکلسمی، پزشک ممکن است آزمایش های دیگری را انجام دهد، مانند:
نوار قلب برای ثبت فعالیت الکتریکی قلب
اشعه X قفسه سینه برای بررسی سرطان ریه یا عفونت
یک ماموگرافی برای بررسی سرطان پستان
اسکن CT یا MRI برای بررسی ساختار و اندام بدن
جذب تابش پرتونگاری با انرژی دوگانه، معمولاً به عنوان اسکن DEXA شناخته می شود برای سنجش تراکم استخوان
چه آمادگی برای تست کلسیم نیاز میباشد؟
نیاز به ناشتا بودن نیست.
ممکن است به شما دستور داده شود که از مصرف برخی داروهای خاص مانند لیتیم ، آنتی اسیدها ، دیورتیک ها و مکمل های ویتامین D پرهیز کنید.
مصرف داروهای ادراری تیازید شایع ترین دلیل دارویی ناشی برای بالا بودن سطح کلسیم است. مصرف لیتیوم یا تاموکسیفن نیز ممکن است سطح کلسیم فرد را افزایش دهد. به همین دلیل در صورت مصرف این گونه از داروها در زمان نمونه گیری باید دارو مصرف نشود.
تستها و تشخیص این بیماری به چه صورت است؟
به علت اینکه علائم و نشانههای هایپرکلسمی-درصورت وجود- بسیار اندک میباشد، شما به این اختلال پینخواهید برد مگر اینکه در آزمایشهای روتین خون، سطح کلسیم خون شما را بالاتر از حد نرمال ملاحظه شود. آزمایشهای خون میتواند سطح بالای هورمونهای پاراتیروئید را در خون شما مشخص کند که این امر دلالت بر پرکاری غدد پاراتیروئید (هایپرپاراتیروئیدیسم) دارد. برای تشخیص اینکه علت هایپرکلسمی موارد دیگری از قبیل سرطان یا سارکوئیدوس میباشد، پزشک شما تصویربرداری از ریه و استخوانها را به شما توصیه خواهدکرد.
به روزرسانی : 20 اردیبهشت ۱۴۰۱
بازنشر از سایت آزمایشگاه صبا بابل
به بهانه روز جهانی بیماری لوپوس
۱۰ می روز جهانی بیماری لوپوس
لوپوس، بیماری آزاردهنده ای که فرد مبتلا را دچار دردسرهای فراوانی می کند و گاها زندگی طبیعی را برایش دشوار می سازد. مثل بسیاری از بیماری های جدی، لوپوس هم یک روز خاص درتقویم به نام خود دارد که هدف این روز یادآوری برخی نکات و فکت ها به تمام انسان های جهان است.
تاریخچه روز جهانی لوپوس
روز جهانی لوپوس توسط لوپوس کانادا در سال ۲۰۰۴ ایجاد شده تا اگاهی افراد در مورد این بیماری افزایش پیدا کند، زیرا این بیماری تاثیر بسیار گسترده ای روی افراد بیمار و خانواده هایشان دارد.
این روز توسط سازمان های مربوط به لوپوس از ۱۳ کشور تعیین شد که در آن کار های تحقیقاتی برای خدمات دهی بهتر به بیماران لوپوس، افزایش اطلاعات اپیدمیولوژی و افزایش آگاهی انجام می شد و از همان زمان، این روز در بسیاری از کشور های دیگر در سراسر جهان شهرت پیدا کرد.
پروفایل حمایت کنندگان روز جهانی لوپوس را موزیسین ها و بشر دوستانی به نام جولیان لنون تشکیل می داد که یک سفیر جهانی است. دیگر سلبریتی ها و افراد مشهور که در اجتماع روز جهانی لوپوس در آمریکا موثر هستند، دنیل “رادکلیف”، “لیدی گاگا” و “لان هاردینگ” می باشند.
حقایقی در مورد بیماری لوپوس
لوپوس یک وضعیت خود ایمنی است
هنوز علت دقیق بیماری لوپوس مشخص نیست اما علائم آن نشان دهنده مشکلی در سیستم ایمنی است، زیرا سلول های سیستم ایمنی ممکن است خودشان را مورد حمله قرار دهند.
علائم لوپوس مهم است
علائم لوپوس در هر فرد با دیگری متفاوت می باشد و شدت آن نیز افراد مختلف متفاوت است و نمی توان برای همه یک نسخه پیچید.
لوپوس در هر سنی اتفاق می افتد
خانم ها از سن ۱۵ تا ۴۴ سالگی بیشتر در معرض خطر لوپوس هستند و بین ۱۰ الی ۲۰ درصد افراد مبتلا به لوپوس قبل از سن ۱۸ سالگی به آن مبتلا می شوند اما در هر صورت ممکن است در هر سنی رخ دهد.(آزمایش غربالگری در بابل)
نژاد عامل اصلی خطر است
رنگ پوست مخصوصاً در نژاد های آفریقایی خطر لوپوس را افزایش می دهد. افراد سیاه پوست به طور کل در معرض خطر بیشتری هستند.
خانم ها بیشتر در معرض خطر هستند
۹۰ درصد بیماران مبتلا به لوپوس را خانم ها تشکیل می دهند اما این بیماری برای مردان خطرات بیشتری را به همراه دارد.
لوپوس یک وضعیت خود ایمنی است.
علائم لوپوس
ازجمله علائم بارز این بیماری شامل تب، خستگی، افزایش زخمهای دهانی، مشکلات کلیه و مفاصل، ریزش مژهها، تورم غدد لنفاوی و ابتلا به آرتروز میشود. مشخصترین علامت این بیماری وجود بثورات قرمز روشن روی پوست است که از پل بینی تا زیر چشمها و روی گونهها کشیده میشود. این شکل ظاهری باعث میشود بسیاری از افراد آن را با “بثورات پروانهای” اشتباه بگیرند. هرچند ممکن است لوپوس یک بیماری نادر، عجیب و مرموز بهنظر برسد، اما بههیچوجه نباید از آن غافل ماند. شناخت زودهنگام علائم این بیماری با وجود دشوار بودن آنها، نقش بسزایی در مقابله با بیماری لوپوس دارد.
روز جهانی لوپوس
هدف از روز جهانی لوپوس، آشنایی با ماهیت واقعی این بیماری و آگاهی از تمامی اقداماتی است که میتوان برای یک فرد مبتلا به لوپوس انجام داد، چرا که درمان این بیماری در وهله نخست نیازمند آموزش و تحقیق است و عموم مردم میتوانند نقش بسزایی در این زمینه ایفا کنند. این کمکها با افزایش آگاهیرسانی در شبکههای گسترده اجتماعی و اجرای برنامههای خیریه برای جمعآوری کمکهای نقدی به منظور کمک به انجمن لوپوس انجام میگیرد. باتوجه به جهانی بودن بیماری لوپوس، در سال ۲۰۰۴ یک روز مشخص توسط “سازمان لوپوس کانادا” برای مبازره با آن تعیین شد.
تشخیص اصلی لوپوس بر اساس علائم و آزمایش هاست
آزمایش های مختلف از جمله آزمایش خون ، اشعه ایکس و بایوپسی در کنار مشاهده علائم و مد نظر قرار دادن آن ها به شکل دقیق، همگی باعث ایجاد تشخیص دقیق پزشک خواهد شد.
لوپوس می تواند به وضعیت های دیگر شباهت داشته باشد
وضعیت های دیگری مثل آرتریت، فیبرو میالژیا و بیماری لایم می توانند علائم شبیه به لوپوس داشته باشند.(تست پاپ اسمیر در بابل)
هیچ درمانی برای لوپوس وجود ندارد
هنوز درمان دقیقی برای لوپوس پیدا نشده است. این بیماری کشنده نیست و نرخ مرگ و میرش کمتر از گذشته است. به خاطر این که دارو های جدیدی برای آن تولید کردند.
دارو ها کمک کننده هستند
دارو نمی تواند لوپوس را درمان کند اما از مشکلات بعدی آن جلوگیری می کند، سیستم ایمنی را سرکوب کرده، پادتن عامل ایجاد این بیماری را دور نگه می دارد و التهاب را تا حد زیادی کاهش خواهد داد.
لوپوس سیستمیک رایج ترین نوع لوپوس است
انواع مختلفی از لوپوس وجود دارد اما لوپوس سیستمیک در ۷۰ درصد افراد مبتلا مشاهده می شود که کمی شدیدتر بوده و بر روی کلیه یا قلب اثرگذار است.(تست سلامت جنین در بابل)
گاهی اوقات لوپوس فقط محدود به پوست می شود
بیماران مبتلا به لوپوس سیستمیک ممکن است دچار خارش، قرمزی و ایجاد لکه های روی پوست شوند و کمتر درد مفصلی، مشکلات کلیه و دیگر علائم را مشاهده کنند.
دارو های خاصی می توانند علائم لوپوس را تشدید کنند
بعضی از دارو ها مانند ایزونیازید، هیدرالازین و غیره می توانند عاملی برای واکنش شدید سیستم ایمنی و بروز علائم لوپوس شوند.
به روز رسانی : ۱۸ اردیبهشت ۱۴۰۱
بازنشر شده از سایت آزمایشگاه صبا
التهاب کیسه صفرا یا کوله سیستیت
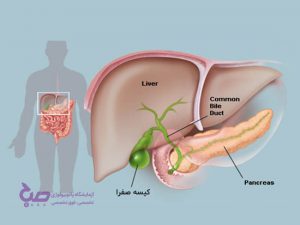
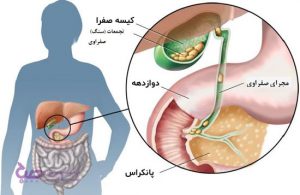
کمی درباره کیسه صفرا
کیسه صفرا اندامی کوچک و گلابی شکل است که در زیر کبد قرار دارد. این اندام صفرای ترشح شده از کبد را جمع آوری می کند و از طریق مجرای صفراوی مشترک (CBD) به روده ی کوچک می فرستد تا به هضم چربی ها کمک کند. مجرای صفراوی مشترک؛ کبد، کیسه صفرا و پانکراس را به روده ی کوچک متصل می کند. سنگ های کیسه صفرا باعث بسته شدن مجرای صفراوی مشترک شده و منجر به کله سیستیت می شوند.
این انسداد باعث ساخت صفرا درون کیسه صفرا و در نتیجه التهاب آن می شود. کله سیستیت حاد کیسه صفرا بسیار جدی است. این شرایط در صورت درمان نشدن می تواند منجر به ترکیدن کیسه صفرا شود که یک وضعیت اضطراری محسوب می شود. درمان های کله سیستیت شامل مصرف آنتی بیوتیک، مسکن ها و در نهایت خارج کردن کیسه صفرا می باشد.
از آنجایی که وجود این سنگ ها معمولا بدون نشانه ظاهری است. افراد ممکن است به وجود این سنگ ها در کیسه صفرا خود پی نبرند.
علائم کیسه صفرا
انواع بیماری کیسه صفرا علائم مشابهی دارند که شامل موارد زیر است:
درد:
رایجترین علائم کیسه صفرا در زنان است. این درد معمولاً در بخش میانه تا بالای سمت راست شکم اتفاق میافتد و میتواند خفیف و متناوب یا کمی شدید و مکرر باشد. همچنین در برخی مواقع درد میتواند شروع به انتشار به سایر قسمتهای بدن کند که شامل پشت و قفسه سینه است.
حالت تهوع یا استفراغ:
حالت تهوع و استفراغ شایعترین علائم کیسه صفرا در همه انواع بیماری کیسه صفرا هستند؛ با اینحال تنها بیماری کیسه صفرا مزمن ممکن است که سبب ایجاد مشکلات گوارشی همچون رفلاکس اسید و گاز شود.
تب یا لرز:
لرز یا تب غیر ابل توجیه ممکن است نشاندهنده این باشد که شما عفونت دارید. اگر شما عفونت دارید، نیازمند درمان هستید پیش از آنکه وخیمتر شده و خطرناک شود. عفونت ممکن است چنانچه به سایر بخشهای بدن پخش شود، خطر مرگ داشته باشد.
اسهال مزمن:
کارکرد بیش از ۴ بار در روز روده برای حداقل سه ماه، ممکن است نشاندهنده بیماری کیسه صفرا مزمن باشد.
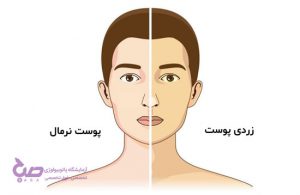
یرقان:
پوست به رنگ زرد یا یرقان، ممکن است نشاندهنده گرفتگی یا علت سنگ کیسه صفرا در مجرای صفراوی باشد. مجرای صفراوی کانالی است که از کیسه صفرا به روده باریک وارد میشود.
ادرار یا مدفوع غیرمعمول:
مدفوع به رنگ روشنتر و ادرار تیره، نشانههای احتمالی از گرفتگی مجرای صفراوی هستند.
سنگ های کیسه صفرا حجم کریستالی هستند که معمولا از ترکیب نمک کلسیم، کلسترول و همچنین رنگدانه های موجود در کیسه صفرا ساخته می شوند.
علت بروز التهاب کیسه صفرا
التهابات در کیسه صفرا معمولا به دلیل وجود سنگ در این عضو بدن ایجاد می شود. سنگ های کیسه صفرا حجم کریستالی هستند که معمولا از ترکیب نمک کلسیم، کلسترول و همچنین رنگدانه های موجود در کیسه صفرا ساخته می شوند. از آنجایی که وجود این سنگ ها معمولا بدون نشانه ظاهری است. افراد ممکن است به وجود این سنگ ها در کیسه صفرا خود پی نبرند. اما در صورتی که التهاب در این عضو به وجود آید، قطعا دلیل آن وجود سنگ در این عضو است. البته موارد مختلفی مانند افزایش سن نیز وجود دارند، که می توانند در بروز این التهابات موثر باشند. از این عوامل می توان به موارد زیر اشاره نمود.
معمولا بانوان بیشتر از آقایان به این التهاب دچار می شوند.
کاهش وزن و لاغری های شدید
افزایش وزن و چاقی شدید
سابقه سنگ کیسه صفرا در زمان های گذشته
بیماری دیابت
همچنین بارداری نیز می تواند در بروز این التهاب نقش داشته باشد.
چه کسانی دچار کولسیستیت می شوند؟
تعدادی از عوامل ابتلا به کوله سیستیت را افزایش می دهد:
جنس مونث سنگهای صفراوی در زنان بیشتر از مردان است. این امر باعث می شود که زنان نسبت به مردان بیشتر مبتلا به کوله سیستیت باشند.
تغییر هورمون اغلب می تواند باعث بروز آن شود. زنان باردار یا افرادی که تحت هورمون درمانی قرار دارند بیشتر در معرض خطر هستند.
سن خطر ابتلا به این بیماری بعد از ۴۰ سالگی افزایش می یابد.
نژاد اسپانیایی ها و بومیان آمریکا نسبت به سایر افراد بیشتر در معرض خطر سنگ های صفراوی قرار دارند.
چاقی افرادی که چاق هستند نیز به احتمال زیاد این بیماری را دریافت می کنند.
کاهش سریع وزن یا افزایش وزن می تواند این اختلال را در پی داشته باشد.
دیابت افراد دیابتی بیشتر، در معرض خطر ابتلا به کوله سیستیت هستید
عوارض کوله سیستیت چیست؟
سوراخ شدن کیسه صفرا در نتیجه عفونت
بزرگ شدن کیسه صفرا به دلیل التهاب
سرطان کیسه صفرا (این یک عارضه نادر و طولانی مدت است)
مرگ بافت کیسه صفرا (این می تواند به پارگی و در نهایت ترکیدن عضو منجر شود)
اگر این بیماری به درستی تشخیص داده شود علائم بیماری کوله سیستیت را می توان در خانه با داروهای ضد درد آنتی بیوتیک و استراحت درمان کرد. همچنین از خوردن غذاهای چرب پرهیز شود.
اگر این بیماری به درستی مشخص شود علائم بیماری کوله سیستیت را می توان در خانه با داروهای ضد درد آنتی بیوتیک و استراحت درمان کرد.
چطور از التهاب کیسه صفرا پیشگیری کنیم؟
می توانید احتمال ابتلا به کله سیستیت را با جلوگیری از ایجاد سنگ های کیسه صفرا کاهش دهید. اقداماتی که باید برای پیشگیری از سنگ های کیسه صفرا انجام دهید عبارتند از:(تست پاپ اسمیر در بابل)
سریع وزن کم نکنید
کاهش وزن سریع می تواند احتمال تولید سنگ های کیسه صفرا را افزایش دهد. بنابراین در صورتی که نیاز به کاهش وزن دارید، سعی کنید در هفته تنها ۱ تا ۲ پوند (نیم تا یک کیلوگرم) وزن کم کنید.
وزن متوسط خود را حفظ کنید
داشتن اضافه وزن، احتمال تولید سنگ های کیسه صفرا را افزایش می دهد. برای داشتن وزنی متوسط، مصرف کالری روزانه تان را کاهش دهید و فعالیت فیزیکی بیشتری داشته باشید. پس از رسیدن به وزن متوسط، با تداوم فعالیت های فیزیکی و رژیم غذایی مناسب می توانید این وزن را حفظ کنید.
رژیم غذایی سالم داشته باشید
رژیم های غذایی پر چرب و کم فیبر می تواند احتمال ساخت سنگ های کیسه صفرا را افزایش دهد. برای کاهش این احتمال، سعی کنید مقدار میوه، سبزیجات و حبوبات را در رژیم غذایی تان افزایش دهید.
علائم بیماری در موارد غیر حاد به صورت کولیک صفراوی (درد مزمن به مدت ساعتها در ربع فوقانی راست شکم که به پشت و شانه راست انتشار دارد) گاه همراه با تهوع و استفراغ است.
نحوه تشخیص کوله سیستیت چگونه است؟
سونوگرافی شکمی این اغلب اولین آزمایشاتی است که برای ارزیابی کوله سیستیت انجام می شود. استفاده از سونوگرافی برای دیدن کیسه صفرا و کبد استفاده میشود. این به آنها در تجسم سنگ و انسداد مجرای صفراوی کمک خواهد کرد.
سی تی اسکن برای تولید تصاویر بسیار دقیق از شکم از اشعه X استفاده می کند. این حساس ترین تست است و احتمالاً بهترین راه برای تشخیص است.
همچنین پزشک سوابق پزشکی را بررسی می کند و معاینه فیزیکی را انجام می دهد.
آزمایشاتی وجود دارد که می تواند به تشخیص کوله سیستیت کمک کند: آزمایش خون می تواند عفونت موجود در جریان خون را مشخص کند آزمایشات شامل تست آمیلاز لیپاز، آزمایش بیلی روبین شمارش کامل خون (CBC) و آزمایش عملکرد کبد
افزایش گلبول های سفید ممکن است به عنوان نشانه عفونت افزایش یابد
در کلستیگرافی یا اسکن HIDA ،تزریق مقدار کمی از مواد رادیواکتیو می تواند در تشخیص انقباضات غیر طبیعی یا انسداد مجاری صفرا و صفرای کمک کند.
سونوگرافی و کلانژیوگرافی آندوسکوپیک پس رونده (ERCP) گاه در تشخیص مفید است.
درمان کله سیستیت چیست؟
اگر مشخص شود که فرد دچار کله سیستیت حاد است، احتمالا باید برای درمان به بیمارستان مراجعه کند.
درمان های اولیه
معمولا درمان های اولیه شامل:
عدم خوردن و آشامیدن (مانند روزه گرفتن) برای دفع سنگ های کیسه صفرا(تست سلامت جنین در بابل)
سرم زدن برای جلوگیری از کم آبی بدن
مصرف دارو های مسکن برای تسکین درد
همچنین در صورتی که فرد عفونت داشته باشد، آنتی بیوتیک دریافت می کند. این درمان ها معمولا تا یک هفته طول می کشد که ممکن است در این مدت فرد در بیمارستان بستری شود یا به منزل برود.
پس از درمان های اولیه معمولا هر سنگی که باعث کله سیستیت شد، به درون کیسه صفرا باز می گردد و التهاب از بین خواهد رفت.
جراحی
ممکن است در برخی موارد پس از درمان های اولیه برای پیشگیری از بازگشت دوباره ی کله سیستیت و کاهش احتمال ایجاد عوارض جدی، لازم باشد کیسه صفرا را از بدن خارج کنند. به این نوع جراحی کوله سیستکتومی(cholecystectomy) می گویند.
روش نادر دیگری نیز وجود دارد که به آن کله سیستکتومی پوستی می گویند. این روش بیشتر زمانی استفاده می شود که بیمار حال مساعدی برای انجام جراحی نداشته باشد. در این روش سوزنی از راه شکم به درون بدن وارد می کنند تا مایعات درون کیسه صفرا را خارج کند.(غربالگری در بابل)
اگر که حال بیمار نسبتا مساعد باشد، پزشک تصمیم می گیرد که چه زمان برای جراحی مناسب تر است. در برخی موارد براساس وضعیت بیمار، جراحی سریع، پس از چند روز و یا حتی بعد از چندین هفته (برای تسکین التهاب کیسه صفرا) انجام می شود.
جراحی ممکن است به سه روش انجام شود:
لاپاراسکوپی ِکله سیستکتومی
این روش نوعی جراحی است که طی آن برش های کوچکی روی شکم ایجاد می کنند و پس از وارد کردن ابزاری خاص به درون شکم، کیسه صفرا را خارج می کنند.
لاپاراسکوپی ِکله سیستکتومی تک برشی
طی این جراحی، کیسه صفرا از یک برش که معمولا نزدیک ناف ایجاد می شود، خارج می گردد
کله سیستکتومی باز
در این جراحی، کیسه صفرا از یک برش بزرگتر که روی شکم ایجاد می شود، خارج می گردد.
کله سیستکتومی با لاپاراسکوپ امروزه بهتر از کله سیستکتومی با جراحی باز است.
برخی افرادی که کیسه صفرا خود را خارج کردند، می گویند با خوردن برخی غذا ها دچار نفخ و اسهال می شوند، اما در اکثر موارد فرد می تواند بدون کیسه صفرا زندگی کاملا طبیعی داشته باشد. کیسه صفرا اندامی مفید اما غیر ضروری است و از آنجایی که وظیفه تولید صفرا برای هضم غذا بر عهده ی کبد می باشد، نبود آن مشکلی ایجاد نخواهد کرد.
بازنشر از سایت آزمایشگاه صبا
مالاریا و تشخیص آزمایشگاهی
مالاریا و تشخیص آزمایشگاهی
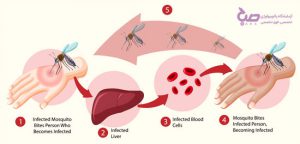
مالاریا یک بیماری انگلی است. این انگل از طریق نیش پشههای آلوده، به انسان انتقال مییابد. افراد دارای این انگل، معمولا دارای این علائم می باشند: احساس ناخوشی و تهوع شدید، تب بالا، لرز. هر ساله، نزدیک به ۲۱۰ میلیون نفر به این بیماری مبتلا میشوند و حدود ۴۴۰ هزار نفر بر اثر این بیماری میمیرند. عمدهی افرادی که بر اثر ابتلا به این بیماری از دنیا میروند، کودکان خردسال در آفریقا میباشند.(تست پاپ اسمیر در بابل)
مالاریا در کجا شایع است؟
این بیماری در مناطق دارای آب و هوای معتدل شایع نیست؛ اما با این حال، مالاریا در نواحی گرمسیر و نیمه گرمسیر رایج می باشد. مسئولان بهداشت جهانی، در حال تلاش هستند تا میزان بروز این بیماری را با توزیع پشه بند کاهش دهند؛ بدین صورت که این پشه بندها افراد را در حالیکه خوابند، در برابر نیش پشه محافظت میکنند. دانشمندان در سراسر جهان در حال تلاش برای تولید واکسن مالاریا هستند تا از وقوع این بیماری جلوگیری کنند.
اگر میخواهید به مکانهایی که مالاریا در آن شایع است، سفر کنید، لازم است تا اقداماتی را برای جلوگیری از گزیدگی توسط پشه انجام دهید. این اقدامات شامل پوشیدن لباسهای محافظ، استفاده از حشره کش و خوابیدن زیر پشه بند میباشد. همچنین، بسته به جایی که به آن سفر میکنید و عوامل خطر فردی (risk factors) شما برای این بیماری، ممکن است نیاز باشد قبل و بعد از سفرتان، از روشهای پیشگیری دارویی استفاده کنید. در حال حاضر، بسیاری از انگلهای مالاریا به رایج ترین داروهایی که برای درمان این بیماری مصرف میشود، مقاوم هستند.
این بیماری در مناطق دارای آب و هوای معتدل شایع نیست.
چه عواملی باعث مالاریا می شوند؟
اگر پشه ای که به انگل پلاسمودیوم آلوده شده باشد ، می تواند شما را به مالاریا مبتلا کند. در کل چهار نوع انگل مالاریا وجود دارد: Plasmodium vivax ، P. ovale ، P. malariae و P. falciparum.
P. falciparum باعث شکل شدیدتر بیماری است و کسانی که به این نوع مبتلا می شوند خطر مرگ بیشتری دارند. مادر آلوده می تواند از بدو تولد بیماری را به کودک خود نیز منتقل کند که به عنوان مالاریای مادرزادی شناخته می شود.
مالاریا از طریق خون منتقل می شود، بنابراین از طریق موارد زیر نیز قابل انتقال است:
پیوند اعضا
تزریق خون
استفاده از سوزن یا سرنگ مشترک(تست سلامت جنین در بابل)
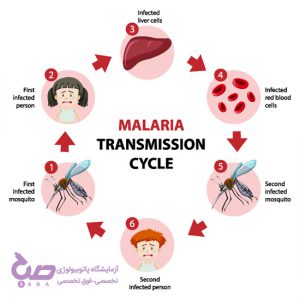
بیماری مالاریا چگونه منتقل میشود؟
معمولاً افراد با نیش پشه آنوفل ماده به مالاریا مبتلا میشوند. تنها پشههایی که قبلا یک فرد آلوده را نیش زده باشند، میتوانند باعث انتقال شوند. هنگامی که پشه یک فرد مبتلا را نیش میزند، خون حاوی انگلهای میکروسکوپی مالاریا وارد بدن پشه میشود. حدود یک هفته بعد، زمانی که پشه فرد سالمی را نیش بزند، این انگلها با بزاق پشه مخلوط و وارد بدن فرد میشوند.
از آنجایی که این انگل در گلبولهای قرمز خون فرد مبتلا یافت میشود، میتواند از طریق انتقال خون، پیوند اعضا یا استفاده مشترک از سوزن یا سرنگ آلوده به خون نیز منتقل شود. مالاریا همچنین ممکن است طی بارداری یا حین زایمان از مادر به جنین منتقل شود (مالاریا مادرزادی).
چه افرادی بیشتر در معرض خطر ابتلا به فرم شدید بیماری مالاریا یا مرگ هستند؟
ساکنین مناطق با شیوع بالای مالاریا (افرادی که به شدت در معرض نیش پشههای آلوده به انگل پلاسمودیوم هستند).
افرادی که نسبت به این بیماری مصونیت کمی دارند یا اصلاً مصونیت ندارند، مانند کودکان خردسال و زنان باردار یا افرادی که به مناطق با شیوع بالای مالاریا مسافرت میکنند.
افراد فقیر ساکن در مناطق روستایی که به مراقبتهای بهداشتی دسترسی ندارند.
در نتیجه همه این عوامل، تخمین زده می شود که ۹۰٪ از مرگ و میر ناشی از مالاریا در آفریقا و در کودکان زیر ۵ سال رخ دهد.
علائم بیماری مالاریا
ابتلا به مالاریا عموما به وسیلهی این نشانهها و علائم شناسایی میشود:
تب
لرز
سردرد
حالت تهوع و استفراغ
درد عضلانی و خستگی مفرط
سایر نشانهها و علائم ممکن است شامل موارد زیر باشد:
عرق کردن
درد در شکم یا قفسهی سینه
سرفه
برخی از افراد دارای مالاریا ممکن است چرخههای “حملات” مالاریا را نیز تجربه کنند. این حملات معمولا با لرز آغاز می شوند، سپس تب بالا و بعد از آن تعریق رخ میدهد و در نهایت دمای بدن به حالت نرمال برمیگردد. علائم و نشانهها معمولا در عرض چند هفته پس از گزیده شدن توسط پشهی آلوده شروع میشوند. با این وجود، بعضی از انواع انگلهای مالاریا می توانند تا یک سال به صورت نهفته در بدن شما باقی بمانند.(غربالگری جنین در بابل)
معمولاً افراد با نیش پشه آنوفل ماده به مالاریا مبتلا میشوند.
چگونه مالاریا تشخیص داده می شود؟
پزشک می تواند ابتلا به مالاریا را تشخیص دهد. او از شما شرح حال می گیرد و سفر اخیرتان به آب و هوای گرمسیری را بررسی می کند. معاینه فیزیکی نیز انجام خواهد شد.
پزشک می تواند تشخیص دهد که شما طحال یا کبد شما بزرگ شده است یا نه. اگر علائم این بیماری را دارید ، ممکن است پزشک آزمایش خون اضافی را برای تأیید تشخیص شما تجویز کند.
این تست ها نشان می دهد:
آیا مالاریا دارید
چه نوع مالاریایی دارید
عفونت شما ناشی از انگلی است که در برابر انواع خاصی از داروها مقاومت دارد یا خیر
بیماری باعث کم خونی شده است یا خیر
این بیماری اندام های حیاتی شما را تحت تأثیر قرار داده است یا خیر
عوارض تهدیدکننده زندگی مالاریا
مالاریا می تواند باعث بروز عوارض تهدید کننده زندگی شود. از جمله:
تورم عروق خونی مغز یا مالاریای مغزی
تجمع مایعات در ریه ها که باعث مشکلات تنفسی می شود
نارسایی کلیه، کبد یا طحال
کم خونی در اثر از بین رفتن گلبول های قرمز
قند خون پایین
تنها پشههایی که قبلا یک فرد آلوده را نیش زده باشند، میتوانند باعث انتقال مالاریا شوند.
چه زمانی باید به پزشک مراجعه کنیم؟
اگر ساکن مناطق با شیوع بالای مالاریا هستیم یا به این مناطق سفر کرده باشیم، در صورت بروز علائم مالاریا، باید فوراً به پزشک مراجعه کنیم.
اگر احتمال ابتلا به مالاریا وجود داشته باشد، پزشک برای تأیید تشخیص، آزمایش خون درخواست مینماید. معمولا جواب آزمایش خون در همان روز آماده میشود و اگر مبتلا به مالاریا باشیم، باید درمان بلافاصله شروع شود.
آیا بیماری مالاریا درمان دارد؟
تشخیص و درمان به موقع مالاریا، تقریباً همواره با بهبودی کامل همراه خواهد بود. درمان باید به محض تایید تشخیص شروع شود.
درمان مالاریا به عوامل مختلفی بستگی دارد:
شدت بیماری
گونه انگل مالاریای عامل عفونت
سن
وزن
وضعیت بارداری
داروهای ضدمالاریا هم برای درمان و هم برای پیشگیری از مالاریا استفاده میشوند. پزشک نوع دارو و مدت درمان را برای هر فرد تعیین مینماید.
راههای پیشگیری از بیماری مالاریا چیست؟
بسیاری از موارد مالاریا با رعایت موارد زیر قابل پیشگیری هستند:
پیشگیری از نیش: با استفاده از محصولات دافع حشرات، پوشاندن بازوها و پاها و استفاده از پشهبند و توری برای دربها و پنجرهها، میتوانیم از نیش پشه پیشگیری کنیم.
تشخیص: در صورت بروز علائم، باید فورا به پزشک مراجعه کنیم.
عوارض بیماری مالاریا چیست؟
مالاریا یک بیماری جدی است که میتواند خیلی سریع تشدید شود و اگر به موقع درمان نشود، ممکن است، کشنده باشد.
عوارض جدی ناشی از بیماری مالاریا عبارتند از:
کم خونی شدید: موجب ناتوانی گلبولهای قرمز در حمل اکسیژن کافی به قسمتهای مختلف بدن و در نتیجه خوابآلودگی و ضعف میشود.
مالاریای مغزی: در موارد نادری، رگهای خونی کوچک مغز میتوانند مسدود و باعث تشنج، آسیب مغزی و کما شوند.
عوارض مالاریا معمولاً در زنان باردار، نوزادان، کودکان خردسال و سالمندان شدیدتر است.
تشخیص مالاریا
برای تشخیص مالاریا، پزشک شما احتمالا سوابق پزشکی تان را بررسی کرده و بر روی شما معاینهی فیزیکی انجام میدهد و برایتان آزمایشهای خون را تجویز خواهد کرد. آزمایشهای خونی، تنها راه برای تایید تشخیص مالاریا هستند. آزمایشهای خونی مخصوص این بیماری، میتوانند با نشان دادن موارد زیر به پزشکتان کمک کنند:
وجود انگل در خون، برای تایید این که آیا به مالاریا مبتلا هستید یا خیر
نوع انگل مالاریایی که سبب بروز علائم در شما شد
آیا عفونت در شما توسط انگلی ایجاد شد که به داروهای خاصی مقاوم است یا خیر
سایر آزمایشهای خونی به تعیین این مساله کمک میکنند که آیا این بیماری منجربه عوارض جدی و شدید خواهد شد یا خیر.
تکمیل برخی از آزمایشهای خون، چندین روز زمان نیاز دارد؛ در حالیکه برخی دیگر از این آزمایشات، میتوانند نتایج را در کمتر از ۱۵ دقیقه به دستتان برسانند.
درمان مالاریا
مالاریا با تجویز داروهایی که باعث کشتن انگل میشوند، درمان میشود. انواع داروها و طول درمان با توجه به موارد زیر متفاوت خواهد بود:
نوع انگل مالاریایی که موجب عفونت در شما شده است
شدت علائم شما
سن شما
باردار هستید یا خیر
مشاهده مستقیم میکروسکوپی نمونه خون
سادهترین راه تشخیص انگل، مشاهده مستقیم میکروسکوپی نمونه خون برای دیدن انگل مالاریا است که هنوز استاندارد طلایی برای تشخیص مالاریا است. تشخیص میکروسکوپی توسط رنگآمیزی گسترش خون ضخیم و نازک روی اسلاید شیشهای به دیدن انگل مالاریا منجر میشود. بهطور خلاصه، انگشت بیمار با الکل تمیز، بعد خشک میشود و سپس در سمت نوک انگشتان با یک لانست استریل نوکتیز و یا سوزن، دو قطره خون بر روی یک لام شیشهای قرار داده میشود.
برای آمادهسازی یک لام خون غلیظ، یک قطره خون در یک حرکت دایرهای با گوشهای از لام هم زده میشود. باید مراقب بود تا هنگام آمادهسازی، نمونه بیشازحد ضخیم نباشد و نیز باید اجازه دهیم تا بدون افزودن مواد ثابتکننده خشک گردد. ازآنجاکه گلبولهای قرمز فیکس نشدهاند با استفاده از قطره آب لیز میشوند. برای گسترش لام خونی نازک بلافاصله با لبه صاف از یک لام دیگر قطره خون را با زاویه ۴۵ درجه بین لام و سطح قطره بهم میزنیم و سپس لکه خون را با حرکات رفتوبرگشت سریع و یکنواخت در امتداد سطح لام تهیه میکنیم.
بعد ازآن این لام باید در مقابل هوا خشک شود و با متانول فیکس گردد. از آنجا که حجم زیادی از خون روی گسترش ضخیم قرار میگیرد بنابراین گسترش ضخیم خیلی حساستر از گسترش نازک است (حداقل حدود ۴۰ انگل در μL یا یک انگل بر ۲۰۰ گلبول سفید وجود دارد)، با این وجود نیاز به تخصص بیشتری برای مطالعه دارد.
برخی از افراد دارای مالاریا ممکن است چرخههای “حملات” مالاریا را نیز تجربه کنند.
اسمیر داخل جلدی
یکی دیگر از روشهای تشخیص عفونت با مالاریا اسمیر داخل جلدی است که بهوسیله سرسوزن اندازه ۲۵ سوراخهای باریکی در روی ساعد دست ایجاد میکنند. نباید از سوراخ خون تراوش کند ولی خونابه سرمی تحتتاثیر فشار روی یک لام شیشهای قرار و اجازه میدهند تا در معرض هوا خشک شود و سپس با متانول فیکس مینمایند. این اسمیر ممکن است لکوسیتهای حاوی رنگدانه را نشان دهد و نیز اشکال بالغتری از پلاسمودیوم فالسیپاروم را مشخص میکند.
روشهای مولکولی
واکنش زنجیرهای پلیمراز (PCR) اجازه میدهد تا قسمت خاصی از یک منطقه انتخابشده از ژنوم مالاریا تکثیر یابد. این روش بسیار اختصاصی و حساس است (۵-۱ انگل بر یک میلیلیتر خون) و قادر به تعیین ژنوتایپ میباشد. علاوه بر این آنالیز استفاده از PCR(SNP) تشخیص انگلهایی مقاوم به دارو و نیز عفونتهای مخلوط را ممکن میسازد، بااینحال PCR گران بوده و نیازمند یک آزمایشگاه پیشرفته همراه با کارکنان مجرب و دورهدیده است.
روشهای سریع
تشخیص آنتیژنهای انگل مالاریا در نمونههای انسانی مالاریا، نظیر هیستیدین غنی از پروتئین ۲ (HRP-II) یا لاکتات دهیدروژناز پلاسمودیوم (pLDH) را میتوان با آزمایش سریع point-of-care که بر اساس روش ایمونوکروماتوگراف میباشد انجام داد. بسیاری از آزمایشهای سریع بهصورت تجاری در دسترس میباشند که ازآن جمله Para Sight F Paracheck ,Binax ,NOW و OptiMAL میباشند. بررسی بهتری از عملکرد تشخیصی روشهای سریع برای تشخیص در جای دیگر ارائه شد.
مزایای استفاده از این تستها سریع بودن و حساسیت بالای آنها است. معایب آنها نیز هزینه نسبتاً بالا، ناتوانی در تشخیص بعضی از گونههای مالاریا و تنوع زیاد محصولات آنها میباشد. تستهای بر پایه تشخیصی HRP II ممکن است نتایج مثبت در فاز نقاهت بیماری به دلیل باقی ماندن HRP II در خون بعد از پاک شدن انگل را بدهد.
روش بافیکوت کمی
یک روش برای شناسایی این انگل در خون محیطی است. این روش شامل رنگآمیزی لایه سلولهای قرمز سانتریفوژشده و فشرده کردن با آکریدین نارنجی تحت یک منبع نور ماوراءبنفش میباشد. بهطور خلاصه خون از طریق سوراخ کردن انگشت در یک لوله هماتوکریت حاوی آکریدین نارنجی و ضدانعقاد جمعآوری میگردد. لوله هماتوکریت را ۱۲۰۰۰ دور در ۵ دقیقه سانتریفیوژ میکنند و بلافاصله با استفاده از میکروسکوپ مجهز به یک منبع نور UV مورد بررسی قرار میدهند. هسته انگل به رنگ فلورسانس سبز روشن و سیتوپلاسم آن به رنگ زرد نارنجی مشاهده میشود.
این آزمایش از لحاظ حساسیت شبیه به روش میکروسکوپی اسلاید خون ضخیم معمولی است و باید همراه با گسترش ضخیم خون برای غربالگری استفاده شود، بااینحال QBC نیازمند ابزار دقیق تخصصی است و دارای هزینه بسیار بالاتری از روشهای میکروسکوپی و ضعیف در تعیین گونه و تعداد انگل میباشد.
تستهای سرولوژی عفونت مالاریای سابق یا سابقه عفونت را تأیید میکند و در بررسیهای اپیدمیولوژی و غربالگری نمونههای خون جمعآوریشده برای بانکهای خون مفید هستند.
روشهای سرولوژی
تستهای سرولوژیکی برای تشخیص عفونت مالاریا بر اساس شناسایی آنتیبادیهای تولیدشده علیه مراحل غیرجنسی خونی از انگل مالاریا استوار میباشند. اولین آزمون سرولوژیکی برای تشخیص آنتیبادی مالاریا روش ایمونوفلورسانس (IFA) میباشد؛ در این روش از آنتیژن مخصوص و یا آنتیژن خام آماده چسبانده شده درروی یک اسلاید که در ۳۰- درجه سانتیگراد تا زمان استفاده نگه داشته شد استفاده میشود و به روش کمی هر دو آنتیبادیIgG و IgM در نمونههای سرم بیمار را بررسی میکنند.
تیتر بالاتر از ۱:۲۰ مثبت و آنهائیکه کمتر از ۱:۲۰ هستند مشکوک و یا با اهمیت کم طبقهبندی میشوند. تیترهای بالاتر از ۱:۲۰۰ دلیل محکمی بر عفونت جدید میباشد. تستهای سرولوژی عفونت مالاریای سابق یا سابقه عفونت را تأیید میکند و در بررسیهای اپیدمیولوژی و غربالگری نمونههای خون جمعآوریشده برای بانکهای خون مفید هستند، با این وجود، ابزارهای لازم برای روشهای سرولوژیکی جهت تشخیص عفونت حاد مالاریا محدود است و با توجه به تأخیر در تولید آنتیبادیها، عدم تأیید گونه و نیاز به میکروسکوپ فلورسنس (UV) مشکل است.
کشت انگل مالاریا
از روشهای دیگر تشخیصی این بیماری میتوان به کشت انگل به صورت زنده و تشخیص پس از مرگ از طریق تشخیص انگلهای مالاریا و یا مشاهده رنگدانه در لوکوسیتها در کالبدشکافی از طریق بیوپسی بافتها از نمونه مغز، طحال و اسمیر نازک استخوان اشاره کرد.
به روزرسانی : 11 اردیبهشت ۱۴۰۱
بازنشر از سایت آزمایشگاه صبا بابل
تست آلرژی و انواع آن
آلرژی
آلرژی زمانی رخ میدهد که سیستم ایمنی بدن که سیستم دفاع طبیعی بدن محسوب میشود، نسبت به محیط اطراف بیش از حد واکنش نشان دهد. برای مثال گرده گل به صورت معمول بیضرر است، اما این ماده میتواند سبب واکنشهای شدید بدن شود.تست آلرژی، آزمایشی است که توسط یک متخصص آموزش دیده انجام میشود، تا حساسیت شما را نسبت به مواد مختلف بررسی کند. این چنین واکنشهایی میتوانند منجر به علائم زیر شوند:
آبریزش بینی
عطسه کردن
سینوسهای مسدودشده
خارش و آبریزش از چشمها
انواع آلرژن
آلرژنها موادی هستند که منجر به واکنش آلرژیک میشوند. سه نوع آلرژن اصلی وجود دارد:
آلرژنهای تنفسی که به هنگام ورود به ریه، مجاری بینی و گلو حساسیت ایجاد میکنند. گرده گلها یکی از معمولترین آلرژنهای تنفسی است.
خوراکی که در برخی از مواد غذایی از جمله بادام زمینی، سویا و غذاهای دریایی وجود دارد و منجر به آلرژی غذایی میشوند.
آلرژنهای تماسی که معمولاً به هنگام تماس با پوست شما سبب ایجاد واکنشهایی میشوند. مثالی از این واکنش میتواند ایجاد قرمزی و خارش پس از تماس با پیچک سمی باشد.
تست آلرژی یا آزمایش حساسیت چیست؟
آزمایش حساسیت یا تست آلرژی، آزمایشی است که توسط یک متخصص آموزش دیده انجام میشود، تا حساسیت شما را نسبت به مواد مختلف بررسی کند.
این تست میتواند به صورت آزمایش خون، آزمایش پوستی یا رژیم حذفی باشد. همانطور که اشاره شد، آلرژی هنگامی اتفاق میافتد که سیستم ایمنی بدن شما نسبت به چیزی در محیط شما واکنش نشان میدهد.
در واقع اگر سیستم بدنی حساسی داشته باشید به عنوان مثال، گرده بعضی از درختان که ممکن است بعضی از افراد هیچ گونه مشکلی با آن نداشته باشند، میتواند باعث واکنش بیش از حد بدن شما شود.
این تست در آزمایشگاه و بسته به تشخیص پزشک نسبت به علائم فرد انجام میشود. نوع تست حساسیت بسته به نوع حساسیت نیز متفاوت است.
تست آلرژی پوستی چرا انجام می شود؟
اطلاعات حاصل از تست های حساسیت می تواند به ایجاد برنامه درمانی به منظور رفع آلرژی کمک کند (ایمونوتراپی).
تست های آلرژی به طور گسترده استفاده می شود تا شرایط آلرژیک یا حساسیت تشخیص داده شود. برخی شرایط حساسیتی عبارت است از:
تب یونجه (allergic rhinitis)
آسم آلرژیک
درماتیت (اگزما)
آلرژی غذایی
حساسیت به نیش زنبور
آلرژی به لاتکس
تست های حساسیت پوستی عموما برای افراد بالغ و کودکان (تست آلرژی کودکان) در تمام بازه های سنی انجام شده و بی خطر است. در برخی شرایط خاص انجام تست آلرژی توصیه نمی شود.
آزمایش حساسیت یا تست آلرژی، آزمایشی است که توسط یک متخصص آموزش دیده انجام میشود، تا حساسیت شما را نسبت به مواد مختلف بررسی کند.
تنها دو نوع تست آلرژی معتبر وجود دارد:
آزمایش پوستی (پریک/ تزریقی/ داخل جلدی)
آزمایش خون (آزمایش IgE اختصاصی آلرژن سرم)
سایر آزمایشهای آلرژی مانند قراردادن مقادیر کمی از آلرژن در چشم، بینی یا ریهها برای اندازهگیری پاسخ آلرژیک ممکن است در تحقیقات استفاده شود، اما برای عموم استفاده نمیشود. آزمایش پوستی پچ (Patch testing) برای آلرژی استفاده نمیشود، بلکه برای تماس پوستی با مواد شیمیایی مختلفی که توسط سایر بخشهای سیستمایمنی ایجاد شده، استفاده میشود.
در موارد زیر انجام تست آلرژی توصیه نمی شود:
تب یونجه منجر به بروز واکنش آلرژیک شدید می شود: شما ممکن است به برخی مواد حساسیت داشته باشید به نحوی که مقدار اندک آن ها می تواند منجر به ایجاد واکنش های خطرناکی در شما شود (آنافیلاکسی).
مصرف داروهایی که بتواند با نتیجه تست حساسیت تداخل داشته باشد: داروهایی مانند آنتی هیستامین ها، داروهای آنتی دپرشنت و برخی داروهایی که برای معده استفاده می شود در این دسته قرار دارند.
ابتلا به برخی شرایط پوستی: اگر اگزما یا پسوریازیس شدید بخش زیادی از پوست بازوها و کمر را فراگرفته باشد امکان انجام تست حساسیت نیست.
آزمایش خون می تواند در شرایطی که امکان انجام تست آلرژی پوستی وجود ندارد انجام شود. آزمایش خون به اندازه تست حساسیت پوستی متداول نیست زیرا حساسیت کمتری دارد، هم چنین هزینه آن نیز بیشتر است.
به طور کلی تست آلرژی پوستی برای تشخیص آلرژی مفید می باشد. اما تشخیص آلرژی های غذایی پیچیده است (تست آلرژی غذایی) و ممکن است به انجام تست های بیشتری نیاز باشد.
خطرات انجام تست آلرژی چیست؟
شایع ترین اثرات جانبی تست حساسیت عبارت است از:
تورم اندک
قرمزی
کمی خارش
برآمدگی (کهیر)
کهیرها در طول تست قابل توجه هستند. در برخی افراد قرمزی و خارش ممکن است چند ساعت بعد از انجام تست حساسیت ادامه داشته باشد.
به ندرت پیش می آید که انجام تست حساسیت منجر به واکنش آلرژیک شدید شود. انجام تست آلرژی در مطب مجهز به خدمات اورژانس بسیار حائز اهمیت می باشد.
چه کسانی نیاز به انجام تست آلرژی دارند؟
به طور کلی آلرژی در افرادی که سیستم ایمنی حساسی دارند و بدن آنها به بعضی از مواد یا حتی گردههایی موجود در هوا و فصل ها یا موی حیوانات مختلف حساس است رخ میدهد. این افراد به محض روبرو شدن با این مواد بدنشان واکنشهای آلرژیکی نشان میدهد که عبارتند از:
راش و یا دانههای پوستی
مشکلات تنفسی
رعشه
خفگی
تنگی نفس
تاری دید
سرگیجه
کما
و حتی در مواردی در صورت عدم رسیدگی باعث مرگ خواهد شد. جالب است بدانید سالانه تنها در آمریکا هزاران نفر بر اثر حساسیت به بادام زمینی دچار خفگی میشوند.
این موارد علائم خطرناک حساسیت در افراد هستند، با مشاهده موارد فوق سریعا با پزشک تماس بگیرید.
در صورتی که از قبل آزمایش حساسیت یا آلرژی داده باشید، میدانید دیگر به چه موادی حساسیت دارید، بنابراین با آگاهی میتوانید مانع از بروز علائم خطرناک آلرژی شوید.
آزمایش پوست آلرژی چیست؟
تست پوستی، قدیمیترین و قابلاعتمادترین آزمایش آلرژی است. این آزمایش از ۱۰۰ سال قبل برای تشخیص بیماریهای آلرژیکی انجام میشود. ابتدا یک قطره از آلرژن مورد نظر (معمولاً عصاره تجاری موجود از گرده گیاهان، کپکها، غذاها، شوره حیوانات خانگی و غیره) روی پوست قرار دادهمیشود و سپس با سوزن پوست را سوراخ میکنند یا خراش میدهند. بعد از خراش پوست، آزمایشها حدود ۱۵ دقیقه زمان نیاز دارند. برحسب سن، و علائم، آزمایشهای پوستی مختلفی میتواند انجام شود. در آزمایش مثبت پوستی یک برآمدگی قرمز رنگ شبیه به نیش پشه ظاهر میشود. این آزمایش با کنترلهای مثبت و منفی مقایسه میشود، که کنترلها شامل دو آزمایش پوستی دیگر همراه با آلرژنهای مورد آزمایش هستند.
کنترل مثبت
کنترل مثبت معمولاً با استفاده از هیستامین است؛ این آزمایش کنترل در افرادی که از داروهای آنتیهیستامین مانند بنادریل (Benadryl) استفاده نمیکنند، برآمدگی قرمز و خارشدار ایجاد میکند. امکان حساسیت به هیستامین وجود ندارد، زیرا این ماده شیمیایی بهطور طبیعی در بدن حضور دارد. نتیجه مثبت آزمایش پوست هیستامین یعنی، هر آزمایش پوستی که در همان زمان انجام شود و نتیجه منفی داشته باشد، منفی واقعی است.
کنترل منفی
کنترل منفی معمولاً توسط آبنمک یا نمک است. هدف از انجام این آزمایش، اطمینان از عدموجود اثر تحریکی ورود سوزن به پوست و مداخله آن در نتیجه آزمایش است. نتیجه منفی آزمایش پوست همراه با نتیجه منفی آزمایش کنترل، تضمین میکند که نتایج مثبت آزمایش پوست به دلیل اثر تحریکی سوزن در یک فرد دارای پوست حساس نیست.(تست پاپ اسمیر در بابل)
اگر نتیجه آزمایش پوست پریک برای آلرژنهای مختلف متفاوت باشد، اما سابقه آلرژیکی فرد پیشنهاد کند که نتیجه باید مثبت باشد، آزمایش دیگری به نام تست داخل جلدی پوست (آزمایش اینترادرمال پوست) انجام میشود. آزمایش داخلجلدی پوست که شامل تزریق آلرژن رقیقشده توسط سوزن به لایه زیرین پوست است، میتواند بیماریهای آلرژیک بیشتری را نسبت به آزمایش پوستی پریک تشخیص دهد. متاسفانه آزمایش داخل جلدی ممکن است نتیجه کاذب منفی یا مثبت داشته باشد و نمیتواند برای آلرژنهای غذایی استفاده شود.
آزمایش آلرژی چگونه در قالب آزمایش خون انجام میشود؟
آزمایش رادیوآلرژی (Radioallergosorbent testing) یک فرم منسوخشده از آزمایشهای آلرژی است که شامل اندازهگیری آنتیبادیهای آلرژیک خاصی در نمونه خونی است.
با این که، RAST درحالحاضر در دسترس است، انواع جدیدی از آزمایشهای خونی برای آلرژی شامل استفاده از تکنیک الایزا (Enzyme-linked immunosorbent assays) وجود دارد که در آن آنتیبادی آلرژیک در نمونه خونی به آلرژن متصل میشود و با اضافهکردن نشانگر، تغییر رنگ مشاهده میشود. تیرگی این تغییر رنگ میتواند میتواند اندازهگیری شده و در تعیین غلظت آنتیبادی آلرژیک موجود در خون مورد استفاده قرار گیرد. آزمایش خون آلرژی امروزه برای تشخیص و مدیریت آلرژنهای غذایی مفید هستند.
داروهایی که منجر به تداخل در تست آلرژی می شود عبارتند از:
داروهای نسخه ای مانند levocetirizine و desloratadine
آنتی هیستامین هایی مانند لوراتادین، دیفن هیدرامین، کلرفنیرامین، سیتریزین و فکسوفنادین.
داروهای ضد افسردگی سه حلقه ای مانند نورتریپتیلین و دسیپرامین.
برخی داروهایی که برای مشکلات معده استفاده می شود مانند سایمتیدین و رانیتیدین.
داروهای آسم مانند omalizumab. این دارو می تواند در نتایج تست دخالت داشته باشد، تاثیر این دارو حتی تا شش ماه بعد از قطع مصرف آن نیز بر نتایج تاثیر خواهد داشت.
نتایج تست آلرژی:
نتیجه تست آلرژی همان لحظه در مطب مشخص می شود. بجز تست پچ که ممکن است چند روز به طول انجامد. نتیجه مثبت بدان معنی است که شما به ماده ای خاص آلرژی دارید. کهیرهای بزرگتر معمولا درجه بیشتری از حساسیت را نشان می دهد. تست منفی بدان معناست که شما احتمالا به ماده ای خاص آلرژی ندارید.
به خاطر داشته باشید که تست های آلرژی همیشه دقیق نیستند. برخی اوقات نتیجه تست آلرژی مثبت کاذب می باشد و یا ممکن است منفی کاذب باشد. شما ممکن است بسته به موقعیت پاسخ متفاوتی به تست های آلرژی مشابه دهید. ممکن است در طول تست آلرژی نسبت به یک ماده واکنش مثبتی نشان دهید اما در روزی دیگر نسبت به همان تست واکنشی نشان ندهید.
برنامه درمانی آلرژی یا حساسیت عبارت است از:
دارو درمانی
ایمونوتراپی
تغییراتی در محیط زندگی و محل سکونت(غربالگری جنین در بابل)
تغییراتی در رژیم غذایی
با استفاده از نتایج تست آلرژی موارد آلرژن در مورد شما شناخته می شود و برنامه درمانی به کنترل شرایط کمک می کند و شما خواهید توانست علائم آلرژی را حذف کرده و یا کاهش دهید.
به طور کلی تست آلرژی روشی تشخیصی برای شناسایی واکنش های آلرژیک است. بروز برخی موارد مانع از انجام تست های آلرژی می شود. برای مثال زمانی که فرد به تب یونجه دچار است احتمال بروز برخی واکنش های خطرناک وجود دارد. هم چنین مصرف برخی داروها مانند آنتی هیستامین ها نیز ممکن است بر نتایج تست آلرژی تاثیر داشته باشد. در این مورد قبل از انجام تست آلرژی پزشک شما را یاری خواهد داد.
انواع تست آلرژی پوستی عبارت است از:
پانکچز
تزریقی
پچ
تست آلرژی از طریق پوست
تست پوست یکی از راههای تست آلرژی است که معمولاً روی ساعد انجام میشود. اما در برخی شرایط ممکن است در قسمت دیگری از بدن مانند پشت (نوزادان / کودکان کوچک) انجام شود.
آلرژنهایی که باید بررسی شوند، پس از معاینه توسط پزشک انتخاب میشوند. پزشک یا تکنسین کمی از آلرژن احتمالی را روی پوست قرار میدهد. اگر به هر یک از این مواد حساس باشید، یک پاسخ آلرژیک موضعی، به صورت قرمزی و خارش در محل آزمایش در مدت ۱۵ دقیقه ایجاد خواهد شد.
معمولاً هرچه کهیر در محل قرار دادن عصاره آلرژن بزرگتر باشد، احتمال حساسیت نسبت به آلرژن بیشتر خواهد بود. تستهای پوستی را میتوان در تمام گروه های سنی حتی کودکان و نوزادان نیز انجام داد.(تست سلامت جنین در بابل)
تست تزریق پوستی
در این تست با استفاده از تزریق آلرژن انتخاب شده توسط پزشک، روی پوست یا بازو نتیجه حساسیت فرد مشخص میشود. این نتیجه تنها ۱۵ دقیقه زمان میبرد تا نشانههای حساسیت را نشان دهد. معمولا از این تست برای بررسی حساسیت به حیوانات از جمله زنبور یا پنی سیلین استفاده میشود.
تست پوستی پچ (Patch)
تست پچ، یک تست حساسیت طولانیمدت است. در این تست با اتصال پچهایی حاوی آلرژن به نقاط مخصوصی از بدن بهخصوص «کمر» از طریق پوست، حساسیت فرد بررسی میشود.
در طول تست پوست روزانه به مدت ۲۰ تا ۳۰ دقیقه در معرض آلرژنهای موجود روی پچ قرار میگیرد که درماتیت پوستی یا راش ایجاد میکند.
پچ پوستی باید برای مدت ۴۸ ساعت روی بازوی شما قرار گیرد. در این زمان از حمام رفتن یا فعالیتهای شدید و تحرک زیاد بپرهیزید. پس از پایان مدت زمان موردنظر پزشک، پچها توسط وی بررسی شده و نتیجه تست حساسیت وی مشخص میشود.
به روزرسانی : 6 اردیبهشت ۱۴۰۱
بازنشر شده از سایت آزمایشگاه صبا