آزمایشگاه پاتوبیولوژی صبا بابل
آزمایشگاه صبا
آزمایشگاه پاتوبیولوژی صبا بابل
آزمایشگاه صبامبتلایان به سویه اومیکرون ba5 چند روز باید در قرنطینه بمانند ؟
مبتلایان به سویه اومیکرون ba5 چند روز باید در قرنطینه بمانند ؟
سویه اومیکرون ba5
با توجه به شیوع سویه امیکرون (omicron)، مرکز کنترل و پیشگیری از بیماریها (CDC) دستورالعملهای جدیدی را برای قرنطینه افراد مبتلا به اومیکرون منتشر کرد.
دکتر روشل والنسکی (Rochelle Walensky)، مدیر مرکز کنترل و پیشگیری از بیماری، روز چهارشنبه مورخ (۲۹ دسامبر ۲۰۲۱- ۸ دی ۱۴۰۰) در رابطه با دستورالعمل قرنطینه افراد مبتلا به سویه اومیکرون ba5 صحبت کرد. اظهارات او در مصاحبه با شبکههای تلویزیونی و در نشست تیم پاسخگویی به کووید-۱۹ بیان شد.(آزمایشگاه پاتوبیولوژی)
این موضوع در شرایطی بیان گردید که افراد زیادی نگران شیوع سریع سویه امیکرون هستند. معتقدند ابتلای بالای مردم به امیکرون میتواند فعالیتهای جوامع را، بار دیگر دیگر مختل کند.
اومیکرون به دلیل سرعت انتشار بالا و سرایت راحت بین افراد باعث افزایش بستریها شده است.
مدت زمان قرنطینه اومیکرون ba5
مرکز کنترل و پیشگیری از بیماریها، مدت زمان قرنطینهی پیشنهادی برای افراد مبتلا به سویه امیکرون (omicron) را از ۱۰ روز به ۵ روز برای افراد بدون علائم کاهش داد.
اما این دستورالعمل جدید مورد انتقاد شدید برخی از کارشناسان بهداشتی قرار گرفت. این کارشناسان معتقد هستند که دستورالعمل جدید مبتنی بر “علم” نیست و میتواند باعث شود افراد بدون علامت ویروس را منتقل کنند.
همچنان با ثبت بیشترین موارد ابتلای کرونا و رکوردشکنی پیدرپی در اروپا و آمریکا، اومیکرون ba5 به گسترش و شیوع خود ادامه میدهد. اما خوشبختانه تا اینجا آمارها و اطلاعات نشان میدهد این نوع جهشیافته از ویروس به اندازه نوع دلتا نگرانکننده نیست.(آزمایشگاه پاتولوژی)
البته اومیکرون به دلیل سرعت انتشار بالا و سرایت راحت بین افراد باعث افزایش بستریهااست.اما میزان بستریها و موارد ابتلا به نوع شدید کرونا پایین است. و موارد مرگومیر نیز نسبت به پیکهای قبلی بسیار کمتر است.
اگر فردی واکسینه نشده یا دز بوستر را دریافت نکرده باشد و در تماس با فرد مبتلا به کووید-۱۹ قرار بگیرد، باید به مدت ۵ روز خود را قرنطینه کند.
گروههای در خطر
بیشترین گروههای در خطر افرادی هستند که هنوز کاملاً واکسینه نیستند یا بعلت سن بالا، بیماری زمینهای مانند دیابت یا بیماری قلبی و ضعف دستگاه ایمنی، بدن آنها توانایی کمتری در مقابله با بیماری دارد. بنابراین رعایت مسائل بهداشتی هنوز مهمترین راهحل واکسیناسیون و مخصوصاً تزریق دز سوم یا دز بوستر واکسن کرونا است.
سازمان جهانی بهداشت درباره اومیکرون ba5: ضعیفتر از گذشته
بنقل از مقام ارشد سازمان جهانی بهداشت (WHO) شواهد بیشتری در حال افزایش است. که نشان میدهد اومیکرون بیشتر بر دستگاه تنفسی فوقانی تاثیر میگذارد. در نتیجه علائم خفیفتری را نسبت به انواع قبلی ویروس کرونا ایجاد میکند. و در برخی نقاط جهان منجر به فاصله بین افزایش تعداد مبتلایان و تعداد پایین مرگ است.
شواهد دیگری نیز نشان داد واکسنهای کرونا با تحریک ستون دوم پاسخ ایمنی یعنی ایمنی ناشی از سلولهای معروف بهT همچنان تا حدودی علیه اومیکرون محافظت ایجاد میکنند. پیشبینی WHO این است که محافظت واکسنها در برابر بستری یا بیماری شدید و مرگ ناشی از اومیکرون حفظ خواهد شد.
مدت قرنطینه یا ایزوله شدن برای فرد مبتلا به کووید-۱۹ میتواند از ده روز به پنج روز کاهش پیدا کند.
کاهش زمان قرنطینه برای مبتلایان اومیکرون در آمریکا و بریتانیا
مرکز کنترل و پیشگیری از بیماری آمریکا (CDC)، مدت زمان پیشنهادی خود را برای قرنطینهی افراد در معرض فرد مبتلا به کووید-۱۹ و همچنین جداسازی برای فرد مبتلا کاهش داد. (انجام آزمایش در بابل) توصیههای CDC برای قرنطینه بصورت زیر است:
برای فرد مبتلا
برای فرد مبتلا (تست مثبت کرونا یا داشتن علائم)، چه واکسینه شده باشد یا نه، ایزوله کردن یا قرنطینه تا پنج روز باید ادامه یابد. و بعد از آن اگر فرد بدون علامت باشد، تا پنج روز دیگر ماسک زدن کاملاً رعایت شود. پایان قرنطینه بعد از ۵ روز کامل است. در صورتی که فرد بدون علائم (۲۴ ساعت بدون تب) باشد. همچنین، پایان قرنطینه در افرادی که علامتی نداشتهاند، ۵ روز بعد از مثبت شدن تست کرونا است.
مدت قرنطینه یا ایزوله شدن برای فرد مبتلا به کووید-۱۹ میتواند از ۱۰ روز به پنج روز کاهش پیدا کند، بدین شرط که فرد بدونعلامت باشد. بعد از آن تا پنج روز ماسک زدن را در حضور دیگران کاملاً رعایت کند. این تصمیم بر اساس شواهد علمی است و نشان میدهد که اکثر موارد انتقال ویروس کرونا در ابتدای دوره ی بیماری رخ میدهد. این دوره انتقال به صورت کلی یک تا دو روز قبل از شروع علائم تا دو تا سه روز بعد از آن است.
افراد مشکوک به ابتلا
درمورد قرنطینه برای فرد مشکوک به ابتلا که در تماس با فرد مبتلا بوده، اگر فرد کاملاً واکسینه نیست یا بوستر نزدند، قرنطینه برای پنج روز باید ادامه یابد. اگر فرد واکسینه (با دز بوستر) است. یا قرنطینه امکان ندارد، ده روز ماسک زدن باید کاملاً رعایت شود. فرد باید تا ۱۰ روز بعد از تماس با فرد مبتلا، مراقب علائم باشد. بهتر است در هر حالت در روز پنجم تست انجام شود.
افرادی که واکسینه شده و دز بوستر را هم دریافت کردند، بعد از تماس با فرد مبتلا به کووید-۱۹ نیاز به قرنطینه ندارند، ولی باید تا ۱۰ روز ماسک زدن را کامل رعایت کنند.
واکسینه شده ها و غیرواکسینه ها
برای هر دو گروه واکسینه و غیرواکسینه، بهتر است در روز پنجم بعد از مواجهه با فرد مبتلا به کووید-۱۹، تست انجام دهند و اگر علامتدار شدند، باید بلافاصله قرنطینه را شروع کنند.تا زمانی که یک تست منفی کووید-۱۹ نشان دهد که این علائم مربوط به کووید-۱۹ نیست، این قرنطینه را ادامه دهند.
پس ، اگر فردی واکسینه نشده یا دز بوستر را دریافت نکرد و در تماس با فرد مبتلا به کووید-۱۹ قرار گرفت ، باید به مدت ۵ روز خود را قرنطینه کند و برای پنج روز دیگر هم به صورت کامل ماسک بزند. اگر قرنطینه پنجروزه امکانپذیر نیست، به مدت ۱۰ روز و در تمام زمانهایی که فرد با دیگران تماس دارد، از ماسک با شرایط مناسب (well-fitting mask) استفاده شود.
پیشنهاد میشود برای دیدن ادامه مطلب به سایت آزمایشگاه خانم دکتر گیلکی بیشه مراجعه نمایید.
به روز رسانی : 22 مرداد ۱۴۰۱
به چه دلیل باید آزمایش پتاسیم خون انجام شود ؟
به چه دلیل باید آزمایش پتاسیم خون انجام شود ؟
آزمایش پتاسیم خون
همه ما به نوعی با درد و گرفتگی عضلات مواجه هستیم. گاهی اوقات به دلیل ورزش شدید به این عارضه مبتلا میشویم؛ گاهی وقتها هم همه چیز خوب به نظر میرسد اما باز هم گرفتگی عضلات یا همان اسپاسم را تجربه میکنیم. کمبود برخی ویتامینها ومواد معدنی میتواند باعث بروز این عارضه شود. کاهش سطح پتاسیم خون بدن، یکی از دلایل شایع گرفتگی عضلات است.
K در آزمایش خون چیست؟
K در آزمایش نشان دهنده پتاسیم خون است. آزمایش پتاسیم، میزان پتاسیم در خون را اندازهگیری میکند. پتاسیم نوعی الکترولیت است. الکترولیتها مواد معدنی با بار الکتریکی در بدن شما هستند که به کنترل فعالیت عضلات و اعصاب، حفظ سطح مایعات و انجام سایر عملکردهای مهم کمک میکنند. (آزمایشگاه دکتر صبا)بدن به پتاسیم نیاز دارد تا قلب و عضلات به درستی کار کنند. سطح پتاسیم بسیار زیاد یا کم ممکن است نشاندهنده یک مشکل پزشکی باشد.
نقش پتاسیم خون در بدن چیست ؟
پتاسیم نقش مهمی در ساخت پروتئین ، تثبیت فشار انکوتیک طبیعی و خنثی سازی الکتریکی سلول دارد و همچنین در بخش متابولیکی تعادل اسید – باز که طی آن +K بجای یون های +H به منظور حفظ pH فیزیولوژیک ، جا به جا می شوند نیز مشارکت می نماید.
پتاسیم نقش مهمی در ساخت پروتئین ، تثبیت فشار انکوتیک طبیعی و خنثی سازی الکتریکی سلول دارد.
غلظت پتاسیم خون به چه چیزهای بستگی دارد ؟
۱-آلدوسترون : این هورمون سبب افزایش دفع کلیوی پتاسم می شود.
۲-باز جذب سدیم : باز جذب سدیم سبب دفع پتاسیم می شود.(آزمایشگاه صبا گیلکی)
۳-تعادل اسید-باز: در آلکالوز ، جابه جایی پتاسیم به سوی درون سلول ها موجب کاهش سطح سرمی آن می گردد. اسیدوز با معکوس نمودن مسیر جابجایی فوق سبب افزایش پتاسیم سرم می شود.
نشانه های افزایش پتاسیم خون (هایپرکالمی) :
تحریک پذیری ، تهوع ، استفراغ ، کولیک روده ای ، اسهال
نشانه های کاهش پتاسیم خون (هیپو کالمی):
کاهش قدرن انقباض عضلات صاف ، اسکلتی و قلبی است که منجر به ضعف ، کاهش رفلکس ها ، ایلئوس ، افزایش حساسیت قلب به دیگوکسین ، آریتمی های قلبی ، موج T صاف و موج U واضح و برجسته می شود.
غلظت پتاسیم خون برای چه بیماری هایی اهمیت دارد ؟
سطح پتاسیم در مبتلایان به اورمی ، بیماری آدیسون و استفراغ و اسهال و نیز بیماران تحت استروئید درمانی یا مصرف دیورتیک های دافع پتاسیم به دقت مورد سنجش و پیگیری قرارداد.
تست پتاسیم چه کاربردهایی دارد؟
آزمایشهایی که پتاسیم را اندازهگیری میکنند، کاربردهای متعددی در پزشکی بالینی دارند. چه پتاسیم به تنهایی یا به عنوان بخشی از یک پانل آزمایش شود، می تواند بخشی از تشخیص، نظارت و غربالگری باشد.(آزمایشگاه خانم دکتر گیلکی)
سطوح بالا یا پایین پتاسیم می تواند انواع مختلفی از علائم را ایجاد کند که می تواند باعث ضرورت تجویز پتاسیم شود. عدم تعادل در الکترولیت ها می تواند تقریباً تمام سیستم های بدن را تحت تأثیر قرار دهد، بنابراین آزمایش های پانل اغلب در فرآیند تشخیص بسیاری از اختلالات مختلف استفاده می شود.
طبیعی بودن یا غیرعادی بودن میزان پتاسیم در آزمایش پتاسیم مشخص میشود.
دلیل انجام آزمایش پتاسیم خون چیست؟
برای دیدن ادامه مقاله درمورد پتاسیم خون به سایت آزمایشگاه صبا مراجعه نمایید.
آزمایش اینترلوکین ۶/Interlukin-6
آزمایش اینترلوکین ۶
اینترلوکین ۶ پروتئینی است که توسط سلول های مختلف تولید می شود و به تنظیم پاسخ های ایمنی کمک می کند. افزایش IL-6 را می توان با التهاب ، عفونت ، اختلالات خود ایمنی ، بیماری های قلبی عروقی و برخی سرطان ها مرتبط دانست.
اینترلوکین ۶ جزئی از گروه بزرگی از مولکول ها به نام سایتوکاین ها است. سایتوکاین ها نقش های متعددی در بدن دارند و در سیستم ایمنی بدن برای هدایت پاسخ ایمنی عمل می کنند. آنها بخشی از “آبشار التهابی” هستند که شامل فعال سازی هماهنگ و متوالی مسیرهای پاسخ ایمنی است.
آزمایش اینترلوکین-۶ یا IL-6 سایتوکاینی با خواص پیش التهابی و همچنین ضد التهابی است.(آزمایشگاه پاتوبیولوژی صبا بابل)
ترشح IL-6 در بیماری هایی مانند تصلب شرایین، بیماری آلزایمر، لوپوس اریتماتوز سیستمیک، مولتیپل میلوما، آرتریت روماتوئید، بیماری های خود ایمنی، بیماری های التهابی مزمن و انواع سرطان و غیره مشاهده می شود.(آزمایشگاه در میدان کشوری)
بنابراین، کنترل سطح IL-6 در طول بیماری، به ویژه فعال شدن آن پس از فعال شدن پاسخ ایمنی، از اهمیت ویژه ای برخوردار است.
آزمایش اینترلوکین-۶ برای بیماران کرونایی
شیوع ویروس کرونا، آزمایشگاههای بالینی را از نظر استراتژی آزمایشها و هرگونه کاستی در این استراتژیها، در کانون توجه رسانهها قرار دادهاست. بیشتر این توجهات به استفاده از روشهای تشخیصی مولکولی معطوف است که میتواند وجود عفونتهای COVID-19 کنونی (آزمایش مولکولی یا آنتیژن) و یا وجود عفونت در گذشته (آزمایش سرولوژیک) را تشخیص دهد.
آزمایش اینترلوکین ۶/Interlukin-6
آزمایش اینترلوکین ۶
اینترلوکین ۶ پروتئینی است که توسط سلول های مختلف تولید می شود و به تنظیم پاسخ های ایمنی کمک می کند. افزایش IL-6 را می توان با التهاب ، عفونت ، اختلالات خود ایمنی ، بیماری های قلبی عروقی و برخی سرطان ها مرتبط دانست.
اینترلوکین ۶ جزئی از گروه بزرگی از مولکول ها به نام سایتوکاین ها است. سایتوکاین ها نقش های متعددی در بدن دارند و در سیستم ایمنی بدن برای هدایت پاسخ ایمنی عمل می کنند. آنها بخشی از “آبشار التهابی” هستند که شامل فعال سازی هماهنگ و متوالی مسیرهای پاسخ ایمنی است.
آزمایش اینترلوکین-۶ یا IL-6 سایتوکاینی با خواص پیش التهابی و همچنین ضد التهابی است.(آزمایشگاه پاتوبیولوژی صبا بابل)
ترشح IL-6 در بیماری هایی مانند تصلب شرایین، بیماری آلزایمر، لوپوس اریتماتوز سیستمیک، مولتیپل میلوما، آرتریت روماتوئید، بیماری های خود ایمنی، بیماری های التهابی مزمن و انواع سرطان و غیره مشاهده می شود.(آزمایشگاه در میدان کشوری)
بنابراین، کنترل سطح IL-6 در طول بیماری، به ویژه فعال شدن آن پس از فعال شدن پاسخ ایمنی، از اهمیت ویژه ای برخوردار است.
آزمایش اینترلوکین-۶ برای بیماران کرونایی
شیوع ویروس کرونا، آزمایشگاههای بالینی را از نظر استراتژی آزمایشها و هرگونه کاستی در این استراتژیها، در کانون توجه رسانهها قرار دادهاست. بیشتر این توجهات به استفاده از روشهای تشخیصی مولکولی معطوف است که میتواند وجود عفونتهای COVID-19 کنونی (آزمایش مولکولی یا آنتیژن) و یا وجود عفونت در گذشته (آزمایش سرولوژیک) را تشخیص دهد.
جزییات را در سایت آزمایشگاه صبا مشاهده کنید.
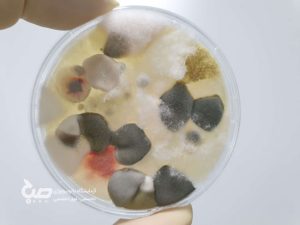
عفونتهای قارچی و آزمایش کشت قارچ
عفونتهای قارچی و آزمایش کشت قارچ
آزمایش کشت قارچ به تشخیص عفونتهای قارچی گفته میشود. این آزمایش به بررسی مشکلات سلامتی ناشی از قرار گرفتن در معرض قارچ (بیش از یک قارچ) میپردازد.
قارچ نوعی میکروب است که در هوا ، خاک و گیاهان و حتی بدن ما زندگی میکند. بیش از یک میلیون نوع مختلف قارچ وجود دارد. بیشتر آنها بی خطر هستند ، اما چند نوع قارچ میتوانند باعث عفونت شوند.(بهترین آزمایشگاه بابل)
دو نوع اصلی عفونت قارچی وجود دارد:
سطحی (بر قسمت های خارج بدن تأثیر می گذارد)
سیستمیک (سیستم های داخل بدن را تحت تأثیر قرار می دهد).
۱ – عفونت های قارچی سطحی
عفونت های قارچی سطحی بسیار شایع هستند. آنها می توانند روی پوست ، ناحیه تناسلی و ناخن ها تأثیر بگذارند. عفونت های سطحی شامل پای ورزشکار ، عفونت های مخمر واژن و کرم حلقوی است که کرم نیست بلکه قارچی است که میتواند باعث ایجاد بثورات دایره ای روی پوست شود.
اگرچه این مشکل زیاد جدی نیست ، اما عفونت های سطحی قارچی می توانند باعث خارش ، جوش های پوستی و سایر شرایط ناراحت کننده شوند.(آزمایشگاه بابل)
۲ – عفونت های قارچی سیستمیک
عفونت های قارچی سیستمیک می توانند بر ریه ها ، خون و سایر سیستم های بدن شما تأثیر بگذارند. این عفونت ها می توانند کاملاً جدی باشند.
بسیاری از قارچ های مضر بیشتر افراد مبتلا به سیستم ایمنی ضعیف را تحت تأثیر قرار می دهند. برخی دیگر مانند اسپوروتریکس (sporothrix schenckii ) معمولاً افرادی را که با خاک و گیاهان کار می کنند تحت تأثیر قرار می دهند.
این قارچ ها از طریق گزش یا خراش حیوانات ، (اغلب از طریق گربه) افراد را آلوده میکنند. عفونت اسپوروتریکس ممکن است باعث زخم های پوستی ، بیماری ریوی یا مشکلات مفصلی هم بشود.
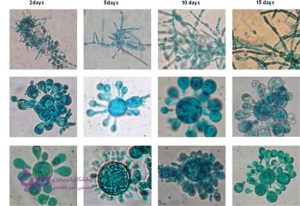
با آزمایش کشت قارچ می توان عفونت های قارچی سطحی و سیستمیک را تشخیص داد.
عفونت های قارچی سطحی بسیار شایع هستند. آنها می توانند روی پوست ، ناحیه تناسلی و ناخن ها تأثیر بگذارند.
موارد استفاده از آزمایش کشت قارچ
در حالی که از روشهای سریعتری برای تشخیص عفونتهای قارچی رایج مانند کرم حلقوی یا پای ورزشکار استفاده میشود، کشت خراش دادن از ناحیه آسیبدیده، ابزاری برای تشخیص نوع قارچهای موجود است.(انجام آزمایش در بابل)
کشت ها، آزمایش هایی هستند که از یک ظرف و نوعی ماده استفاده می کنند که می تواند رشد چیزهایی مانند قارچ ها و باکتری ها را امکان پذیر کنند. نمونه ای از مایع یا بافت روی این ماده قرار می گیرد که شرایط رشد ایده آلی را ارائه می دهد. این به این معنی است که اگر باکتری یا قارچ در نمونه مورد آزمایش وجود داشته باشد، به رشد آنها در ماده کشت ادامه خواهد داد.
علاوه بر تایید وجود عفونت قارچی، یک کشت همچنین می تواند به ارائه دهنده مراقبت های بهداشتی شما کمک کند تا دقیقاً تشخیص دهد کدام نوع قارچ عامل عفونت شما بوده است. از کشت ها می توان برای تشخیص عفونت های قارچی سطحی و سیستمیک استفاده کرد و حتی به ارائه دهنده مراقبت های بهداشتی شما کمک کند تا گزینه درمانی احتمالی شما را برای مبارزه با آن نوع خاصی از قارچ ها را تجویز کند.
عفونت های قارچی سیستمیک می توانند بر ریه ها ، خون و سایر سیستم های بدن شما تأثیر بگذارند.
چرا به آزمایش کشت قارچ نیاز داریم؟
اگر علائم عفونت قارچی را دارید ، پزشک یا بیمارستان شما ممکن است آزمایش کشت قارچ را تجویز کند. علائم بسته به نوع عفونت متفاوت است. علائم عفونت قارچی سطحی شامل موارد زیر است:
جوش قرمز
خارش پوست
خارش یا ترشح در واژن (علائم عفونت مخمر واژن)
لکه های سفید داخل دهان (علائم عفونت مخمر دهان ، به نام برفک)
ناخن های سخت یا شکننده
علائم عفونت قارچی سیستمیک
عفونت های سیستمیک، عفونت هایی هستند که در داخل بدن ایجاد می شوند و می توانند کل بدن شما را تحت تاثیر قرار دهند. این عفونت ها به ویژه برای افرادی که سیستم ایمنی ضعیفی دارند، جدی تر هستند. گاهی اوقات به این عفونتهای فرصتطلب گفته میشود، زیرا زمانی رخ میدهند که یک قارچ یا باکتری معمولی در حالت ضعیف از بدن غلبه کند.
علائم عفونت های قارچی سیستمیک می تواند شامل موارد زیر باشد:
لرز
تب
سردرد
درد عضلانی
حالت تهوع
تغییر در ضربان قلب
در طول آزمایش کشت قارچ چه اتفاقی میافتد؟
قارچها میتوانند در نقاط مختلف بدن ایجاد شوند. آزمایشهای کشت قارچ در جایی که احتمال وجود قارچ وجود دارد انجام میشود. رایجترین انواع تستهای قارچی و کاربرد آنها در زیر ذکر شده است.
اگر علائم عفونت قارچی را دارید ، پزشک یا بیمارستان شما ممکن است آزمایش کشت قارچ را تجویز کند.
خراش دادن پوست یا ناخن
برای عفونتهای سطحی پوست یا ناخن استفاده میشود.
روش تست:
کارشناس آزمایشگاه از ابزار خاصی برای گرفتن نمونه کوچکی از پوست یا ناخنهای شما استفاده میکند.
تست سواب
برای تشخیص عفونتهای قارچی در دهان یا واژن استفاده میشود. همچنین ممکن است برای تشخیص برخی عفونتهای پوستی استفاده شود.
روش تست:
کارشناس آزمایشگاه از یک سواب مخصوص برای جمع آوری بافت یا مایع از دهان، واژن یا زخم باز استفاده میکند.
آزمایش خون
برای تشخیص وجود قارچ در خون استفاده میشود. آزمایش خون اغلب برای تشخیص عفونتهای قارچی جدیتر استفاده میشود.
روش تست:
کارشناس آزمایشگاه از شما نمونه خون دریافت میکند. نمونه اغلب از ورید بازوی شما گرفته میشود.
آزمایش ادرار
برای تشخیص عفونتهای جدیتر و گاهی اوقات برای کمک به تشخیص عفونت قارچی واژن استفاده میشود.
روش تست:
طبق دستور پزشک، نمونه ادرار استریل را در ظرفی ارائه میدهید.
کشت خلط
خلط مخاط غلیظی است که از ریهها سرفه میشود. با تف یا بزاق متفاوت است. این روش برای کمک به تشخیص عفونتهای قارچی در ریهها استفاده میشود.
روش تست:
ممکن است از شما خواسته شود که خلط را طبق دستور ارائه دهنده خود در ظرف مخصوصی با سرفه بیرون بیاورید.
پس از جمع آوری نمونه شما، برای تجزیه و تحلیل به آزمایشگاه ارسال میشود. ممکن است فوراً به نتایج خود نرسید. کشت قارچی شما باید به اندازه کافی قارچ داشته باشد تا پزشک شما تشخیص دهد. در حالی که بسیاری از انواع قارچها در طی یک یا دو روز رشد میکنند، برخی دیگر ممکن است چند هفته طول بکشد. مدت زمان بستگی به نوع عفونت شما دارد.
برای تشخیص عفونت های سطحی پوست یا ناخن استفاده می شود
آزمایش کشت قارچ چگونه انجام می شود؟
وقتی نوبت به انجام کشت قارچ می رسد، آمادگی کمی وجود ندارد. اگر علائم شما در یک منطقه صعب العبور هستند، ممکن است بخواهید لباسی بپوشید که هنگام ورود برای آزمایش به راحتی درآورید.
چندین شرکت برای شناسایی وجود عفونت قارچی آزمایشاتی را در خانه انجام می دهند و برخی از مردم معتقدند که حتی می توانید قارچ ها را در بزاق خود با تف کردن در فنجان تشخیص دهید. در حالی که این آزمایشها آسان و راحت هستند و ممکن است وجود نوعی قارچ یا مخمر را نشان دهند، اما اطلاعات زیادی در مورد میزان قارچ در بدن شما یا نوع ایجاد علائم شما ارائه نمیدهند.
خطرات و عوارض جانبی کشت قارچ حداقل است. ممکن است در حین کشت سواب یا خلط ناراحتی داشته باشید و جمع آوری خون ممکن است باعث ایجاد درد و کبودی در محل دسترسی به رگ شما شود.
در غیر این صورت، بزرگترین خطر می تواند ناشی از خراشیدن پوست باشد، اما می تواند منجر به خونریزی خفیف، درد یا التهاب برای مدت کوتاهی پس از انجام آزمایش شود.
آیا خطری برای آزمایش عفونت قارچی وجود دارد؟
انجام هر یک از انواع مختلف آزمایش کشت قارچ خطر بسیار کمی دارد. اگر نمونهای از پوست شما گرفته شده باشد، ممکن است کمی خونریزی یا درد در محل داشته باشید. در صورت انجام آزمایش خون، ممکن است درد خفیفی یا کبودی در نقطهای که سوزن گذاشته شده است داشته باشید، اما بیشتر علائم به سرعت از بین میروند.
انجام هر یک از انواع مختلف آزمایشات کشت قارچ خطر بسیار کمی دارد.
نتیجه آزمایش عفونت قارچی
اگر قارچ در نمونه شما یافت شد، احتمالاً به این معنی است که شما یک عفونت قارچی دارید. گاهی اوقات کشت قارچ میتواند نوع خاصی از قارچ عامل عفونت را شناسایی کند. ممکن است پزشک شما به آزمایشهای اضافی برای تشخیص نیاز داشته باشد. گاهی اوقات آزمایش های بیشتری برای کمک به یافتن داروی مناسب برای درمان عفونت تجویز می شود. این تست ها را تست های “حساسیت” یا “آلرژی” مینامند. اگر در مورد نتایج خود سؤالی دارید، با پزشک صحبت کنید.
به روزرسانی : ۹ مرداد ۱۴۰۱
باز نشر از سایت آزمایشگاه صبا