آزمایشگاه پاتوبیولوژی صبا بابل
آزمایشگاه صبا
آزمایشگاه پاتوبیولوژی صبا بابل
آزمایشگاه صباروش های غربالگری (آزمایش ژنتیکی )در دوران بارداری
آزمایش ژنتیکی قبل از تولد چیست؟
آزمایش ژنتیکی قبل از تولد به زوجینی که قصد بچه دار شدن دارند، اطلاعاتی در مورد اینکه جنین آنها دارای اختلالات ژنتیکی خاصی خواهد شد یا خیر، ارائه می دهد.
اختلالات وراثتی در اثر تغییراتی در ژن ها تحت عنوان جهش ایجاد می شود.
اختلالات ژنتیکی چیست؟
این اختلالات در اثر تغییر در ژن ها یا کروموزوم های فرد ایجاد می شود. آنیوپلوئیدی شرایطی است که در آن تعداد کروموزومهای فرد کمتر یا بیشتر از حالت معمول است. در تریزومی، فرد مبتلا یک کروموزوم بیشتر از حالت معمول دارد. در مونوزومی، فرد مبتلا یک کروموزوم کمتر از حالت معمول دارد. اختلالات وراثتی در اثر تغییراتی در ژن ها تحت عنوان جهش ایجاد می شود. اختلالات وراثتی شامل بیماری سلول داسی شکل، فیبروز کیستیک ، بیماری TAY-SACHS و بسیاری دیگر است. در بیشتر موارد برای آنکه فرزندی مبتلا به این اختلالات وراثتی شود لازم است که هر دو والد همان ژن معیوب را داشته باشند.
آزمایش های غربالگری می توانند به شما در مورد خطر ابتلای کودک به برخی اختلالات خاص را گزارش دهند.
آزمایشات غربالگری قبل از تولد به دنبال نشانه هایی است که نشان می دهد نوزاد شما در معرض خطر بیماری قرار دارد.
این آزمایشات عبارتند از:
شرایط کروموزومی (سندرم داون و سندرم پاتائو)
نقص لوله عصبی (اسپینا بیفیدا یا آنانسفالی)
نقایص مادرزادی (بیماریهای مادرزادی قلب یا کلیه)
آزمایشات غربالگری (آزمایش ژنتیکی) با سونوگرافی و آزمایش خون انجام می شود. سونوگرافی برای اندازه گیری ضخامت مایع پشت گردن نوزاد استفاده می شود و آزمایش خون سطح ۲ هورمون در خون مادر را که در دوران بارداری تغییر می کند ، بررسی می کند.
نتایج این دو آزمایش، همراه با سن و وزن مادر و سن حاملگی نوزاد، برای ارزیابی خطر استفاده می شود.
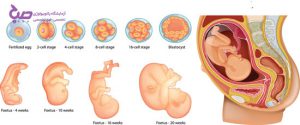
چه زمانی باید آزمایش غربالگری قبل از تولد را انجام دهم؟
آزمایشات ژنتیکی مختلف قبل از تولد در مراحل مختلف بارداری ، در سه ماهه اول یا سه ماهه دوم انجام می شود. ۲ گزینه وجود دارد:
غربالگری سه ماهه اول (۹ هفته تا ۱۳ هفته و ۶ روز بارداری)
غربالگری سه ماهه دوم (۱۴ هفته تا ۱۸ هفته بارداری)
بسیاری از زنان آزمایش ژنتیکی سه ماهه اول را انتخاب می کنند ، بنابراین زمان بیشتری برای تصمیم گیری در مورد مشکل وجود دارد. با این حال ، برخی از زنان بعداً آزمایش های غربالگری را انجام می دهند – به عنوان مثال ، اگر برای آزمایش سه ماهه اول خیلی دیر شده بودند یا اگر در محل زندگی آنها در دسترس نبود. نیازی نیست هر دو آزمایش را انجام دهید.
غربالگری سه ماهه اول شامل آزمایش خون خانم باردار و معاینه سونوگرافی است.
آزمایش ژنتیکی غربالگری سه ماهه اول چیست؟
غربالگری سه ماهه اول شامل آزمایش خون خانم باردار و معاینه سونوگرافی است. هر دو آزمایش معمولاً بین ۱۰ تا ۱۳ هفته از زمان شروع بارداری انجام می شوند:
آزمایش خون، سطح غلظت دو ماده پروتئین A PAPP-A پلاسمای خون و هورمون گنادوتروپین جفتی انسان HCG را اندازه گیری می کند.
معاینه سونوگرافی که با عنوان غربالگری شفافیت پشت گردن نیز شناخته می شود، میزان ضخامت یک فضای واقع در پشت گردن جنین را اندازه می گیرد و بین هفته ۱۱ تا ۱۲ قابل انجام است.. مقادیر اندازه گیری شده ی غیر عادی به معنای افزایش خطر ابتلای جنین به سندرم داون (تریزومی ۲۱) یا نوع دیگری از آنیوپلوئیدی است. همچنین چنین مقادیر غیرعادی ای با نقایص فیزیکی مربوط به قلب ، دیواره شکم و اسکلت ارتباط دارد.
اگر نتایج غرباگری ۳ ماهه اول بارداری پرخطر را نشان میداد بهتر است آزمایش های غربالگری سه ماهه دوم انجام شده و به سرعت بررسی سلامت جنین از طریق DNA بررسی جنینی نیز انجام شود.
آزمایش ژنتیکی و تست های غربالگری سه ماه دوم بارداری:
تست های جنین در سه ماه دوم بارداری شامل بررسی چندین مارکر در آزمایش خون مادر است. بررسی این مارکر ها می تواند اطلاعاتی را در مورد خطر احتمالی بیماری ژنتیکی یا اختلالات مادرزادی ارائه دهد. آزمایش جنین در سه ماه دوم بارداری، توسط آزمایش خون مادر در هفته ۱۵ تا ۲۰ بارداری انجام می شود. ولی بهترین زمان برای انجام آزمایش جنین و بررسی مارکر های گفته شده، در هفته های ۱۵ تا ۱۸ بارداری است.
انواع مارکرها
AFP
AFP پروتئینی است که معمولا از کبد جنین تولید شده و در مایع آمنیوتیک وجود دارد. این پروتئین می تواند از جفت عبور کرده و وارد جریان خون مادر باردار شود. در آزمایش AFP، میزان این پروتئین در خون مادر باردار اندازه گیری می شود.
میزان غیر طبیعی AFP می تواند نشان دهنده موارد زیر باشد:
۱) اشتباه در محاسبه سن بارداری؛
۲) نقص در دیواره شکم جنین؛
۳) سندرم داون یا سایر ناهنجاری های کروموزومی؛
۴) بیماری اسپینا بیفیدا (نقص در لوله عصبی)؛
۵) بارداری چندقلویی.
استرادیول
استرادیول هورمونی است که توسط جفت تولید می شود. یکی از روش های آزمایش جنین، ارزیابی هورمون استرادیول در ادرار و خون مادر است.
INHIBIN
هورمونINHIBIN نیز به وسیله جفت تولید می شود و از مارکر های بررسی سلامت جنین می باشد.
HCG یا هورمون گنادوتروپین جفتی
هورمون HCG در جفت تولید می گردد و یکی دیگر از روش های آزمایش جنین است.
در صورت مشاهده نتایج غیر طبیعی AFP و سایر مارکرها، ممکن است تست های جنین بیشتری انجام شود. برای تشخیص دقیق ممکن است آمنیوسنتز انجام شده و همچنین برای تایید مراحل بارداری و ارزیابی ستون فقرات و سایر اعضای جنین ممکن است سونوگرافی انجام گیرد.
از آنجایی که آزمایش های غربالگری، تست های تشخیصی نمی باشند، بنابراین صد در صد هم دقیق نیستند. آزمایشات غربالگری فقط مشخص می کنند که چه افرادی باید در طول بارداری خود، اقدامات تشخیصی بیشتری انجام دهند. نتایج مثبت کاذب ممکن است بیانگر وجود مشکل در سلامت جنین باشد. از سوی دیگر، نتایج منفی کاذب، هنگامی ایجاد می شود که اختلالی در سلامتی جنین وجود داشته باشد.
انجام غربالگری و آزمایش ژنتیکی سه ماه اول و دوم بارداری توانایی بیشتری در تشخیص ناهنجاری در مقایسه با استفاده از فقط یک غربالگری به تنهایی ایجاد می کند. در بیشتر موارد، سندرم داون هنگامی قابل شناسایی است که غربالگری سه ماه اول و سه ماه دوم، هر دو انجام شوند.
DNA بدون سلول، مقدار کمی از DNA است که از جفت به جریان خون زن باردار آزاد می شود.
نکات مهم در مورد آزمایش ژنتیکی دوران بارداری(مرکز تست سریع کرونا در بابل)
اگر آزمایش خون نشان دهد که نوزاد شما در معرض خطر نقص مادرزادی است، پزشک آزمایش های اضافی را پیگیری می کند.
این آزمایشات عبارتند از:
سونوگرافی با وضوح بالا
این سونوگرافی سطح II نیز نامیده می شود. جزئیات بیشتری در مورد نقایص احتمالی هنگام تولد ارائه می دهد. این می تواند سن، مغز، نخاع، کلیه ها و قلب نوزاد را بررسی کند. معمولاً بین هفته های ۱۸ تا ۲۲ بارداری تکمیل می شود.
نمونه گیری از پرزهای کوریونی (CVS)
این یک آزمایش تهاجمی است. پزشک شما قطعه کوچکی از جفت، به نام پرزهای کوریونی را جمع آوری می کند. از نظر اختلالات کروموزومی یا ژنتیکی بررسی می شود. آزمایش CVS به افرادی ارائه می شود که در آزمایش غربالگری سه ماهه اول نتیجه غیرطبیعی دریافت کرده اند. همچنین، به افرادی که ممکن است در معرض خطر بیشتری باشند پیشنهاد می شود. بین هفته های ۱۰ تا ۱۲ بارداری تکمیل می شود.(آزمایش کرونا در بابل)
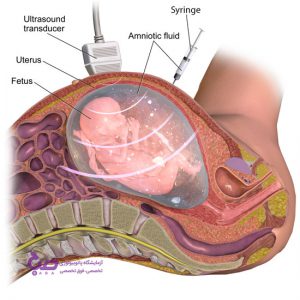
آمنیوسنتز
این یک آزمایش تهاجمی است. پزشک شما مقدار کمی مایع آمنیوتیک را از ناحیه اطراف نوزاد جمع آوری می کند. این پروتئین برای برخی پروتئین ها آزمایش شده است. این می تواند تعیین کند که آیا نوزاد شما مبتلا به سندرم داون یا سایر مشکلات ژنتیکی است یا خیر. توصیه می شود برای زنانی که آزمایش خون غربالگری حاملگی غیرطبیعی انجام داده اند. بین هفته های ۱۵ تا ۱۸ بارداری تکمیل می شود.
در آمینیوسنتز پزشک شما مقدار کمی مایع آمنیوتیک را از ناحیه اطراف نوزاد جمع آوری می کند.
اکثر آزمایشات تشخیصی برای افرادی که بارداری های پرخطر دارند ارائه می شود. این شامل افرادی است که ۳۵ سال یا بیشتر سن دارند ، افرادی که در بارداری قبلی دچار نقص مادرزادی شده اند ، افرادی که بیماری های مزمن مانند لوپوس، فشار خون بالا، دیابت یا صرع دارند یا افرادی که از داروهای خاصی استفاده می کنند.(تست کرونا در بابل)
اگر پزشک در دوران بارداری یا هنگام تولد نقص مادرزادی را تشخیص دهد، ممکن است شما را به مشاور ژنتیک ارجاع دهد. این یک متخصص است که می تواند نتایج آزمایش را توضیح دهد، آزمایش اضافی را سفارش دهد و شما را به پزشک متخصص در بارداری های پرخطر یا شرایط ژنتیکی ارجاع دهد.
غربالگری بارداری یک انتخاب شخصی است. اگر غربالگری شما غیر طبیعی (مثبت) است، آیا می خواهید گام بعدی را بردارید؟ این یک آزمایش تشخیصی خواهد بود. آیا بر نحوه مدیریت بارداری تأثیر می گذارد؟
برخی از غربالگری ها مثبت کاذب تولید می کنند. این بدان معناست که ممکن است نوزاد شما در واقع نقص مادرزادی نداشته باشد. مثبت کاذب ممکن است بر انتخاب شما برای آزمایش های اضافی تأثیر بگذارد یا باعث ایجاد استرس شود. اگر غربالگری طبیعی باشد، می تواند به شما آرامش بدهد.
به روزرسانی : ۹ اسفند ۱۴۰۰
بازنشر شده از سایت آزمایشگاه پاتوبیولوژی صبا
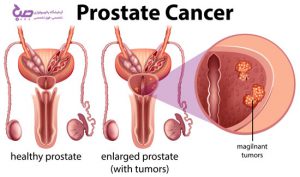
بروز زودهنگام سرطان پروستات
عاملی اصلی بیماری پروستات چیست؟
مردان به دلایل متفاوتی ممکن است دچار سرطان پروستات شوند. بیتحرکی، مصرف مواد پروتئینی، سالمندی، مقاربت بیش از حد، مصرف زیاد لبنیات از جمله دلایل بروز سرطان پروستات هستند. اما اصلیترین علت بروز این بیماری و درگیری مردان به سرطان پروستات را میتوان پروستات ژنتیکی دانست.
پروستات چیست؟
پروستات یک غده کوچک و بسیار مهم در مردان است. مایع منی در پروستات ساخته میشود، بنابراین سلامت پروستات رابطه مستقیمی با باروری در آقایان دارد. پروستات، در زیر مثانه در جلوی راست روده قرار گرفته است. با افزایش سن، پروستات بزرگتر میشود. اگر پروستات بیش از حد بزرگ شود ، میتواند باعث بروز مشکلاتی در فرد شود.
هدف از معاینه پروستات چیست؟
معاینه پروستات عاملی موثر در تشخیص سرطان پروستات است.
کنترل عملکرد صحیح پروستات از سنین میانسالی.
معاینه مردان جوان به لحاظ ریسک ابتلا به سرطان پروستات که سابقه ابتلای ارثی دارند.
تشخیص بیماری و روند رشد آن.
اصلیترین علت بروز این بیماری و درگیری مردان به سرطان پروستات را میتوان پروستات ژنتیکی دانست.
اندازه و حجم پروستات سالم چقدر است؟
اندازه طبیعی پروستات ۴ سانتی متر عرض و ۳ سانتی متر ارتفاع با حجم ۲۵ میلی لیتر است.
۷۰ درصد تمام سرطانهای پروستات در ناحیه محیطی، ۲۰ درصد در ناحیه بینابینی، ۱۰ درصد در ناحیه مرکزی بروز میدهند.
هنگامی که این غده بزرگ میشود، امکان دارد جریان ادرار مثانه به بیرون از میزراه مسدود شود. بزرگ شدن پروستات تقریباً در تمامی مردان همگام با افزایش سن اتفاق می افتد.
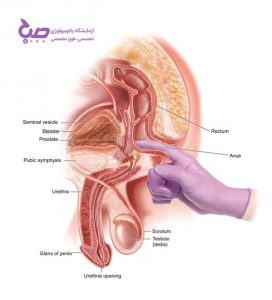
آلت تناسلی
مجرای ادرار
بیضه
کیسه بیضه
مثانه
کیسه منی
غده پروستات
مقعد
راست روده
ضرورت پیگیری معاینه پروستات چیست؟
ممکن است متخصص پس از بررسی آزمایشات و غربالگری، آزمایش دیگری در قالب آزمایش خون PSA، تصویربرداری یا بیوپسی و نمونهبرداری پروستات را توصیه کند. تصویربرداری کاملا غیرتهاجمی است و در بیوپسی نیز تنها بخش بسیار ناچیزی از پروستات خارج میشود.(بهترین آزمایشگاه برای تست کرونا)
پس از این غربالگری کامل و انجام آزمایشات درصورتی که فرد سالم باشد، نوبت بعدی در ۵۰ سالگی خواهد بود. در این سن مردان یکبار دیگر مورد بررسی منظم پروستات قرار میگیرند. ممکن است به بعضی از مردان انجام آزمایش پروستات هر چهار سال یکبار غربالگری توصیه شود.
پزشک احتمالا نتایج معاینات جدید را با معاینات قبل مقایسه میکند.
در حالت طبیعی و نرمال حجم غده پروستات بین ۲ تا ۴ سانتیمتر است و شباهت به مثلث دارد.
پروستات در حالت نرمال انعطاف پذیر و نرم است.
پزشک نتایج DRE را ارزیابی میکند.
پزشک علاوهبر غربالگری پروستات از DRE برای شناسایی هیپرتروفی پروستات نیز استفاده میکند. هیپرتروفی سبب افزایش حجم پروستات و ازدیاد ادرار میشود و یا اینکه سبب بروز انسداد مقعد یا توده در راست روده میشود.
معاینه پروستات عاملی موثر در تشخیص سرطان پروستات است.
معاینه فیزیکی در تشخیص سرطان پروستات(آزمایش کرونا در بابل)
اگر پزشک شما تشخیص دهد که شما به سرطان پروستات مبتلا شده اید، از شما در مورد مشکلاتی که دارید، پرس و جو می کند. نشانه های کانسر پروستات در هر فردی می تواند متفاوت باشد. از جمله دیده شدن خون در ادرار، مشکلات جنسی و درد در ناحیه لگن و کمر و…. همچنین، ممکن است در مورد سابقه خانوادگی شما که جز عوامل مبتلا شدن به این سرطان می باشد، سؤالاتی پرسیده شود. معاینه فیزیکی به این صورت انجام می پذیرد که دکتر به وسیله دستکش که به روغن مخصوص آغشته شده، انگشت خود را وارد مقعد بیمار کرده و هر گونه برآمدگی یا تغییرات غیر طبیعی روی غده پروستات بررسی می کند. به این معاینه یا آزمایش دیجیتال رکتوم (DRE) گفته می شود. پس از انجام این معاینه در صورت وجود تومورهای سرطانی، دکتر آزمایشات دیگر را برای تشخیص نهایی تجویز می کند.
آزمایش خون PSA در تشخیص سرطان پروستات
آنتی ژن اختصاصی پروستات (PSA) پروتئینی است که توسط سلول های موجود در غده پروستات، هم سلول های طبیعی و هم سلول های سرطانی ساخته می شود. PSA بیشتر در مایع منی است و مقدار کمی از آن در خون موجود می باشد. آزمایش خون PSA به طور عمده برای غربالگری سرطان پروستات در مردان، بدون علائم کانسر پروستات استفاده می شود. این آزمایش جز اولین آزمایش هایی می باشد که برای فرد مبتلا به این سرطان تجویز می شود.
PSA در خون را با واحدی به نام نانوگرم در میلی لیتر اندازه گیری می کنند. با افزایش سطح PSA در خون احتمال ابتلا به سرطان پروستات افزایش میابد، اما هیچ نظر قطعی وجود ندارد که با آنجام این آزمایش، بگوییم فرد به سرطان پروستات دچار است یا خیر. برخی از پزشکان نقطه شروع سرطان را از ۴ نانوگرم می سنجند، در حالی که برخی دیگر از سطح پایین تری مانند ۲.۵ تا ۳ نانوگرم را مد نظر می گیرند.
بیشتر مردانی که سطح PSA زیر ۴ نانوگرم در هر میلی لیتر خون آن ها باشد، به سرطان پروستات مبتلا نیستند ولی تضمینی نیست که فرد مبتلا به سرطان نباشد.
مردان با سطح PSA بین ۴ تا ۱۰ که اغلب محدوده مرزی نامیده می شود، حدود ۱ در ۴ احتمال ابتلا به سرطان پروستات وجود دارد.
اگر PSA بیش از ۱۰ باشد، احتمال وجود کانسر پروستات بیش از ۵۰ درصد است.
اگر سطح PSA خون در بیمار زیاد باشد، ممکن است پزشک آزمایش های دیگری را برای تشخیص دقیق پیشنهاد کند.
چه کسانی باید تحت معاینهی پروستات قرار بگیرند؟
تمام مردان باید از سن ۵۰ سالگی تحت معاینهی سرطان پروستات قرار بگیرند. انجمن سرطان آمریکا (ACS) به مردانی که در معرض خطر بیشتر قرار دارند توصیه میکند از ۴۵ سالگی در این مورد با پزشک اورولوژی مشورت کنند.(تست کرونا در بابل)
اگر از نژاد آفریقایی-آمریکایی باشید یا یکی از اقوام درجه یک شما قبل از ۶۵ سالگی دچار سرطان پروستات باشد، بیشتر در معرض خطر قرار دارید. اگر بیشتر از یک نفر از اقوام درجه یک شما قبل از ۶۵ سالگی دچار سرطان پروستات شده باشد، بهتر است زودتر تحت معاینه قرار بگیرید.
طبق برآوردهای انجمن سرطان آمریکا، تعداد مبتلایان جدید به سرطان پروستات در سال ۲۰۱۶ در ایالت متحده ۱۸۰,۸۹۰ نفر بود. حدود ۲۶,۱۲۰ نفر جان خود را از دست میدهند.
چطور برای آزمایش پروستات آماده شویم؟
اگر دچار بواسیر، پارگی مقعد یا مشکلات دیگر در ناحیهی مقعد هستید، باید با پزشک در میان بگذارید. باید طبیعی نفس بکشید و سعی کنید آرام باشید،آنوقت معاینه برایتان راحتتر خواهد بود.
اگر از دارو یا مکمل خاصی استفاده میکنید، قبل از انجام تست PSA به پزشک اطلاع دهید. بهعلاوه، اگر اخیرا دچار انزال شده باشید، روی میزان PSA تاثیر میگذارد. از پزشک بپرسید آیا لازم است قبل از انجام تست از فعالیت جنسی بپرهیزید یا خیر.
تمام مردان باید از سن ۵۰ سالگی تحت معاینهی سرطان پروستات قرار بگیرند.
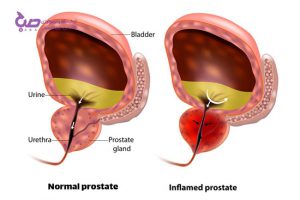
آیا التهاب پروستات خطرناک است؟
خوب است بدانید که التهابات ناشی از پروستات ممکن است بدلایل متعددی بروز کرده باشد. اما باید در مورد انتقال آن نگران بود؟ بله در صورتی که التهاب پروستات ناشی از عفونت باشد ممکن است حین آمیزش آن را به همسر و شریک جنسی خود انتقال دهید.
درصورتی که التهاب پروستات حاد باشد شما نمیتوانید آن را با مصرف داروهای پیشنهادی رفع کنید و حتما باید درمان آنتی بیوتیک تحت نظر متخصص را شروع کنید.
این التهاب میتواند عملکرد جنسی مرد را مختل کند.
توانایی باروری را در برخی از مردان ازبین ببرد.
بر کیفیت زندگی فرد تاثیر خواهد داشت.
عدم تعادل و تمرکز کافی دیگر عوارضی هستند که التهاب پروستات بهمراه خواهد داشت.
به روزرسانی : ۸ اسفند ۱۴۰۰
بازنشر شده از سایت آزمایشگاه صبا
بروز زودهنگام سرطان پروستات
عاملی اصلی بیماری پروستات چیست؟
مردان به دلایل متفاوتی ممکن است دچار سرطان پروستات شوند. بیتحرکی، مصرف مواد پروتئینی، سالمندی، مقاربت بیش از حد، مصرف زیاد لبنیات از جمله دلایل بروز سرطان پروستات هستند. اما اصلیترین علت بروز این بیماری و درگیری مردان به سرطان پروستات را میتوان پروستات ژنتیکی دانست.
پروستات چیست؟
پروستات یک غده کوچک و بسیار مهم در مردان است. مایع منی در پروستات ساخته میشود، بنابراین سلامت پروستات رابطه مستقیمی با باروری در آقایان دارد. پروستات، در زیر مثانه در جلوی راست روده قرار گرفته است. با افزایش سن، پروستات بزرگتر میشود. اگر پروستات بیش از حد بزرگ شود ، میتواند باعث بروز مشکلاتی در فرد شود.
هدف از معاینه پروستات چیست؟
معاینه پروستات عاملی موثر در تشخیص سرطان پروستات است.
کنترل عملکرد صحیح پروستات از سنین میانسالی.
معاینه مردان جوان به لحاظ ریسک ابتلا به سرطان پروستات که سابقه ابتلای ارثی دارند.
تشخیص بیماری و روند رشد آن.
اصلیترین علت بروز این بیماری و درگیری مردان به سرطان پروستات را میتوان پروستات ژنتیکی دانست.
اندازه و حجم پروستات سالم چقدر است؟
اندازه طبیعی پروستات ۴ سانتی متر عرض و ۳ سانتی متر ارتفاع با حجم ۲۵ میلی لیتر است.
۷۰ درصد تمام سرطانهای پروستات در ناحیه محیطی، ۲۰ درصد در ناحیه بینابینی، ۱۰ درصد در ناحیه مرکزی بروز میدهند.
هنگامی که این غده بزرگ میشود، امکان دارد جریان ادرار مثانه به بیرون از میزراه مسدود شود. بزرگ شدن پروستات تقریباً در تمامی مردان همگام با افزایش سن اتفاق می افتد.
آلت تناسلی
مجرای ادرار
بیضه
کیسه بیضه
مثانه
کیسه منی
غده پروستات
مقعد
راست روده
ضرورت پیگیری معاینه پروستات چیست؟
ممکن است متخصص پس از بررسی آزمایشات و غربالگری، آزمایش دیگری در قالب آزمایش خون PSA، تصویربرداری یا بیوپسی و نمونهبرداری پروستات را توصیه کند. تصویربرداری کاملا غیرتهاجمی است و در بیوپسی نیز تنها بخش بسیار ناچیزی از پروستات خارج میشود.(بهترین آزمایشگاه برای تست کرونا)
پس از این غربالگری کامل و انجام آزمایشات درصورتی که فرد سالم باشد، نوبت بعدی در ۵۰ سالگی خواهد بود. در این سن مردان یکبار دیگر مورد بررسی منظم پروستات قرار میگیرند. ممکن است به بعضی از مردان انجام آزمایش پروستات هر چهار سال یکبار غربالگری توصیه شود.
پزشک احتمالا نتایج معاینات جدید را با معاینات قبل مقایسه میکند.
در حالت طبیعی و نرمال حجم غده پروستات بین ۲ تا ۴ سانتیمتر است و شباهت به مثلث دارد.
پروستات در حالت نرمال انعطاف پذیر و نرم است.
پزشک نتایج DRE را ارزیابی میکند.
پزشک علاوهبر غربالگری پروستات از DRE برای شناسایی هیپرتروفی پروستات نیز استفاده میکند. هیپرتروفی سبب افزایش حجم پروستات و ازدیاد ادرار میشود و یا اینکه سبب بروز انسداد مقعد یا توده در راست روده میشود.
معاینه پروستات عاملی موثر در تشخیص سرطان پروستات است.
معاینه فیزیکی در تشخیص سرطان پروستات(آزمایش کرونا در بابل)
اگر پزشک شما تشخیص دهد که شما به سرطان پروستات مبتلا شده اید، از شما در مورد مشکلاتی که دارید، پرس و جو می کند. نشانه های کانسر پروستات در هر فردی می تواند متفاوت باشد. از جمله دیده شدن خون در ادرار، مشکلات جنسی و درد در ناحیه لگن و کمر و…. همچنین، ممکن است در مورد سابقه خانوادگی شما که جز عوامل مبتلا شدن به این سرطان می باشد، سؤالاتی پرسیده شود. معاینه فیزیکی به این صورت انجام می پذیرد که دکتر به وسیله دستکش که به روغن مخصوص آغشته شده، انگشت خود را وارد مقعد بیمار کرده و هر گونه برآمدگی یا تغییرات غیر طبیعی روی غده پروستات بررسی می کند. به این معاینه یا آزمایش دیجیتال رکتوم (DRE) گفته می شود. پس از انجام این معاینه در صورت وجود تومورهای سرطانی، دکتر آزمایشات دیگر را برای تشخیص نهایی تجویز می کند.
آزمایش خون PSA در تشخیص سرطان پروستات
آنتی ژن اختصاصی پروستات (PSA) پروتئینی است که توسط سلول های موجود در غده پروستات، هم سلول های طبیعی و هم سلول های سرطانی ساخته می شود. PSA بیشتر در مایع منی است و مقدار کمی از آن در خون موجود می باشد. آزمایش خون PSA به طور عمده برای غربالگری سرطان پروستات در مردان، بدون علائم کانسر پروستات استفاده می شود. این آزمایش جز اولین آزمایش هایی می باشد که برای فرد مبتلا به این سرطان تجویز می شود.
PSA در خون را با واحدی به نام نانوگرم در میلی لیتر اندازه گیری می کنند. با افزایش سطح PSA در خون احتمال ابتلا به سرطان پروستات افزایش میابد، اما هیچ نظر قطعی وجود ندارد که با آنجام این آزمایش، بگوییم فرد به سرطان پروستات دچار است یا خیر. برخی از پزشکان نقطه شروع سرطان را از ۴ نانوگرم می سنجند، در حالی که برخی دیگر از سطح پایین تری مانند ۲.۵ تا ۳ نانوگرم را مد نظر می گیرند.
بیشتر مردانی که سطح PSA زیر ۴ نانوگرم در هر میلی لیتر خون آن ها باشد، به سرطان پروستات مبتلا نیستند ولی تضمینی نیست که فرد مبتلا به سرطان نباشد.
مردان با سطح PSA بین ۴ تا ۱۰ که اغلب محدوده مرزی نامیده می شود، حدود ۱ در ۴ احتمال ابتلا به سرطان پروستات وجود دارد.
اگر PSA بیش از ۱۰ باشد، احتمال وجود کانسر پروستات بیش از ۵۰ درصد است.
اگر سطح PSA خون در بیمار زیاد باشد، ممکن است پزشک آزمایش های دیگری را برای تشخیص دقیق پیشنهاد کند.
چه کسانی باید تحت معاینهی پروستات قرار بگیرند؟
تمام مردان باید از سن ۵۰ سالگی تحت معاینهی سرطان پروستات قرار بگیرند. انجمن سرطان آمریکا (ACS) به مردانی که در معرض خطر بیشتر قرار دارند توصیه میکند از ۴۵ سالگی در این مورد با پزشک اورولوژی مشورت کنند.(تست کرونا در بابل)
اگر از نژاد آفریقایی-آمریکایی باشید یا یکی از اقوام درجه یک شما قبل از ۶۵ سالگی دچار سرطان پروستات باشد، بیشتر در معرض خطر قرار دارید. اگر بیشتر از یک نفر از اقوام درجه یک شما قبل از ۶۵ سالگی دچار سرطان پروستات شده باشد، بهتر است زودتر تحت معاینه قرار بگیرید.
طبق برآوردهای انجمن سرطان آمریکا، تعداد مبتلایان جدید به سرطان پروستات در سال ۲۰۱۶ در ایالت متحده ۱۸۰,۸۹۰ نفر بود. حدود ۲۶,۱۲۰ نفر جان خود را از دست میدهند.
چطور برای آزمایش پروستات آماده شویم؟
اگر دچار بواسیر، پارگی مقعد یا مشکلات دیگر در ناحیهی مقعد هستید، باید با پزشک در میان بگذارید. باید طبیعی نفس بکشید و سعی کنید آرام باشید،آنوقت معاینه برایتان راحتتر خواهد بود.
اگر از دارو یا مکمل خاصی استفاده میکنید، قبل از انجام تست PSA به پزشک اطلاع دهید. بهعلاوه، اگر اخیرا دچار انزال شده باشید، روی میزان PSA تاثیر میگذارد. از پزشک بپرسید آیا لازم است قبل از انجام تست از فعالیت جنسی بپرهیزید یا خیر.
تمام مردان باید از سن ۵۰ سالگی تحت معاینهی سرطان پروستات قرار بگیرند.
آیا التهاب پروستات خطرناک است؟
خوب است بدانید که التهابات ناشی از پروستات ممکن است بدلایل متعددی بروز کرده باشد. اما باید در مورد انتقال آن نگران بود؟ بله در صورتی که التهاب پروستات ناشی از عفونت باشد ممکن است حین آمیزش آن را به همسر و شریک جنسی خود انتقال دهید.
درصورتی که التهاب پروستات حاد باشد شما نمیتوانید آن را با مصرف داروهای پیشنهادی رفع کنید و حتما باید درمان آنتی بیوتیک تحت نظر متخصص را شروع کنید.
این التهاب میتواند عملکرد جنسی مرد را مختل کند.
توانایی باروری را در برخی از مردان ازبین ببرد.
بر کیفیت زندگی فرد تاثیر خواهد داشت.
عدم تعادل و تمرکز کافی دیگر عوارضی هستند که التهاب پروستات بهمراه خواهد داشت.
به روزرسانی : ۸ اسفند ۱۴۰۰
بازنشر شده از سایت آزمایشگاه صبا
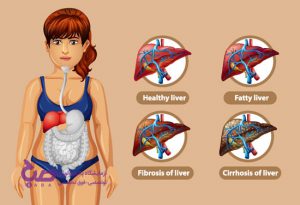
تشخیص فیبروز کبدی
فیبروز کبدی
فیبروز کبدی پاسخ ژنتیکی به عوامل گوناگونی است که درنهایت به سیروز منتهی میشود و عوارض بالینی آن نقص کلیوی، افزایش فشارخون و سرطان سلولهای کبدی است. عوامل اصلی فیبروز کبدی در کشورهای صنعتی عفونت HCV مزمن، مصرف الکل و بیماری کبد چرب غیرالکلی (NASH) است.
سیروز کبدی
سیروز، جراحت شدید کبد است که بر اثر بیماری مزمن کبدی ایجاد می شود.(تست کرونا در بابل)
هم زمان با تخریب بافت کبد در طول زمان، بافت کبدی توسط بافت همبند جایگزین شده که همین مساله بر روی ساختار کبد اثر گذاشته و سبب کاهش عملکرد آن می شود.
در آمریکا سالانه تقریبا ۳۲۰۰۰ مرگ بر اثر این بیماری است.
سیروز همراه با بیماری های کبدی متعددی دیده شده و ممکن است سال ها یا دهه ها بعد پیشرفت کند.
برخلاف زخم در قسمت های دیگر بدن، برخی از زخم های به وجود آمده در کبد، حتی در بیماران سیروزی نیز قابل بازگشت هستند.
کبد، عضوی حیاتی بدن
کبد، عضوی حیاتی است که در قسمت راست بالای شکم قرار گرفته است.
عملکرد این عضو شامل کمک به تبدیل مواد غذایی از غذا به اجزای مفید خون ، تولید بسیاری از فاکتورهای ضروری برای لخته کردن خون، متابولیزه و دفع مسمومیت مواد مضر برای بدن، تولید صفرا می باشد.
راوان شدن این زخمها در کبد باعث سیروز (تشمع) کبدی میشود.
بیماری های کبدی می توانند هر کدام از این عملکرد ها را تحت تاثیر قرار دهند.
این بیماری ها ممکن است نتیجه عفونت، جراحت فیزیکی، مسموم شدن، مشکل خود ایمنی، و یا مربوط به نقص ژنتیکی باشد که منجر به تولید موادی مانند مس یا آهن می شود، باشد.
آسیبهای بیماری های کبدی
آسیبی که بیماری های کبدی ایجاد می کند می تواند منجر به تورم، انسداد جریانی صفراوی، و اختلالاتی در لختگی خون شود.
آسیب طولانی و مداوم سبب تجمع بافت همبند، یا فیبروز کبدی شده که در نهایت سیروز کبدی پیشرفت می کند.
همراه با سیروز، ساختار کبد تغییر می کند،برآمدگی های سلولی تشکیل شده که توسط بافت ریشه داری احاطه دار شده است. این بافت مانند بافت سالم عمل نکرده و می تواند در جریان خون و جریان صفرا به کبد اختلال ایجاد کند.(آزمایش کرونا در بابل)
تغییر اعضا و بافت های بدن در اثر پیشرفت آسیب های کبدی
افزایش فشار در رگی که خون را به کبد حمل می کند، که فشار خون سیاهرگی نام دارد.
تورم و خون ریزی در رگ های مری و معده به دلیل فشار زیاد سیاهرگی و هدایت آن ها به رگ های کوچک تر در مری و معده
افزایش در سموم داخل خون، که می تواند سبب گیجی و دیگر مشکلات مغزی شود.(آزمایشگاه پاتوبیولوژی)
تشکیل مایع در شکم
اختلال در عملکرد کلیه
کاهش تولید فاکتور لخته کننده خون، که موجب خون ریزی آسان و کبود شدن می شود.
افراد دارای سیروز در معرض ابتلا به سرطان کبد نیز هستند. تخمین زده می شود این اتفاق در ۳ تا۵ درصد از بیماران در سال اتفاق بیفتد.
در صورتیکه سیروز کبدی درمان نشود، می تواند منجر به موارد زیر شود:
تجمع مایعات در شکم (آسیت)
تورم رگهای مری (واریس مری)، که می تواند پاره شده و منجر به خونریزی شود.
گیجی، خواب آلودگی و اختلال گفتار (انسفالوپاتی کبدی)
سرطان کبد
مرحله نهایی نارسایی کبدی ، به این معنی که عملکرد کبد متوقف می شود.
بین ۵ تا ۱۲ درصد از افراد مبتلا به NASH به سیروز پیشرفته می شوند.
NAFLD در شروع معمولاً هیچ علائم و نشانه ای ایجاد نمی کند.
علائم بیماری کبد چرب غیرالکلی چیست؟
NAFLD در شروع معمولاً هیچ علائم و نشانه ای ایجاد نمی کند. در صورت پیشرفت بیماری، ممکن است شامل موارد زیر باشد:
خستگی
درد یا ناراحتی در قسمت فوقانی شکم
علائم و نشانه های احتمالی NASH و سیروز کبدی عبارتند از:
تورم شکم (آسیت)
آنژیوم یا رگهای عنکبوتی (Spider Angiomas)
بزرگ شدن طحال
زردی (پوست و چشم)
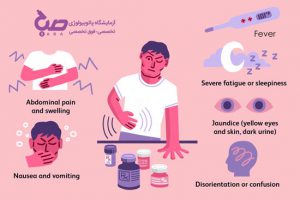
علائم فیبروز کبد چیست؟
پزشکان اغلب فیبروز کبد را در مراحل خفیف تا متوسط تشخیص نمیدهند. زیرا فیبروز کبد معمولاً علائمی ندارد، تا زمانی که قسمت زیادی از کبد آسیب ببیند. وقتی که آسیب کبدی به مرحله پیشرفته میرسد فرد علائم زیر را دارد؛
کاهش اشتها
بروز مشکلات شناختی مانند مشکل حافظه
تجمع مایعات در پاها یا شکم
زردی یا یرقان (زرد شدن پوست و چشم)
حالت تهوع
کاهش وزن بدون دلیل
ضعف
طبق گزارش منبعی معتبر، تقریبا ۶ تا ۷ درصد از مردم جهان مبتلا به فیبروز کبدی هستند اما نمیدانند، زیرا علائمی ندارند.
دلایل فیبروز کبد چیست؟
فیبروز کبدی در اثر آسیبدیدن یا التهاب کبد رخ میدهد. سلولهای کبد باعث ترمیم زخم میشوند. در طی این ترمیم، پروتئینهای اضافی مانند کلاژن و گلیکوپروتئینها در کبد جمع میشوند. سرانجام، پس از ترمیمهای بسیار، سلولهای کبدی (معروف به هپاتوسیتها) دیگر نمیتوانند خود را ترمیم کنند.
در نتیجه پروتئینهای اضافی باعث زخم یا فیبروز کبدی میشود.
انواع مختلفی از بیماریهای کبدی وجود دارد که میتواند منجر به فیبروز شود، شامل:
هپاتیت خودایمنی
انسداد صفراوی
زیادی آهن در خون
بیماری کبد چرب غیرالکلی که شامل کبد چرب غیرالکلی و استئو هپاتیت غیرالکلی است.
هپاتیت ویروسی ب یا سی
سیروز کبدی یا التهاب شدید کبد
ترکیبی قوی و معتبر از ۶ تست، بهعنوان بیومارکرهای غیرتهاجمی فیبروز (همچنین سیروز) وجود دارد که به Fibro Test معروف است.
آزمایش FibroTest
ترکیبی قوی و معتبر از ۶ تست، بهعنوان بیومارکرهای غیرتهاجمی فیبروز (همچنین سیروز) وجود دارد که به Fibro Test معروف است. FibroTest شامل آلفا۲-ماکروگلوبولین، هاپتوگلوبین، آپولیپوپروتئینA1، گاماگلوتامیلترانسپپتیداز، بیلیروبین توتال و آلانین آمینوترانسفراز (ALT) است. همچنین ممکن است پزشک از یافتههای رادیولوژی مانند اولتراسونوگرافی، آندوسکوپی، CT و MRI نیز کمک بگیرد؛ البته این روشها برای تشخیص سیروز حساسیت لازم را ندارند و همچنان تشخیص نهایی با بررسی هیستولوژیک انجام میشود. actitest index که در آن مقدار ۶ آنالیت شامل Apo-AІ، GGT، هاپتوگلوبین، بیلیروبین تام، ɑ-۲-ماکروگلوبولین و ALT با در نظر گرفتن سن و جنس بیمار میباشد. ارتباط این شاخص با نتایج حاصل از بیوپسی کبدی بر اساس یک الگوریتم هوشمند مصنوعی مشاهده میشود که حاصل آن معادلهای است که نمره را در مقیاس صفر تا یک محاسبه میکند.
فیبروز کبد معمولاً علائمی ندارد، تا زمانی که قسمت زیادی از کبد آسیب ببیند.
مزیت های آزمایش FibroTest
۱-یک روش غیرتهاجمی با استفاده از بیو مارکرهای خون برای تشخیص آسیبهای کبدی،کبد چرب،فیبروز و سیروز کبد و… می باشد.
۲-در روشهای تهاجمی آزردگی بیمار،آسیب به بافتهای کبدی،خطاهای نمونه گیری،تفسیرهای متفاوت پاتولوژیک و….. وجود دارد.
۳-آزمایش FibroTest نسبت به ایندکس AST به Platelet در بیماران هپاتیت مزمن C تشخیص بهتر و ارزش پیش آگهی بهتری دارد.
۴-آزمایش Fibro Test ارزش تشخیصی بالایی برای پیش بینی فشار خون بالا در بیمارانی که سیروز کبدی دارند وهمچنین بیمارانی که سیروز ندارند.
۵-آزمایش FibroTest ارزش تشخیص بالایی برای غربالگری واریس مری در افرادی که بیماری کبدی مزمن دارند.
به روزرسانی : ۷ اسفند ۱۴۰۰
بازنشر شده از سایت آزمایشگاه پاتوبیولوژی صبا
آشنایی با آلبومین خون
آلبومین در آزمایش خون
برای اینکه مفهوم آلبومین را درک کنید، لازم است کمی درباره ساختار خون بدانید. خون از اجزای مختلفی تشکیل شده که یکی از آنها، پلاسما است. این ماده حدود ۵۶ درصد از حجم خون را به خود اختصاص میدهد. تعجب خواهید کرد اگر بدانید ۹۰ درصد پلاسما آب است و ۱۰ درصد آن به املاح تعلق میگیرد. این ۱۰ درصد مجموعهایی از پروتئین، قند، چربی و … است.
از آلبومین به عنوان یکی از مهمترین پروتئینهای پلاسما خون یاد میشود. اما نقش آلبومین در بدن چیست و چگونه بر سلامت بدن تاثیر میگذارد؟ این ماده نقش مهمی در حفظ غشای رگها و بافتها دارد. به این ترتیب از نشت مایعات و مواد مغذی در بافتها و رگها جلوگیری خواهد شد. خوب است بدانید این ماده در کبد تولید شده و وظیفه انتقال و کنترل مواد مغذی در بافتها و عروق را نیز برعهده دارد. بنابراین با افزایش و یا کاهش آلبومین خون ممکن است بیمار با علائم خفیف و شدید و یا اختلالات کبدی و کلیوی مواجه شود. انجام روتین این آزمایش برای بیماران الزامی است.
آلبومین در انتقال برخی هورمونها و مواد در خون نقش مهمی دارد.
اشکال متفاوت آلبومین
سرم آلبومین انسانی
آلبومین گاوی (قابل مصرف در تحقیقات)
آلبومین موجود در سفیده تخم مرغ
چرا آزمایش آلبومین انجام میشود؟
آزمایش آلبومین سرم میتواند به تشخیص مشکلات کبدی کمک کند. کبد سالم پروتئین فرد را به آلبومین تبدیل میکند.
وقتی کبد به درستی کار نکند ، این روند کاهش یافته و ممکن است منجر به افت سطح آلبومین شود.
یک پزشک اغلب به عنوان بخشی از یک پنل متابولیک ، آزمایش آلبومین سرم را درخواست کند. یک پانل متابولیک شامل چندین آزمایش است که سطح موارد زیر را بررسی می کند:
کراتینین خون
پرآلبومین
نیتروژن اوره خون BUN
اگر علائم بیماری کبد یا سایر مشکلات کبدی وجود داشته باشد ، پزشک به طور معمول آزمایش آلبومین سرم را انجام می دهد.
ممکن است هنگامی که یک یا چند مورد از علائم زیر را داشته باشید ، این آزمایش را انجام دهید:
کاهش وزن غیر منتظره
تورم در اطراف معده ، چشم ها یا پاها
زردی ، باعث زردی پوست و چشم می شود
خستگی غیر قابل توضیح
یک پزشک ممکن است در موارد دیگر نیز از آزمایش آلبومین سرم برای کنترل شرایط موجود مانند بیماری کلیه یا پانکراتیت مزمن استفاده کند.
هنگامی که آزمایش برای بررسی این شرایط استفاده می شود ، به پزشک کمک می کند تا تشخیص دهد که آیا روند درمانی در حال پیشرفت است یا خیر؟
غیر طبیعی بودن میزان آلبومین سرم می تواند نشانه ای از وجود بیماری های کبد و کلیه و یا اتخاذ رژیم غذایی نامناسب باشد.
آلبومین در آزمایش خون نشانه چیست؟
نتایج آلبومین در آزمایش خون میتواند به بررسی موارد زیر کمک کند:
اختلالات کبدی و کلیوی
غیرطبیعی بودن جواب تست آلبومین میتواند نشانههایی از بیماریهای کلیوی و کبدی باشد. پایین بودن سطح آلبومین میتواند نشانهای از بروز برخی از بیماریهای و اختلالات همچون: التهاب کبدی و کلیوی، شوک، بیماری کرون، بیماری سلیاک، سوءتغذیه و سندروم نفروتیک باشد.(بهترین آزمایشگاه بابل)
رژیم غذایی ناسالم و سوء تغذیه
داشتن رژیم غذایی نامناسب میتواند سطح طبیعی آلبومین در بدن را دستخوش تغییرات کند. بنابراین قبل از اینکه به فکر بیماری یا وجود اختلال در بدن باشید، به برنامه غذایی خود دقت کنید. این مشکل اصلاحپذیر است.
مقدار نرمال آلبومین خون
سطح نرمال آلبومین در خون افراد باید بین ۳.۴ تا ۵.۴ گرم در دسی لیتر باشد.
شاید بخواهید بدانید چه کسانی بیشتر سطح غیر طبیعی آلبومین را تجربه میکنند؟ (آزمایش کرونا در بابل)افرادی که با بیماریهای کلیوی، کبدی و سوء جذب دستگاه گوارش مواجه هستند، بیش از سایرین با این مشکل درگیر خواهند بود. همچنین آن دسته از افرادی که برای طولانی مدت با اسهال مواجه هستند، سطح غیر طبیعی آلبومین را تجربه خواهند کرد.
آمادگی برای آزمایش آلبومین
انسولین می تواند بر نتایج آزمایش آلبومین سرم تأثیر بگذارد.
آزمایش آلبومین سرم معمولاً نیاز به ناشتا بودن ندارد. با این حال ، برخی از داروها وجود دارد که ممکن است نتایج آزمایش را منحرف کند.
داروهایی که ممکن است قبل از آزمایش آلبومین سرم در افراد برای کاهش دوز یا قطع کامل مصرف آنها نیاز باشد ، عبارتند از:
استروئیدهای آنابولیک
انسولین
هورمون های رشد
افراد باید قبل از تغییر در دوزها یا قطع مصرف کل داروها ، با پزشک خود صحبت کنند. پزشک تشخیص میدهد که آیا شخصی نیاز به تغییر موقت داروهای خود دارد یا خیر؟(تست کرونا در بابل)
عوامل تاثیرگذار بر آلبومین خون
کم آبی بدن می تواند باعث افزایش سطح این پروتئین شود. برخی از داروها می توانند سطح آلبومین شما را افزایش دهند. شامل انسولین، استروئیدها و هورمون ها هستند.
برخی از داروها می توانند سطح آلبومین شما را افزایش دهند.
اگر باردار هستید، ممکن است سطح آلبومین کمتر باشد. داروهایی مانند قرص های ضد بارداری نیز ممکن است سطح آلبومین شما را کاهش دهند.
شایع ترین علل کاهش سطح آلبومین
اگر سطح آلبومین شما کمتر از حد طبیعی باشد، می تواند به این معنی باشد که یکی از موارد زیر را دارید:
سوء تغذیه
بیماری کبد
یا بیماری کلیوی
بیماری سلیاک
یا بیماری تیرویید
بیماری التهابی روده (مانند بیماری کرون)
برخی داروها، روش ها و شرایط شاید بر سطح آلبومین شما تأثیر بگذارد.
باردار بودن. باردار بودن می تواند سطح آلبومین خون شما را کاهش دهد.
خوردن یک رژیم غذایی کم پروتئین. این نیز می تواند به کاهش میزان آلبومین در خون شما کمک کند.
سوختگیهای جدی. سوختگیهای جدی ممکن است سطح آلبومین پایینتر از حد طبیعی ایجاد کند (هیپوآلبومینمی).
نوشیدن بیش از حد آب. نوشیدن بیش از حد آب یا دریافت مایعات داخل وریدی، به خصوص در مقادیر زیاد، می تواند باعث نادرست بودن آزمایش خون آلبومین شود.
داروها. انسولین، هورمون های رشد، استروئیدها و آندروژن ها می توانند سطح آلبومین شما را افزایش دهند در حالی که کنترل بارداری می تواند آن را کاهش دهد.
به روزرسانی : ۵ اسفند ۱۴۰۰
بازنشر شده از سایت آزمایشگاه پاتوبیولوژی صبا