آزمایشگاه پاتوبیولوژی صبا بابل
آزمایشگاه صباآزمایشگاه پاتوبیولوژی صبا بابل
آزمایشگاه صباکرونا و تست آنتی بادی
تست آنتی بادی چیست؟
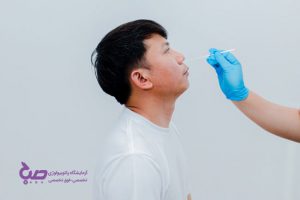
تست آنتی بادی کرونا یکی از انواع تست شناسایی ویروس کروناست که در حال حاضر به عنوان یکی از روشهای شناسایی و تشخیص کووید-۱۹ روی تمام افراد در ردههای سنی مختلف انجام میگیرد. در این تست سطح آنتی بادیهایی که در نمونه خون فرد وجود دارد را مورد اندازهگیری و بررسی قرار میدهند. این تست با نامهای آنتیبادیهای سرم و تیتر – آنتی بادی نیز شناخته میشود.
آزمایش آنتی بادی یا سرولوژی به دنبال آنتی بادی در خون شما میگردد تا مشخص کند که آیا شما قبلاً به ویروس کووید-۱۹ مبتلا شدهاید یا خیر.
آنتی بادی ها، پروتئین هایی هستند که بلافاصله پس از آلوده شدن یا واکسیناسیون توسط سیستم ایمنی بدن ایجاد می شوند.
محافظت آنتی بادی تا کی ادامه دارد؟
آنتی بادی ها در مقابله با عفونتها به شما کمک میکنند و میتوانند شما را از ابتلا دوباره به آن بیماری محافظت کنند. اینکه این محافظت تا چه مدت ادامه دارد، برای هر بیماری و هر فرد متفاوت است و با تست آنتی بادی مشخص میشود.
بدن شما پس از ابتلا و درمان و حتی پس از واکسیناسیون پروتئینی تولید میکند. تولید این ماده در بدن توسط سیستم ایمنی بدنتان انجام میگیرد. بنابراین اگر به هردلیلی مجددا مبتلا به کووید ۱۹ شوید بدن در مقابل آن ایمنی خواهد داشت و با آن مقابله میکند. علاوهبر این آنتی بادی سطح ایمنی بدن بیمار را نیز افزایش میدهد، عفونتها را دفع میکند و تا جای ممکن از بدن دربرابر بیمار شدن مجدد جلوگیری میکند.
در صورتی که شما قبلا کرونا گرفتید و یا آنتیژن کرونا را داشته باشد به این معناست که شما قبلا مبتلا شدید.
چرا تست آنتی بادی کرونا تجویز می شود؟
تست آنتی بادی کرونا در واقع روشی کمکی برای پزشک متخصص است تا بتواند آنتیژنهای مرتبط با ویروس کرونا را در خون شما تشخیص بدهد. در صورتی که شما قبلا کرونا گرفتید و یا آنتیژن کرونا را داشته باشد به این معناست که شما قبلا مبتلا شدید. در واقع این آنتی بادیها توسط سیستم ایمنی بودند که کرونا و مواد خارجی را دفع نمودند و شما سلامتی خود را بدست آورید.
پس تست آنتی بادی به گونهای سابقه بیماری و عدم ابتلای شما را نشان خواهد داد.
تست آنتی بادی علاوهبر این به تشخیص و بررسی موارد زیر نیز کمک خواهد کرد:
با انجام تست آنتی بادی سطح واکنش و پاسخ سیستم ایمنی به کرونا مشخص میشود.
اگر قرار باشد واکسن و تقویت کننده دریافت کنید این تست میتواند نشان دهد که شما به این موارد احتیاج دارید یا نه.
قبلا واکسن کرونا زدید، تست آنتی بادی تاثیر واکسن و سطح آنتی بادی که در بدنتان تولید کرد را ارزیابی میکند.
اگر همچنین عفونتهای دیگری نیز گرفتید و درمان شدید این تست در بررسی سوابق آنها کاربردی خواهد بود.
چه مدت پس از دریافت واکسن کرونا، آنتی بادی تولید می شود و می توان آزمایش داد؟
اغلب در واکسن های تولیدی باید دو دوز با فاصله زمانی مشخص با توجه به نوع واکسن تزریق شود تا بدن فرد حداکثر ایمنی لازم را بدست آورد.
بدن افراد معمولا ۱۴ روز پس از دریافت دوز دوم واکسن کاملاً ایمن میشود و مقدار آنتی بادی افزایش می یابد.
دو هفته پس از تزریق دوز دوم واکسن، زمان مناسبی برای انجام آزمایش آنتی بادی کرونا (نمونه گیری خون) می باشد.
درصورت واکسینه شدن ولی منفی بودن تست آنتی بادی کرونا چه باید کرد؟
در صورت دریافت منفی آزمایش آنتی بادی، فرد واکسینه شده نباید نگران یا مضطرب باشد زیرا این آزمایش، آنتی بادی های واکسن های کرونای موجود را که در برابر پروتئین سنبله ویروس ایجاد شدند، تشخیص نمی دهد.
همچنین نباید نتیجه مثبت آزمایش آنتی بادی کرونا خود را به عنوان نشاندهندهی سطح خاصی از ایمنی یا مصونیت در برابر عفونت کرونا در نظربگیرید. زیرا هنوز بطور قطعی مشخص نیست که اثر محافظتی واکسن های کرونا تا چه مدت در بدن پایدار است. بنابراین با فرض اینکه به مرور این محافظت کاهش می یابد رعایت پروتکل های بهداشتی و افزایش سطح ایمنی بدن بسیار مهم خواهد بود.
تفاوت بین آزمایش تشخیصی ویروس کرونا و آزمایش آنتی بادی کرونا چیست؟
آزمایش ویروس کرونا (مانند RT-PCR)، که گاهی اوقات آزمایش تشخیصی نیز نامیده میشود، به دنبال علائم ویروس فعال در بدن فرد میگردد. به کمک این روش تشخیصی تنها میتوان فهمید که آیا در لحظه آزمایش، ویروس در بدن وجود دارد یا خیر.
اما آزمایش آنتی بادی کرونا نشان میدهد که آیا فرد در گذشته به ویروس کرونا مبتلا شد و آیا ناقل بیماری کووید ۱۹ هست یا خیر.
با انجام تست آنتی بادی سطح واکنش و پاسخ سیستم ایمنی به کرونا مشخص میشود.
تست کرونا آنتیبادی و PCR چه تفاوتی دارند؟
تست کرونا همانطور که در ابتدا نیز اشاره شد، میتواند از نوع آنتی بادی یا مولکولی باشد. در تست آنتی بادی کرونا که به تست سرولوژی نیز معروف است، آنتی بادیهای ضد کرونا در نمونه خون شما اندازهگیری میشوند. آنتیبادیها پروتئینهایی هستند که پس از آلوده شدن به یک عامل بیماریزا یا بعد از دریافت واکسن، توسط سیستم ایمنی بدن ساخته میشوند.
آنتیبادیها به شما کمک میکنند تا با عفونتها مقابله کنید و از شما در برابر ابتلای مجدد به آن بیماری، محافظت میکنند. اینکه این محافظت تا چه مدت ادامه خواهد داشت، در هر بیماری و هر فرد متفاوت است. تست آنتی بادی کرونا عفونت قبلی و ایمنی نسبت به ویروس را نشان میدهد و از آن نمیتوان برای تشخیص عفونت فعلی با ویروس کرونا استفاده کرد؛ زیرا ساخته شدن آنتیبادی در بدن ممکن است ۱ تا ۳ هفته طول بکشد.
در این مدت حتی اگر ویروس در بدن ما باشد، ممکن است جواب تست آنتیبادی منفی شود چون آنتیبادیهای ضد کرونا هنوز در بدن ما ساخته نشدهاند. در این مدت چگونه بفهمیم که به ویروس کرونا آلوده شدهایم یا نه؟ از تست مولکولی یا PCR برای تعیین حضور ویروس در بدن استفاده میشود.در تست مولکولی کرونا معمولاً از ترشحات مجاری تنفسی، نمونه برداشته میشود؛ چون ویروس کرونا یک ویروس تنفسی است.
آزمایش آنتی بادی کروناممکن است برای شما مناسب نباشد اگر:
کمتر از ده روز پیش به این ویروس مبتلا شدهاید
در ۱۴ روز گذشته مستقیماً در معرض SARS-CoV-2 قرار گرفتهاید
اکنون بیماریی دارید که سیستم ایمنی بدن شما را ضعیف کرده است
در ۲۴ ساعت گذشته تب داشته یا احساس بیماری کردهاید
میخواهید بدانید آیا به SARS-CoV-2 مبتلا شدید یا خیر
آیا تست آنتی بادی کرونا دقیق است؟
تست آنتی بادی کرونا برای تشخیص کووید ۱۹، تایید نمیشود؛ اما نتایج آن به پزشک کمک میکند تا اطلاعات مفیدی از پیشرفت بیماری را در اختیار داشته باشد. نتایج این تست از ضریب اطمینان بالایی برخوردار است. البته در برخی مواقع نیز احتمال بروز خطا در نتیجه این تست وجود دارد.
تفسیر جواب آزمایش آنتیبادی کرونا چگونه است؟
حال که دانستید کاربرد هر یک از انواع تست کرونا چیست، بهتر است درباره تفسیر تست آنتی بادی کرونا و تست مولکولی نیز بیشتر بدانید:
اگر تست آنتی بادی کرونا مثبت شود: نشان میدهد که شما قبلاً (بیش از سه هفته قبل) به بیماری کرونا مبتلا شدهاید و در حال حاضر نسبت به آن ایمن هستید. ابتلای شما ممکن است از طریق تماس مستقیم با ویروس بوده باشد یا واکسن آن را دریافت کرده باشید.(سلامت جنین در بابل)
اگر تست آنتی بادی کرونا منفی شود: نشان میدهد که در حال حاضر شما نسبت به این بیماری ایمن نیستید. حال این دو معنا ندارد، یا شما تا این لحظه کلاً به بیماری کرونا مبتلا نشدید و یا ممکن است قبلاً به این ویروس مبتلا شدید، اما به دلیل اینکه زمان زیادی از آن گذشت، سطح آنتی بادی خون شما کاهش یافت.
تعداد کمی از افراد نیز ممکن است به دلایل مختلف، نتوانند آنتیبادی کافی بر ضد کرونا تولید کنند.
اگر تست PCR کرونا مثبت شود: نشان میدهد که در حال حاضر ویروس کرونا در بدن شما وجود دارد.
اگر تست PCR کرونا منفی شود: نشان میدهد که در حال حاضر ویروس کرونا در بدن شما وجود ندارد یا مقدار آن بسیار کم است.
آزمایش ویروس کرونا (مانند RT-PCR)،به دنبال علائم ویروس فعال در بدن فرد میگردد.
روشهای صحیح جمعآوری نمونه برای تشخیص کرونا بهصورت زیر است:(تست سلامت جنین)
تست سوآب (swab): با استفاده از یک سواب مخصوص، از بینی و یا گلوی شخص نمونهبرداری میشود.
آسپیرات بینی: یک محلول نمکی به داخل بینی تزریق میشود و سپس نمونه به آرامی توسط ساکشن جمع آوری میشود.
آسپیرات نای: یک لولهی نازک به نام برونکوسکوپ وارد دهان میشود تا به وسیلهی آن از ریه نمونهبرداری شود.
تست خلط: در این آزمایش از شخص خواسته میشود تا سرفهی عمیقی کند و نمونهی خلط او جمعآوری میشود. (ممکن است نمونهی خلط را توسط سواب از بینی فرد بگیرند.)
آزمایش خون: به منظور انجام تست تشخیص کرونا ویروس، نمونهگیری از دستگاه تنفسی بهترین روش است. اما گاهی نیز به همراه نمونهی خلط و سایر ترشحات فرد، آزمایش خون نیز انجام میشود و به همراه سایر نمونهها به آزمایشگاه مرجع ارسال میشود.(تست کرونا در بابل)
چگونه جواب آزمایش آنتی بادی را بخوانیم؟
در خواندن آزمایش آنتی بادی کرونا به نوع آنتی بادیهایی که بدن برای مقابله با ویروس کووید ۱۹ تولید کرد، توجه میشود. این آنتیبادیها به نامهای IgG و IgM معرفی میشوند. وجود آنتی بادی IgM به این معنا است که بیماری در مراحل ابتدایی خود قرار دارد و بدن در حال مبارزه با آن است. اگر در جواب آزمایش آنتی بادی کرونا، پادتن IgG تایید شود، یعنی بدن توانست بر بیماری پیروز شود و فرد در حال سپری کردن روزهای آخر بیماری است.
برای آزمایش آنتی بادی باید ناشتا بود؟
برای انجام آزمایش آنتی بادی کرونا نیازی نیست شرایط ناشتایی را رعایت کنید. همچنین محدودیتی در رژیم غذایی نیز وجود ندارد. اگر احساس میکنید به این تست نیاز دارید، در هر ساعتی از شبانهروز میتوانید برای انجام آن اقدام نمایید. برای تست آنتی بادی کووید ۱۹ به نمونه خون نیاز خواهید داشت که بطور روتین از ورید بازویی گرفته خواهد شد.
به روزرسانی : ۲۱ اسفند ۱۴۰۰
بازنشر شده از سایت آزمایشگاه صبا
کرونا و تست آنتی بادی
تست آنتی بادی چیست؟
تست آنتی بادی کرونا یکی از انواع تست شناسایی ویروس کروناست که در حال حاضر به عنوان یکی از روشهای شناسایی و تشخیص کووید-۱۹ روی تمام افراد در ردههای سنی مختلف انجام میگیرد. در این تست سطح آنتی بادیهایی که در نمونه خون فرد وجود دارد را مورد اندازهگیری و بررسی قرار میدهند. این تست با نامهای آنتیبادیهای سرم و تیتر – آنتی بادی نیز شناخته میشود.
آزمایش آنتی بادی یا سرولوژی به دنبال آنتی بادی در خون شما میگردد تا مشخص کند که آیا شما قبلاً به ویروس کووید-۱۹ مبتلا شدهاید یا خیر.
آنتی بادی ها، پروتئین هایی هستند که بلافاصله پس از آلوده شدن یا واکسیناسیون توسط سیستم ایمنی بدن ایجاد می شوند.
محافظت آنتی بادی تا کی ادامه دارد؟
آنتی بادی ها در مقابله با عفونتها به شما کمک میکنند و میتوانند شما را از ابتلا دوباره به آن بیماری محافظت کنند. اینکه این محافظت تا چه مدت ادامه دارد، برای هر بیماری و هر فرد متفاوت است و با تست آنتی بادی مشخص میشود.
بدن شما پس از ابتلا و درمان و حتی پس از واکسیناسیون پروتئینی تولید میکند. تولید این ماده در بدن توسط سیستم ایمنی بدنتان انجام میگیرد. بنابراین اگر به هردلیلی مجددا مبتلا به کووید ۱۹ شوید بدن در مقابل آن ایمنی خواهد داشت و با آن مقابله میکند. علاوهبر این آنتی بادی سطح ایمنی بدن بیمار را نیز افزایش میدهد، عفونتها را دفع میکند و تا جای ممکن از بدن دربرابر بیمار شدن مجدد جلوگیری میکند.
در صورتی که شما قبلا کرونا گرفتید و یا آنتیژن کرونا را داشته باشد به این معناست که شما قبلا مبتلا شدید.
چرا تست آنتی بادی کرونا تجویز می شود؟
تست آنتی بادی کرونا در واقع روشی کمکی برای پزشک متخصص است تا بتواند آنتیژنهای مرتبط با ویروس کرونا را در خون شما تشخیص بدهد. در صورتی که شما قبلا کرونا گرفتید و یا آنتیژن کرونا را داشته باشد به این معناست که شما قبلا مبتلا شدید. در واقع این آنتی بادیها توسط سیستم ایمنی بودند که کرونا و مواد خارجی را دفع نمودند و شما سلامتی خود را بدست آورید.
پس تست آنتی بادی به گونهای سابقه بیماری و عدم ابتلای شما را نشان خواهد داد.
تست آنتی بادی علاوهبر این به تشخیص و بررسی موارد زیر نیز کمک خواهد کرد:
با انجام تست آنتی بادی سطح واکنش و پاسخ سیستم ایمنی به کرونا مشخص میشود.
اگر قرار باشد واکسن و تقویت کننده دریافت کنید این تست میتواند نشان دهد که شما به این موارد احتیاج دارید یا نه.
قبلا واکسن کرونا زدید، تست آنتی بادی تاثیر واکسن و سطح آنتی بادی که در بدنتان تولید کرد را ارزیابی میکند.
اگر همچنین عفونتهای دیگری نیز گرفتید و درمان شدید این تست در بررسی سوابق آنها کاربردی خواهد بود.
چه مدت پس از دریافت واکسن کرونا، آنتی بادی تولید می شود و می توان آزمایش داد؟
اغلب در واکسن های تولیدی باید دو دوز با فاصله زمانی مشخص با توجه به نوع واکسن تزریق شود تا بدن فرد حداکثر ایمنی لازم را بدست آورد.
بدن افراد معمولا ۱۴ روز پس از دریافت دوز دوم واکسن کاملاً ایمن میشود و مقدار آنتی بادی افزایش می یابد.
دو هفته پس از تزریق دوز دوم واکسن، زمان مناسبی برای انجام آزمایش آنتی بادی کرونا (نمونه گیری خون) می باشد.
درصورت واکسینه شدن ولی منفی بودن تست آنتی بادی کرونا چه باید کرد؟
در صورت دریافت منفی آزمایش آنتی بادی، فرد واکسینه شده نباید نگران یا مضطرب باشد زیرا این آزمایش، آنتی بادی های واکسن های کرونای موجود را که در برابر پروتئین سنبله ویروس ایجاد شدند، تشخیص نمی دهد.
همچنین نباید نتیجه مثبت آزمایش آنتی بادی کرونا خود را به عنوان نشاندهندهی سطح خاصی از ایمنی یا مصونیت در برابر عفونت کرونا در نظربگیرید. زیرا هنوز بطور قطعی مشخص نیست که اثر محافظتی واکسن های کرونا تا چه مدت در بدن پایدار است. بنابراین با فرض اینکه به مرور این محافظت کاهش می یابد رعایت پروتکل های بهداشتی و افزایش سطح ایمنی بدن بسیار مهم خواهد بود.
تفاوت بین آزمایش تشخیصی ویروس کرونا و آزمایش آنتی بادی کرونا چیست؟
آزمایش ویروس کرونا (مانند RT-PCR)، که گاهی اوقات آزمایش تشخیصی نیز نامیده میشود، به دنبال علائم ویروس فعال در بدن فرد میگردد. به کمک این روش تشخیصی تنها میتوان فهمید که آیا در لحظه آزمایش، ویروس در بدن وجود دارد یا خیر.
اما آزمایش آنتی بادی کرونا نشان میدهد که آیا فرد در گذشته به ویروس کرونا مبتلا شد و آیا ناقل بیماری کووید ۱۹ هست یا خیر.
با انجام تست آنتی بادی سطح واکنش و پاسخ سیستم ایمنی به کرونا مشخص میشود.
تست کرونا آنتیبادی و PCR چه تفاوتی دارند؟
تست کرونا همانطور که در ابتدا نیز اشاره شد، میتواند از نوع آنتی بادی یا مولکولی باشد. در تست آنتی بادی کرونا که به تست سرولوژی نیز معروف است، آنتی بادیهای ضد کرونا در نمونه خون شما اندازهگیری میشوند. آنتیبادیها پروتئینهایی هستند که پس از آلوده شدن به یک عامل بیماریزا یا بعد از دریافت واکسن، توسط سیستم ایمنی بدن ساخته میشوند.
آنتیبادیها به شما کمک میکنند تا با عفونتها مقابله کنید و از شما در برابر ابتلای مجدد به آن بیماری، محافظت میکنند. اینکه این محافظت تا چه مدت ادامه خواهد داشت، در هر بیماری و هر فرد متفاوت است. تست آنتی بادی کرونا عفونت قبلی و ایمنی نسبت به ویروس را نشان میدهد و از آن نمیتوان برای تشخیص عفونت فعلی با ویروس کرونا استفاده کرد؛ زیرا ساخته شدن آنتیبادی در بدن ممکن است ۱ تا ۳ هفته طول بکشد.
در این مدت حتی اگر ویروس در بدن ما باشد، ممکن است جواب تست آنتیبادی منفی شود چون آنتیبادیهای ضد کرونا هنوز در بدن ما ساخته نشدهاند. در این مدت چگونه بفهمیم که به ویروس کرونا آلوده شدهایم یا نه؟ از تست مولکولی یا PCR برای تعیین حضور ویروس در بدن استفاده میشود.در تست مولکولی کرونا معمولاً از ترشحات مجاری تنفسی، نمونه برداشته میشود؛ چون ویروس کرونا یک ویروس تنفسی است.
آزمایش آنتی بادی کروناممکن است برای شما مناسب نباشد اگر:
کمتر از ده روز پیش به این ویروس مبتلا شدهاید
در ۱۴ روز گذشته مستقیماً در معرض SARS-CoV-2 قرار گرفتهاید
اکنون بیماریی دارید که سیستم ایمنی بدن شما را ضعیف کرده است
در ۲۴ ساعت گذشته تب داشته یا احساس بیماری کردهاید
میخواهید بدانید آیا به SARS-CoV-2 مبتلا شدید یا خیر
آیا تست آنتی بادی کرونا دقیق است؟
تست آنتی بادی کرونا برای تشخیص کووید ۱۹، تایید نمیشود؛ اما نتایج آن به پزشک کمک میکند تا اطلاعات مفیدی از پیشرفت بیماری را در اختیار داشته باشد. نتایج این تست از ضریب اطمینان بالایی برخوردار است. البته در برخی مواقع نیز احتمال بروز خطا در نتیجه این تست وجود دارد.
تفسیر جواب آزمایش آنتیبادی کرونا چگونه است؟
حال که دانستید کاربرد هر یک از انواع تست کرونا چیست، بهتر است درباره تفسیر تست آنتی بادی کرونا و تست مولکولی نیز بیشتر بدانید:
اگر تست آنتی بادی کرونا مثبت شود: نشان میدهد که شما قبلاً (بیش از سه هفته قبل) به بیماری کرونا مبتلا شدهاید و در حال حاضر نسبت به آن ایمن هستید. ابتلای شما ممکن است از طریق تماس مستقیم با ویروس بوده باشد یا واکسن آن را دریافت کرده باشید.(سلامت جنین در بابل)
اگر تست آنتی بادی کرونا منفی شود: نشان میدهد که در حال حاضر شما نسبت به این بیماری ایمن نیستید. حال این دو معنا ندارد، یا شما تا این لحظه کلاً به بیماری کرونا مبتلا نشدید و یا ممکن است قبلاً به این ویروس مبتلا شدید، اما به دلیل اینکه زمان زیادی از آن گذشت، سطح آنتی بادی خون شما کاهش یافت.
تعداد کمی از افراد نیز ممکن است به دلایل مختلف، نتوانند آنتیبادی کافی بر ضد کرونا تولید کنند.
اگر تست PCR کرونا مثبت شود: نشان میدهد که در حال حاضر ویروس کرونا در بدن شما وجود دارد.
اگر تست PCR کرونا منفی شود: نشان میدهد که در حال حاضر ویروس کرونا در بدن شما وجود ندارد یا مقدار آن بسیار کم است.
آزمایش ویروس کرونا (مانند RT-PCR)،به دنبال علائم ویروس فعال در بدن فرد میگردد.
روشهای صحیح جمعآوری نمونه برای تشخیص کرونا بهصورت زیر است:(تست سلامت جنین)
تست سوآب (swab): با استفاده از یک سواب مخصوص، از بینی و یا گلوی شخص نمونهبرداری میشود.
آسپیرات بینی: یک محلول نمکی به داخل بینی تزریق میشود و سپس نمونه به آرامی توسط ساکشن جمع آوری میشود.
آسپیرات نای: یک لولهی نازک به نام برونکوسکوپ وارد دهان میشود تا به وسیلهی آن از ریه نمونهبرداری شود.
تست خلط: در این آزمایش از شخص خواسته میشود تا سرفهی عمیقی کند و نمونهی خلط او جمعآوری میشود. (ممکن است نمونهی خلط را توسط سواب از بینی فرد بگیرند.)
آزمایش خون: به منظور انجام تست تشخیص کرونا ویروس، نمونهگیری از دستگاه تنفسی بهترین روش است. اما گاهی نیز به همراه نمونهی خلط و سایر ترشحات فرد، آزمایش خون نیز انجام میشود و به همراه سایر نمونهها به آزمایشگاه مرجع ارسال میشود.(تست کرونا در بابل)
چگونه جواب آزمایش آنتی بادی را بخوانیم؟
در خواندن آزمایش آنتی بادی کرونا به نوع آنتی بادیهایی که بدن برای مقابله با ویروس کووید ۱۹ تولید کرد، توجه میشود. این آنتیبادیها به نامهای IgG و IgM معرفی میشوند. وجود آنتی بادی IgM به این معنا است که بیماری در مراحل ابتدایی خود قرار دارد و بدن در حال مبارزه با آن است. اگر در جواب آزمایش آنتی بادی کرونا، پادتن IgG تایید شود، یعنی بدن توانست بر بیماری پیروز شود و فرد در حال سپری کردن روزهای آخر بیماری است.
برای آزمایش آنتی بادی باید ناشتا بود؟
برای انجام آزمایش آنتی بادی کرونا نیازی نیست شرایط ناشتایی را رعایت کنید. همچنین محدودیتی در رژیم غذایی نیز وجود ندارد. اگر احساس میکنید به این تست نیاز دارید، در هر ساعتی از شبانهروز میتوانید برای انجام آن اقدام نمایید. برای تست آنتی بادی کووید ۱۹ به نمونه خون نیاز خواهید داشت که بطور روتین از ورید بازویی گرفته خواهد شد.
به روزرسانی : ۲۱ اسفند ۱۴۰۰
بازنشر شده از سایت آزمایشگاه صبا
نوزاد سالم و چکاپ پیش از بارداری
چکاپ پیش از بارداری چیست؟
چکاپ پیش از بارداری شامل مجموعه ای از آزمایش ها است که پزشک شما ممکن است بر روی شما و شریک زندگی تان انجام دهد، تا اطمینان حاصل کند که هر دوی شما از بیماری هایی که ممکن است شانس شما برای باردار شدن را از بین ببرند، آزاد هستید.
براساس نتایج این آزمایش ها، پزشک دستورالعمل هایی را برای دنبال کردن در زمینه هایی مثل ورزش کردن، رژیم غذایی، سبک زندگی و مکمل های لازم برای شما فراهم خواهد کرد. او همچنین تغییراتی در عادات خاص مانند سیگار کشیدن و مصرف الکل برای داشتن یک بارداری ایمن و یک کودک سالم را توصیه می کند.
این آمادگی و برنامه ریزی به شما کمک می کند از نظر روحی شرایط مناسبی برای باردار شدن داشته باشید.
قبل از بارداری چه کارهایی انجام دهیم؟
آمادگی مادر پیش از بارداری مسئله مهمی است. شما قبل از بارداری باید در مورد آن با همسر خود صحبت کنید. همسر شما برای برنامه ریزی دوران بارداری و فرزندآوری می تواند کمک زیادی به شما کند. این آمادگی و برنامه ریزی به شما کمک می کند از نظر روحی شرایط مناسبی برای باردار شدن داشته باشید. در آمادگی مادر قبل از بارداری باید به این نکات توجه کنید:
شناسایی دوره طلایی تخمک گذاری: قبل از بارداری باید زمان طلایی تخمک گذاری خود را پیدا کنید. طی این دوره احتمال تخمک گذاری و باروری شما از هر زمان دیگری بیشتر است. برای تعیین دوره طلایی روش های مختلف و یا از نرم افزار محاسبه تخمک گذاری استفاده کنید.
پرهیز از روش های پیشگیری از بارداری
درمان عفونت ها: یکی از آمادگی های قبل از بارداری سلامت مادر است که بر سلامت جنین تاثیر دارد. قبل از بارداری نباید هیچ عفونتی در بدنتان باشد. سعی کنید سرما نخورید و در معرض باکتری ها و ویروس ها نباشید. اگر عفونتی در بدنتان وجود دارد و به خصوص برای اجتناب از خطر عفونت واژن در بارداری باید قبل از بارداری آن را درمان کنید.
برقراری رابطه جنسی: برای داشتن فرزند باید با همسرتان رابطه جنسی محافظت نشده داشته باشید.
زدن واکسن آنفولانزا در فصولی که این بیماری شایع است.
چک کردن واکسن هایی که تا به حال باید زده باشید: مطمئن شوید که واکسن آبلهمرغان و سرخجه را قبلا زده اید. اگر این کار را نکرده اید، حتما قبل از بارداری باید واکسینه شوید.
دور ریختن مواد سمی: مواد سمی محیط زندگی خود را دور بریزید. مثلا مواد پلاستیکی، شوینده های معطر، عطرهای مصنوعی، لوازم آرایشی و بهداشتی مصنوعی و …
قبل از بارداری باید ویتامین های را برای بدنتان فراهم کنید.
قبل از بارداری چه ویتامین هایی بخوریم؟
یکی از مواد مورد نیاز بدن برای بارداری، ویتامین ها هستند. شما می توانید از طریق میوه، سبزی، لبنیات و غیره این ویتامین ها را تامین کنید. قبل از بارداری باید ویتامین های زیر را برای بدنتان فراهم کنید:
امگا۳
اسیدهای چرب: چربی ها به باروری زنان و کافی بودن میزان ترشح هورمون استروژن کمک می کنند.
اسیدفولیک: مصرف اسید فولیک از بروز نقص در دستگاه عصبی جنین در ماه های اول حاملگی جلوگیری می کند. برای همین قبل از بارداری مصرف اسید فولیک به زنان توصیه می شود.
آهن: خستگی مادر طی دوران بارداری را کاهش می دهد.
روی
ید
ویتامین D برای جذب بیشتر کلسیم و سلامتی استخوانهای بدن مادر و جنین
چکاپ پیش از بارداری
– آزمایش ادرار
پزشک به این دلیل آزمایش ادرار را توصیه میکند تا میزان قند ادرار و تست تحمل گلوکز برای دیابت بررسی شود زیرا قند خون کنترل نشده میتواند عواقب وخیمی برای کودک ایجاد کند. آنچه اهمیت دارد این است که بارداری به خودی خود احتمال دیابت را بالا میبرد و اگر فردی پیش از بارداری مبتلا باشد این مسئله سختتر هم خواهد شد. یادتان باشد که اگر کسی در افراد خانوادهتان مبتلا به دیابت است در اولین ویزیت پزشک این مسئله را مطرح کنید. بنابراین اگر دیابت دارید توصیه میشود پیش از تلاش برای باردار شدن با متخصص غدد مشورت کنید.
درصورتی که قبل از بارداری برای کنترل وضعیت سلامت به پزشک مراجعه کنید، حتما پزشک آزمایشهای خون لازم را برایتان درخواست میکند.
آزمایش خون و ادرار پیش از بارداری
-تشخیص عفونت
اگر شما علائم عفونت ادراری مانند سوزش، تکرر ادرار یا ادرار همراه با درد دارید نمونه ادرار شما باید کشت داده شود تا علت مشخص شود. عفونت دستگاه ادراری در صورتی که درمان نشود، ممکن است منجر به سقط، تولد نوزاد کم وزن یا زایمان زودرس می شود. پس بهتر است قبل از تصمیم برای باردارشدن، عفونت ادراری خود را درمان کنید.
-آزمایش خون
درصورتی که قبل از بارداری برای کنترل وضعیت سلامت به پزشک مراجعه کنید، حتما پزشک آزمایشهای خون لازم را برایتان درخواست میکند. کم خونی و چربی و قند خونتان از طریق آزمایش خون کنترل میشود و درصورت وجود مشکل براساس تاریخچه پزشکیتان، آزمایش خاصی درخواست میشود. آزمایش خون در درجه اول میتواند با شمارش هموگلوبین، تعداد گلبولهای قرمز و سفید و شکل و ظاهر پلاکتهای شما مشخص کند شما مبتلا به کم خونی هستید یا نه. کم خونی در طول بارداری میتواند باعث ضعف و خستگی شود.
آزمایش خون میتواند شامل موارد زیر باشد:
شمارش کامل گلبولهای خون به منظور تشخیص نیاز به مکمل آهن.
آزمایش خون به منظور مشخص شدن آنکه نسبت به سرخجه و آبله مرغان ایمن هستید یا نه.
تشخیص سفلیس
آزمایش به منظور تشخیص تیروئید. ید برای تولید هورمون تیروئید ضروری است. این هورمون برای رشد مغز و سیستم عصبی جنین ضروری است به همین دلیل وجود میزان متعادل و کافی ید در بدن برای داشتن بارداری سالم لازم به نظر میرسد. اگر تصمیم به بارداری گرفتهاید باید روزانه ۱۵۰ میکروگرم ید دریافت کنید. اگر در آزمایش مشخص شد که تیروئید شما مشکل دارد بهتر است با مشورت با پزشک از مکمل استفاده کنید.
آزمایش تشخیص HIV
تشخیص تب خال تناسلی
تست تشخیصی هپاتیت B (اگر مبتلا به هپاتیت نباشید میتوانید پیش از بارداری واکسن آن را دریافت کنید.)(بهترین آزمایشگاه بابل)
آزمایش توکسوپلاسموز. این عفونت میتواند اثری مشابه لیستریا داشته باشد و در اثر تماس نزدیک با گربه آلوده و خوردن گوشت خام به وجود میآید. بنابراین اگر در تماس با گربه هستید پیش از بارداری باید این آزمایش را حتما انجام دهید. علاوه بر این آزمایش، تست پاراویروس B19 نیز باید انجام شود.
-مشکلات ژنتیکی
برخی از زنان به خاطر مشکلات ژنتیکی که در خانوادهها یا اقوام خود وجود دارد، غربالگری حاملگی را دریافت میکنند. اگر این شرایط در خانواده یا فامیل شما باشد، ممکن است بخواهید غربالگری حاملگی را که شامل موارد زیر است انجام دهید:
-سندرم شکننده X: این شرایط زمانی اتفاق میافتد که بدن نمیتواند به اندازه کافی پروتئین مورد نیاز خود را برای رشد و نمو مغز تهیه کند. اگر سندرم Fragile X در خانواده یا فامیل شما وجود داشته باشد، پزشک شما ممکن است آزمایشها غربالگری را توصیه کند.
بیماری تای ساکس: این وضعیتی است که باعث از بین رفتن سلولهای عصبی در مغز و ستون فقرات میشود. شیوع این بیماری در افرادی که یهودیان اروپای مرکزی و شرقی (که به آن یهودیان اشکنازی نیز گفته میشود) ، فرانسوی-کانادایی، لوئیزیانا کاژون یا آمیش مرتبه قدیمی آمیش از پنسیلوانیا شایعتر است.
-آزمایشهای عفونی:
این آزمایشها شامل آزمایش HIV یا ویروس نقص ایمنی انسانی، آزمایش بررسی بیماریهای مقاربتی (STD Panel) مانند سوزاک، کلامیدیا و سفلیس، تریکومونیازیس، تبخال، هپاتیت B و هپاتیت C میشود. در یک زن باردار، سوزاک، کلامیدیا و سفلیس میتوانند منجر به سقطجنین شوند و یا نوزاد را قبل یا هنگام زایمان آلوده کنند. کودک مبتلا ممکن است ازنظر سلامتی دارای مشکلات جدی مانند عفونت چشم، مفاصل یا خون، نابینایی یا مشکلات تنفسی شود و یا تهدیدکننده جان وی باشد.(آزمایش کرونا در بابل)
انجام آزمایش پاپ اسمیر و تست HPV نیز در لیست آزمایش قبل از بارداری توصیه میشود. در بیشتر موارد، اگر خانمی در بازه زمانی توصیهشده آزمایش HPV منفی و یا تست پاپ اسمیر طبیعی داشته باشد، هنگام باردارشدن نیازی به آزمایش نخواهد داشت. اما اگر از آخرین باری که تست پاپ اسمیر انجامشده، بیش از فاصله زمانی توصیهشده گذشته باشد یا وضعیت دهانه رحم نیاز به بررسی داشته باشد، ممکن است پزشک آزمایشهای غربالگری پاپ اسمیر و HPV قبل از بارداری یا در ابتدای بارداری را پیشنهاد کند.
تشخیص بهموقع انواع پرخطر HPV، سلولهای غیرطبیعی دهانه رحم و یا در صورت لزوم درمان زودهنگام، بهترین فرصت را برای جلوگیری از پیشرفت هرگونه مشکل و تأثیر بالقوه بر سلامت نوزاد و موفقیت در بارداری فراهم میکند.
سایر آزمایشهای قبل از بارداری:
هورمون FSH:(تست کرونا در بابل)
این هورمون مرتبط با رشد تخمک در زنان و تولید اسپرم در مردان است. در زنان، FSH میتواند به تعیین سلامت تخمدانهای زن کمک کند. در مردان، سطح FSH میتواند نحوه عملکرد بیضهها را ارزیابی کند. سطح غیرطبیعی FSH با نارسایی تخمدان در زنان و نارسایی بیضه در مردان همراه است.
هورمون ESTRADIOL:
هورمون استرادیول هورمون جنسی اصلی در زنان است که استروژن غالب در بدن یک زن در طول سالهای باروری را شامل میشود. محدوده استرادیول میتواند عملکرد تخمدان یا غده فوق کلیه را نشان دهد. نتایج غیرطبیعی مرتبط با کاهش عملکرد تخمدان میباشد.
هورمون LH:
این هورمون در غده هیپوفیز تولید میشود و در تولیدمثل نقش دارد. با غربالگری LH میتوان سلامت تخمدانها یا بیضهها و یا عملکرد هیپوفیز را ارزیابی کرد. در زنان، محدوده LH غیرطبیعی میتواند به این معنی باشد که تخمکگذاری بهدرستی انجام نمیشود یا عدم تعادل هورمونها وجود دارد. در مردان، نتایج غیرطبیعی ممکن است به معنی عملکرد غیرطبیعی بیضهها باشد.
هورمون Progesterone:
پروژسترون در تخمدانها تولیدشده و مسئول رشد و آزادسازی تخمک و رشد لایه داخلی رحم یا آندومتر برای پذیرش جنین میباشد درواقع رحم را برای بارداری آماده میکند. آزمایش پروژسترون برای بررسی تخمکگذاری در خانمها و بررسی خطر سقطجنین یا حاملگی خارج رحمی بکار میرود.
هورمون Prolactin:
پرولاکتین هورمونی است که توسط غده هیپوفیز تولید میشود و نقش اصلی آن کمک به شروع و حفظ تولید شیر مادر در زنان باردار و شیرده است. سطح پرولاکتین میتواند به تشخیص ناباروری در مردان و تشخیص بینظمی قاعدگی یا ناباروری در زنان کمک کند.
هورمون Testosterone:
تستوسترون هورمون جنسی اصلی در مردان است که مسئول بروز ویژگیهای جسمی (صفات فیزیکی) مردانه است. تستوسترون عمدتاً در بیضهها تولید میشود. اما همچنین توسط غدد فوق کلیوی در مردان وزنان و به مقدار کم توسط تخمدان در زنان نیز تولید میشود. سطوح غیرطبیعی کم یا زیاد تستوسترون میتواند به دلیل انواع شرایط زمینهای رخ دهد و باعث ناباروری در مردان و زنان شود.
آزمایش GLOBULIN BINDING HORMONE SEX (SHBG):
SHBG پروتئینی است که توسط کبد تولید میشود و به هورمونهای تستوسترون، دی هیدروتستوسترون (DHT) و استرادیول (استروژن) متصل میشود. در حالت متصل، SHBG این هورمونها را در خون بهصورت فرم بیولوژیکی غیرفعالشان منتقل میکند. این آزمایش سطح SHBG را در خون اندازهگیری میکند و معمولاً برای کمک به ارزیابی کمبود و یا مقادیر بیشازحد تستوسترون استفاده میشود.
آزمایشهای تیروئید:
این آزمایشها شامل T3,T4,TSH,FT3,FT4,anti-TPO میشود. با انجام این آزمایشها عملکرد صحیح تیروئید ارزیابی میشود. سطوح پایین هورمونهای تیروئیدی میتواند توانایی بدن را برای آزاد کردن تخمک از تخمدان کاهش دهد و بر قدرت باروری تأثیر بگذارد.
آزمایش HbA1c:
اندازهگیری سطوح هموگلوبین A1c یکی از مهمترین معیارها برای سنجش و کنترل دیابت میباشد. زنان مبتلابه دیابت یا فشارخون بالا باید قبل از بارداری تحت کنترل باشند. به زنان مبتلابه دیابت نوع ۱ یا ۲ بهشدت توصیه میشوند که حداقل ۳ تا ۴ ماه قبل از بارداری آزمایش هموگلوبین A1c را انجام دهند. زیرا میتواند از نقایص مادرزادی مرتبط با دیابت و سقطجنین جلوگیری کند.
آزمایش Vitamin D:
سطوح ویتامین دی در این آزمایش بررسی میشود. این ویتامین تنظیمکننده میزان کلسیم، منیزیم و فسفات در بدن است. کمبود ویتامین D با ناباروری، کاهش میزان باروری و تغییرات هورمونی مرتبط است.
آزمایش اسید فولیک:
اندازهگیری میزان اسیدفولیک قبل از بارداری لازم میباشد چون یکی از مهمترین ویتامینهای لازم در هنگام بارداری میباشد. سلولها برای رشد و نمو سالم به این ویتامین نیاز دارد. مصرف اسیدفولیک قبل از بارداری و در اوایل بارداری میتواند از کودک در برابر برخی نقایص مادرزادی ستون فقرات (به نام نقص لوله عصبی) و نقص مادرزادی دهان (شکاف کام ) محافظت کند.
به روزرسانی : ۱4 اسفند ۱۴۰۰
باز نشر شده از سایت آزمایشگاه صبا
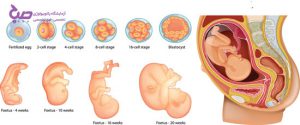
انواع تست تشخیص بارداری
انواع تست های تشخیص بارداری
برای تشخیص حاملگی روش های مختلفی وجود دارد که بسته به شرایط مختلف می توان از هرکدام از آنها استفاده کرد.
انواع روش های تست تشخیص بارداری :
۱. نوار تست حاملگی (بی بی چک)
۲. آزمایش خون بارداری
۳. آزمایش ادرار بارداری (گراویندکس)
۴. سونوگرافی
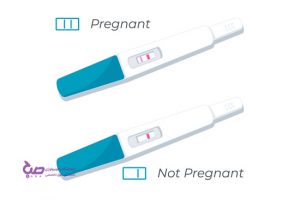
نوار تست حاملگی (بی بی چک) یکی از روش های تشخیص بارداری است.
۱. تست تشخیص بارداری خانگی
این امکان وجود داشته که آزمایش بارداری خانگی (HPT) را، در اولین روز پس از قطع عادت ماهیانه به کار گرفت. برخی آزمایشات با حساسیت خیلی بالا، زودتر از این زمان نیز قابل اجرا هستند.
این آزمایشات با اندازهگیری میزان هورمون گونادوتروپین جفتی انسانی (hCG) موجود در ادرار عمل میکنند. این هورمون فقط در طول حاملگی در بدن ایجاد میشود. ماده شیمیایی موجود در نوار آزمایش، پس از قرار گرفتن در معرض این هورمون تغییر رنگ میدهد. زمان انتظار، با توجه به نوع آزمایش تغییر مییابد، با این وجود دستیابی به نتایج دقیق، تقریباً ۱۰ دقیقه طول میکشد.
اکثر شرکتهای تولید کننده کیتهای آزمایشگاهی، توصیه میکنند که آزمایش بارداری خانگی، حداقل دو بار انجام بشود. در واقعیت امر، اگر آزمایش بارداری را پس از قطع عادت ماهیانه خیلی زود انجام بدهید، نتایج بدست آمده دستخوش تغییر میشوند. در برخی موارد، سطوح hGC بهحدی پایین هستند، بهگونهای که نمیتوان نسبت به اندازهگیری زودرس آن ها اقدام نمود. دستگاههای آزمایشی تولید شده توسط برندهای مختلف با یکدیگر تفاوت دارند، اما این آزمایشات معمولاً کم هزینه هستند.
در صورت انجام صحیح از آزمایش بارداری، دقت آنها در سطح مطلوبی قرار میگیرد. ممکن است نتایج بدست آمده از نوع منفی کاذب باشند، این حالت هنگامی رخ میدهد که شما باردار هستید، اما نتایج آزمایش بارداری خلاف این ادعا را اثبات میکنند. اگر عادت ماهیانه شما قطع شده باشد، و پس از چند روز به حالت عادی برنگردد، آزمایش بارداری را تکرار کرده، یا با پزشکتان تبادل نظر بکنید.(بهترین آزمایشگاه بابل)
۲. آزمایش خون
این آزمایشات در مطب پزشک انجام میشوند. یک آزمایشگاه تشخیص پزشکی، با انجام آزمایش خون، وضعیت هورمون Hcg را میسنجد.
مشخص شدن نتایج آزمایشات خون، به یک هفته یا بیشتر زمان نیاز دارد.
آزمایشات خون، برای تعیین حاملگی به دو نوع اصلی تقسیم میشوند:
آزمایش خون Hcg
از نوع کیفی: هدف این تست، بررسی میزان تولید HCG در بدن است. بدین ترتیب یک پاسخ ساده بله یا خیر راجع به باردار بودن فرد حاصل میشود.
آزمایش خون HCG
از نوع کمی: هدف این تست، تعیین دقیق میزان hcG در بدن است.
اگر سطح HCG بیشتر، یا کمتر از حد مورد انتظار باشد، آنگاه پزشک با توجه به مدت زمان پیشبینی شده از طول دوره حاملگی، دستور انجام آزمایشات بیشتر را صادر میکند. آزمایش اولتراسوند، یا آزمایشات HCG تکمیلی، طی چند روز انجام میشوند. اصلیترین دلیل غیرعادی شدن میزان HCG، عدم اطمینان راجع به تاریخهای حاملگی است. بدین ترتیب مشخص میشود که شما در چه مرحلهای از حاملگی قرار دارید، و این نتایج تا چه اندازهای با انتظارات شما سازگاری دارند. آزمایش خون HCG – کمی (عددی)، دقت بسیار بالایی دارد، زیرا مقدار دقیق HCG خون را میسنجد. مقادیر قابل تشخیص توسط این آزمایش، به مراتب کمتر از مقادیر قابل تشخیص توسط آزمایش کیفی، یا آزمایش ادرار است.(آزمایش کرونا در بابل)
سرعت تشخیص آزمایشات HCG خون، بیشتر از آزمایشات ادرار است. آزمایشات خون، معمولاً گرانقیمتتر از آزمایشات خانگی هستند. مشخص شدن نتایج این آزمایشات، مستلزم انتظار بیشتری است. مشخص شدن نتایج آزمایشات خون، به یک هفته یا بیشتر زمان نیاز دارد.
موارد استفاده از آزمایش بتا
از آزمایش بتا برای بررسی موارد زیر استفاده می شود:
تایید بارداری
تعیین سن تقریبی جنین به هفته
تشخیص بارداری های غیر طبیعی مثل بارداری خارج رحمی
بررسی احتمال وجود سقط جنین
بررسی غربالگری جنین از نظر بیماری های ژنتیکی مثل سندروم داون و …
همچنین از آزمایش بتا گاها برای بررسی بارداری افراد قبل از شروع درمان های خاص دارویی یا استفاده از عکس برداری رادیویی استفاده می شود. زیرا برخی داروها و همچنین تابش اشعه ایکس می تواند برای سلامت جنین و مادر خطرناک باشد و باعث ایجاد ناهنجاری های جنینی می شوند.
زمانی که بارداری افراد به وسیله این آزمایش تایید شد، پزشک فرد باید اولویت اول را حفظ سلامت جنین بگذارد و از استفاده از داروها و روش های درمانی که بر سلامت مادر و بچه اش تاثیر می گذارد، خودداری نماید.
تشخیص ساک حاملگی که اولین علامت حاملگی در سونوگرافی می باشد ۳۵-۳۲ روز پس از LMP در سونوگرافی ترانس ابدومینال امکان پذیر است.
راهنمای سطوح hCG (اچسیجی) در طول بارداری(تست کرونا در بابل)
زمان ها بر اساس سن حاملگی (Gestational Age) یعنی تعداد هفتههایی که از اولین روز آخرین قاعدگی (LMP) گذشته است، میباشد:
۳ هفته از LMP گذشته باشد: ۵۰-۵ mIU/ml
۴ هفته از LMP گذشته باشد : ۴۲۶-۵ mIU/ml
۵ هفته از LMP گذشته باشد : ۷۳۴۰-۱۸ mIU/ml
۶ هفته از LMP گذشته باشد : ۵۶۵۰۰-۱۰۸۰ mIU/ml
۸-۷ هفته از LMP گذشته باشد : ۲۲۹۰۰۰-۷۶۵۰ mIU/ml
۱۲-۹ هفته از LMP گذشته باشد : ۲۸۸۰۰۰-۲۵۷۰۰ mIU/ml
۱۶-۱۳ هفته از LMP گذشته باشد : ۲۵۴۰۰۰-۱۳۳۰۰ mIU/ml
۲۴-۱۷ هفته از LMP گذشته باشد : ۱۶۵۴۰۰-۴۰۶۰ mIU/ml
۴۰-۲۵ هفته از LMP گذشته باشد : ۱۱۷۰۰۰-۳۶۴۰ mIU/ml
زن غیر حامله : <۵ mIU/ml
بعد از یائسگی : <5/9 mIU/ml
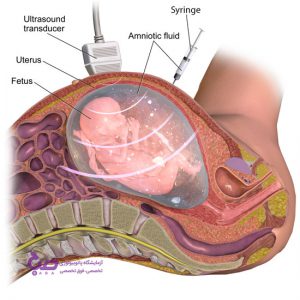
تست تشخیص بارداری با سونوگرافی
در سونوگرافی از امواج صوتی با فرکانس بالا استفاده می شود. این امواج توسط وسیله ای که روی شکم یا داخل واژن قرار داده می شود تولید و به بدن منتقل می شود. تشخیص ساک حاملگی که اولین علامت حاملگی در سونوگرافی می باشد ۳۵-۳۲ روز پس از LMP در سونوگرافی ترانس ابدومینال امکان پذیر است. معمولاً BHCG در این زمان بین MIU/ML ۱۵۰۰-۵۰۰ می باشد. در سونوگرافی ترانس ابدومینال رویت ساک حاملگی از اواسط هفته چهارم بارداری، تشخیص کیسه زرده حدوده هفته پنجم، مشاهده و اندازه گیری جنین از اواسط هفته پنجم و ضربان قلب جنین از ۶ هفته پس از LMP (اولین روز آخرین قاعدگی) امکان پذیر است. سونوگرافی ترانس واژینال معمولاً ۶-۴ روز زودتر قادر به شناسایی موارد فوق می باشد.
سونوگرافی در تعیین حاملگی و محل آن، سن جنین، چندقلویی، جنسیت جنین، سلامت اندام ها، میزان مایع آمنیوتیک و محل جفت نیز به کار می رود. تعیین سن حاملگی در سونوگرافی با اندازه گیری شاخص هایی مانند طول فمور و قطر بین آهیانه ای، دور شکم و طول اسکاپولا است. در سونو گرافی می توان حرکات جنین یا اعضای درونی آن را مشاهده و بررسی نمود. در هفته های ۵ الی ۶ حاملگی ضربان قلب جنین قابل مشاهده است
به روزرسانی : ۱۱ اسفند ۱۴۰۰
بازنشر شده از سایت آزمایشگاه دکتر صبا گیلکی بیشه
روش های غربالگری (آزمایش ژنتیکی )در دوران بارداری
آزمایش ژنتیکی قبل از تولد چیست؟
آزمایش ژنتیکی قبل از تولد به زوجینی که قصد بچه دار شدن دارند، اطلاعاتی در مورد اینکه جنین آنها دارای اختلالات ژنتیکی خاصی خواهد شد یا خیر، ارائه می دهد.
اختلالات وراثتی در اثر تغییراتی در ژن ها تحت عنوان جهش ایجاد می شود.
اختلالات ژنتیکی چیست؟
این اختلالات در اثر تغییر در ژن ها یا کروموزوم های فرد ایجاد می شود. آنیوپلوئیدی شرایطی است که در آن تعداد کروموزومهای فرد کمتر یا بیشتر از حالت معمول است. در تریزومی، فرد مبتلا یک کروموزوم بیشتر از حالت معمول دارد. در مونوزومی، فرد مبتلا یک کروموزوم کمتر از حالت معمول دارد. اختلالات وراثتی در اثر تغییراتی در ژن ها تحت عنوان جهش ایجاد می شود. اختلالات وراثتی شامل بیماری سلول داسی شکل، فیبروز کیستیک ، بیماری TAY-SACHS و بسیاری دیگر است. در بیشتر موارد برای آنکه فرزندی مبتلا به این اختلالات وراثتی شود لازم است که هر دو والد همان ژن معیوب را داشته باشند.
آزمایش های غربالگری می توانند به شما در مورد خطر ابتلای کودک به برخی اختلالات خاص را گزارش دهند.
آزمایشات غربالگری قبل از تولد به دنبال نشانه هایی است که نشان می دهد نوزاد شما در معرض خطر بیماری قرار دارد.
این آزمایشات عبارتند از:
شرایط کروموزومی (سندرم داون و سندرم پاتائو)
نقص لوله عصبی (اسپینا بیفیدا یا آنانسفالی)
نقایص مادرزادی (بیماریهای مادرزادی قلب یا کلیه)
آزمایشات غربالگری (آزمایش ژنتیکی) با سونوگرافی و آزمایش خون انجام می شود. سونوگرافی برای اندازه گیری ضخامت مایع پشت گردن نوزاد استفاده می شود و آزمایش خون سطح ۲ هورمون در خون مادر را که در دوران بارداری تغییر می کند ، بررسی می کند.
نتایج این دو آزمایش، همراه با سن و وزن مادر و سن حاملگی نوزاد، برای ارزیابی خطر استفاده می شود.
چه زمانی باید آزمایش غربالگری قبل از تولد را انجام دهم؟
آزمایشات ژنتیکی مختلف قبل از تولد در مراحل مختلف بارداری ، در سه ماهه اول یا سه ماهه دوم انجام می شود. ۲ گزینه وجود دارد:
غربالگری سه ماهه اول (۹ هفته تا ۱۳ هفته و ۶ روز بارداری)
غربالگری سه ماهه دوم (۱۴ هفته تا ۱۸ هفته بارداری)
بسیاری از زنان آزمایش ژنتیکی سه ماهه اول را انتخاب می کنند ، بنابراین زمان بیشتری برای تصمیم گیری در مورد مشکل وجود دارد. با این حال ، برخی از زنان بعداً آزمایش های غربالگری را انجام می دهند – به عنوان مثال ، اگر برای آزمایش سه ماهه اول خیلی دیر شده بودند یا اگر در محل زندگی آنها در دسترس نبود. نیازی نیست هر دو آزمایش را انجام دهید.
غربالگری سه ماهه اول شامل آزمایش خون خانم باردار و معاینه سونوگرافی است.
آزمایش ژنتیکی غربالگری سه ماهه اول چیست؟
غربالگری سه ماهه اول شامل آزمایش خون خانم باردار و معاینه سونوگرافی است. هر دو آزمایش معمولاً بین ۱۰ تا ۱۳ هفته از زمان شروع بارداری انجام می شوند:
آزمایش خون، سطح غلظت دو ماده پروتئین A PAPP-A پلاسمای خون و هورمون گنادوتروپین جفتی انسان HCG را اندازه گیری می کند.
معاینه سونوگرافی که با عنوان غربالگری شفافیت پشت گردن نیز شناخته می شود، میزان ضخامت یک فضای واقع در پشت گردن جنین را اندازه می گیرد و بین هفته ۱۱ تا ۱۲ قابل انجام است.. مقادیر اندازه گیری شده ی غیر عادی به معنای افزایش خطر ابتلای جنین به سندرم داون (تریزومی ۲۱) یا نوع دیگری از آنیوپلوئیدی است. همچنین چنین مقادیر غیرعادی ای با نقایص فیزیکی مربوط به قلب ، دیواره شکم و اسکلت ارتباط دارد.
اگر نتایج غرباگری ۳ ماهه اول بارداری پرخطر را نشان میداد بهتر است آزمایش های غربالگری سه ماهه دوم انجام شده و به سرعت بررسی سلامت جنین از طریق DNA بررسی جنینی نیز انجام شود.
آزمایش ژنتیکی و تست های غربالگری سه ماه دوم بارداری:
تست های جنین در سه ماه دوم بارداری شامل بررسی چندین مارکر در آزمایش خون مادر است. بررسی این مارکر ها می تواند اطلاعاتی را در مورد خطر احتمالی بیماری ژنتیکی یا اختلالات مادرزادی ارائه دهد. آزمایش جنین در سه ماه دوم بارداری، توسط آزمایش خون مادر در هفته ۱۵ تا ۲۰ بارداری انجام می شود. ولی بهترین زمان برای انجام آزمایش جنین و بررسی مارکر های گفته شده، در هفته های ۱۵ تا ۱۸ بارداری است.
انواع مارکرها
AFP
AFP پروتئینی است که معمولا از کبد جنین تولید شده و در مایع آمنیوتیک وجود دارد. این پروتئین می تواند از جفت عبور کرده و وارد جریان خون مادر باردار شود. در آزمایش AFP، میزان این پروتئین در خون مادر باردار اندازه گیری می شود.
میزان غیر طبیعی AFP می تواند نشان دهنده موارد زیر باشد:
۱) اشتباه در محاسبه سن بارداری؛
۲) نقص در دیواره شکم جنین؛
۳) سندرم داون یا سایر ناهنجاری های کروموزومی؛
۴) بیماری اسپینا بیفیدا (نقص در لوله عصبی)؛
۵) بارداری چندقلویی.
استرادیول
استرادیول هورمونی است که توسط جفت تولید می شود. یکی از روش های آزمایش جنین، ارزیابی هورمون استرادیول در ادرار و خون مادر است.
INHIBIN
هورمونINHIBIN نیز به وسیله جفت تولید می شود و از مارکر های بررسی سلامت جنین می باشد.
HCG یا هورمون گنادوتروپین جفتی
هورمون HCG در جفت تولید می گردد و یکی دیگر از روش های آزمایش جنین است.
در صورت مشاهده نتایج غیر طبیعی AFP و سایر مارکرها، ممکن است تست های جنین بیشتری انجام شود. برای تشخیص دقیق ممکن است آمنیوسنتز انجام شده و همچنین برای تایید مراحل بارداری و ارزیابی ستون فقرات و سایر اعضای جنین ممکن است سونوگرافی انجام گیرد.
از آنجایی که آزمایش های غربالگری، تست های تشخیصی نمی باشند، بنابراین صد در صد هم دقیق نیستند. آزمایشات غربالگری فقط مشخص می کنند که چه افرادی باید در طول بارداری خود، اقدامات تشخیصی بیشتری انجام دهند. نتایج مثبت کاذب ممکن است بیانگر وجود مشکل در سلامت جنین باشد. از سوی دیگر، نتایج منفی کاذب، هنگامی ایجاد می شود که اختلالی در سلامتی جنین وجود داشته باشد.
انجام غربالگری و آزمایش ژنتیکی سه ماه اول و دوم بارداری توانایی بیشتری در تشخیص ناهنجاری در مقایسه با استفاده از فقط یک غربالگری به تنهایی ایجاد می کند. در بیشتر موارد، سندرم داون هنگامی قابل شناسایی است که غربالگری سه ماه اول و سه ماه دوم، هر دو انجام شوند.
DNA بدون سلول، مقدار کمی از DNA است که از جفت به جریان خون زن باردار آزاد می شود.
نکات مهم در مورد آزمایش ژنتیکی دوران بارداری(مرکز تست سریع کرونا در بابل)
اگر آزمایش خون نشان دهد که نوزاد شما در معرض خطر نقص مادرزادی است، پزشک آزمایش های اضافی را پیگیری می کند.
این آزمایشات عبارتند از:
سونوگرافی با وضوح بالا
این سونوگرافی سطح II نیز نامیده می شود. جزئیات بیشتری در مورد نقایص احتمالی هنگام تولد ارائه می دهد. این می تواند سن، مغز، نخاع، کلیه ها و قلب نوزاد را بررسی کند. معمولاً بین هفته های ۱۸ تا ۲۲ بارداری تکمیل می شود.
نمونه گیری از پرزهای کوریونی (CVS)
این یک آزمایش تهاجمی است. پزشک شما قطعه کوچکی از جفت، به نام پرزهای کوریونی را جمع آوری می کند. از نظر اختلالات کروموزومی یا ژنتیکی بررسی می شود. آزمایش CVS به افرادی ارائه می شود که در آزمایش غربالگری سه ماهه اول نتیجه غیرطبیعی دریافت کرده اند. همچنین، به افرادی که ممکن است در معرض خطر بیشتری باشند پیشنهاد می شود. بین هفته های ۱۰ تا ۱۲ بارداری تکمیل می شود.(آزمایش کرونا در بابل)
آمنیوسنتز
این یک آزمایش تهاجمی است. پزشک شما مقدار کمی مایع آمنیوتیک را از ناحیه اطراف نوزاد جمع آوری می کند. این پروتئین برای برخی پروتئین ها آزمایش شده است. این می تواند تعیین کند که آیا نوزاد شما مبتلا به سندرم داون یا سایر مشکلات ژنتیکی است یا خیر. توصیه می شود برای زنانی که آزمایش خون غربالگری حاملگی غیرطبیعی انجام داده اند. بین هفته های ۱۵ تا ۱۸ بارداری تکمیل می شود.
در آمینیوسنتز پزشک شما مقدار کمی مایع آمنیوتیک را از ناحیه اطراف نوزاد جمع آوری می کند.
اکثر آزمایشات تشخیصی برای افرادی که بارداری های پرخطر دارند ارائه می شود. این شامل افرادی است که ۳۵ سال یا بیشتر سن دارند ، افرادی که در بارداری قبلی دچار نقص مادرزادی شده اند ، افرادی که بیماری های مزمن مانند لوپوس، فشار خون بالا، دیابت یا صرع دارند یا افرادی که از داروهای خاصی استفاده می کنند.(تست کرونا در بابل)
اگر پزشک در دوران بارداری یا هنگام تولد نقص مادرزادی را تشخیص دهد، ممکن است شما را به مشاور ژنتیک ارجاع دهد. این یک متخصص است که می تواند نتایج آزمایش را توضیح دهد، آزمایش اضافی را سفارش دهد و شما را به پزشک متخصص در بارداری های پرخطر یا شرایط ژنتیکی ارجاع دهد.
غربالگری بارداری یک انتخاب شخصی است. اگر غربالگری شما غیر طبیعی (مثبت) است، آیا می خواهید گام بعدی را بردارید؟ این یک آزمایش تشخیصی خواهد بود. آیا بر نحوه مدیریت بارداری تأثیر می گذارد؟
برخی از غربالگری ها مثبت کاذب تولید می کنند. این بدان معناست که ممکن است نوزاد شما در واقع نقص مادرزادی نداشته باشد. مثبت کاذب ممکن است بر انتخاب شما برای آزمایش های اضافی تأثیر بگذارد یا باعث ایجاد استرس شود. اگر غربالگری طبیعی باشد، می تواند به شما آرامش بدهد.
به روزرسانی : ۹ اسفند ۱۴۰۰
بازنشر شده از سایت آزمایشگاه پاتوبیولوژی صبا